查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:北京大学第三医院消化科 张耀朋 黄永辉
【病例介绍】
病史及初步检查:
患者中年男性,长期大量饮酒史,间断腹痛、腹胀半年余,超声提示肝硬化、腹水,CT检查提示肝硬化、腹水、脾大和慢性胰腺炎改变,于外院多次行腹水穿刺引流,腹水常规化验提示为渗出性,最近一次腹水超滤后出现全腹压痛和反跳痛,并高热,随由外院转至我院急诊。
急诊常规化验提示营养不良表现,无明显异常指标。超声提示肝脏弥漫性病变,符合酒精性肝硬化表现,且胰腺形态饱满,回声不均,胰管扩张伴结石形成,胰旁并可见囊性包块,符合慢性胰腺炎急性发作、胰腺假性囊肿形成,腹腔积液伴腹膜炎,予抗感染、抑酸、补液治疗后,体温降至正常,为进一步诊治收入院。
图1. 腹部增强CT轴位图示胰周(小网膜囊内)囊肿、大量腹水
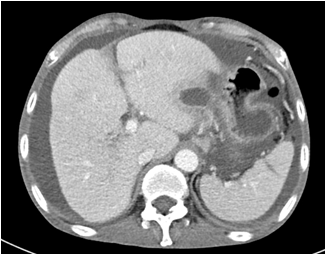
图2. 腹部增强CT轴位图示胰颈部胰瘘,并可见胰腺体尾部钙化和胰管扩张
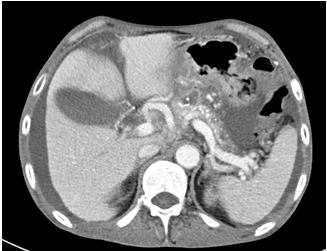
图3. 腹部增强CT冠状位重建图示胰颈部瘘口及小网膜囊肿、胰头部囊肿、大量腹水
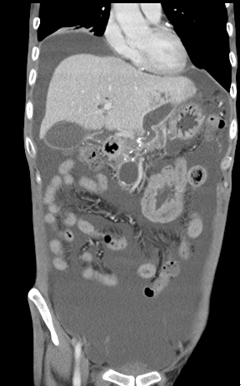
进一步检查:
入院后进一步完善相关检查,提示腹水为渗出性,血淀粉酶、脂肪酶升高,CT/MRI除提示肝硬化、腹水和慢性胰腺炎外,还发现胰头及胰体部假性囊肿形成,胰体部胰瘘不除外,其它检查及化验无明显有价值的提示。初步诊断为腹痛、发热待查,考虑酒精性肝硬化伴腹水、自发性细菌性腹膜炎,或者慢性胰腺炎急性发作。病因倾向于前者,但肝功能评级为Child A级,肝功能尚可,没有脾功能亢进和食管静脉曲张等,遂决定性ERCP检查,明确是否存在胰瘘。
治疗:
常规准备后行ERCP检查,术中胰管造影提示胰管全程不规则狭窄、扩张,其内可见多发充盈缺损,于胰颈部、体部分别见一胰瘘形成,以胰颈部胰瘘为著,瘘口宽约1.0 cm,遂于胰管内置入2枚7Fr*5 cm胰管支架,一枚支架跨越颈部瘘口,一枚支架置入颈部瘘口内,引流通畅。胰瘘诊断明确,腹水考虑为
胰源性。
图4. 第一次ERCP示胰颈部胰管造影剂明显外漏,瘘口宽约0.8cm,体部尚可见一细小瘘口,胰管全程不规则狭窄、扩张,并多发充盈缺损
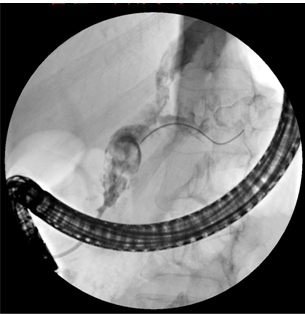
图5. 第一次ERCP胰管双支架置入术
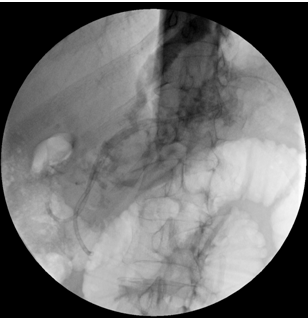
术后患者无明显不适,再次行腹水减压,并查腹水淀粉酶和脂肪酶,均明显升高,胰源性腹水诊断明确。术后20天复查CT提示胰腺周围囊肿已消失,病情平稳,出院随访。
图6. 2周以后胰周囊肿消失
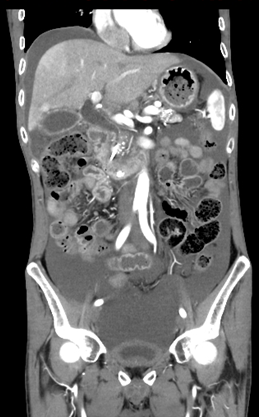
出院后每半年进行1次CT随访和ERCP支架更换,胰瘘消失,腹水完全吸收,慢性胰腺炎未再急性发作,1年半后完全拔出支架。
图7. 半年后复查ERCP,见胰瘘消失
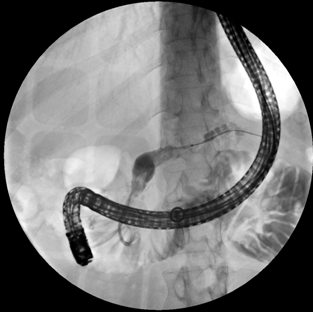
图8. 半年后复查CT,示胰瘘消失,腹水完全吸收
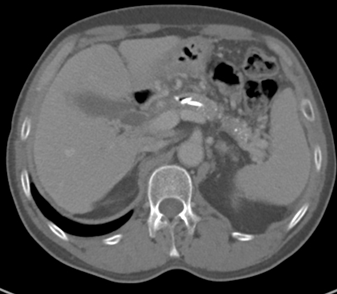
图9. 半年后复查CT冠状位,示胰瘘消失,腹水完全吸收
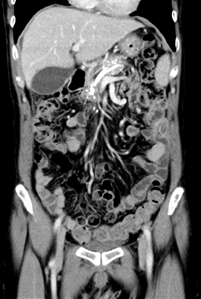
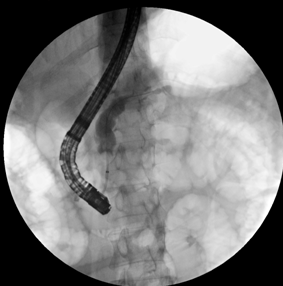
图10. 一年半后复查ERCP示胰管不均匀狭窄、扩张,未见胰瘘
【专家点评】
胰瘘是胰腺炎少见并发症,可以表现为胰周囊肿、腹腔积液和胸腔积液,尤其是腹腔积液合并肝硬化时特别容易误诊。通过多方面、细致的影像学分析还是可以发现胰瘘的蛛丝马迹,但有些细小的胰瘘单纯通过影像学检查还是难以明确,ERCP检查则是诊断胰瘘的最准确手段,而且经ERCP置入胰管支架引流也是治疗胰瘘的最有效的方法。及早发现、有效引流是治疗胰瘘的关键。通过本例,我们发现用肝硬化程度不能合理的解释腹水,同时存在慢性胰腺炎时,我们还应该考虑腹水的一些特殊化验,如腹水淀粉酶、脂肪酶检查,可以更早的提示胰瘘存在与否。
文章刊登于中国医学论坛报《消化·肝病》周刊,转载请注明出处!
查看更多