查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





上期回顾👇
结肠镜动态观察避免遗漏病变
上海长海医院 黄浩杰教授
在结肠镜检查中,只有掌握结肠正常黏膜特征、熟悉病变形态模式,才能正确判断是否为正常结肠或病变结肠。但是在这一过程中难免会由于多种因素导致漏诊或误诊,只有通过规范动态观察操作,结合染色等辅助检查技术,才可显著提升结肠病变检出率。
昨天由黄浩杰教授为大家分享了“结肠正常黏膜与异常病变识别”,今天继续请黄教授为大家介绍如何在结肠镜动态观察过程中避免遗漏病变,敬请关注!
1、抑制肠管蠕动
可以稳定动态视野,消除运动伪影,避免结肠皱襞遮挡复位。例如解痉剂(如丁溴东莨菪碱)使肠壁平滑肌松弛,维持黏膜静止状态。
2、去除残渣
彻底清除、吸引肠腔内的残渣、残液很有必要,可以直接暴露黏膜表面,防止残渣被误认为病变或掩盖真实病变边缘。
3、送气、吸气
内镜到达盲肠后,大肠会处于缩短状态,此时不适当注气,容易漏诊皱襞间的病变;同时过度注汽会使结肠袋膨胀,很难观察肘臂内侧的病变。因此适当的送气吸气可以充分暴露结肠皱襞隐藏区域,增强对比差异。
4、内镜操作
螺旋式退镜,即以肠腔为中心,镜身每退出1 cm旋转30°,配合调节角度钮,可形成螺旋轨迹,360°观察肠壁,不易漏诊。
5、盲区及体位变换
由于解剖构造,结肠有一些难以观察到的区域,包括回盲瓣内侧、升结肠等皱襞内侧、肝脾曲的弯曲部、直肠下段到肛门等盲区,需要重点留意。体位的变换有时可使盲区容易观察到。
6、内镜退镜时间
退镜时间和腺瘤检出率呈线性相关,指南推荐退镜时间不小于6 min。
1、内镜翻转操作
该操作对升结肠、直肠下段的检查极为有用。在直肠下段的检查中,翻转内镜可以消除直肠瓣膜(Houston瓣)对肛管交界处的视野遮挡,使该区域病变检出率提升。而在升结肠中,存在连续性的深大皱襞,导致黏膜皱襞内侧的病变极易漏诊,内镜翻转可以有效检出。
2、内镜前端附件
有研究指出内镜前端附件可以显著提高腺瘤检出率。如透明帽,可以通过前端接触黏膜,展开皱襞间隐藏区域,同时维持镜头与黏膜的最佳焦距,增强观察效果。
3、图像增强技术
不同内镜的不同电子染色技术,如NBI、BLI、FICE等。如NBI通过特定波长的光突出黏膜毛细血管形态,增强血管对比。
4、AI辅助
当下越来越多的研究针对AI辅助内镜检查进行了深入探究,通过大量数据集对AI进行训练,应用于临床可以显著降低漏诊率及检出率。
识别病变的要点包括
轻微色调改变:发红或者褪色;轻微肠壁的形变;毛细血管网的中断;(靛胭脂染色下)大肠无名沟的中断;白斑的存在。怀疑有病变存在时,在水洗后切换为图像增强模式,或喷洒靛胭脂观察,继而确定病变存在。
容易漏诊的病变包括
凹陷型病变(0-Ⅱc),LST,SSA/P,溃疡性结肠炎相关肿瘤等。
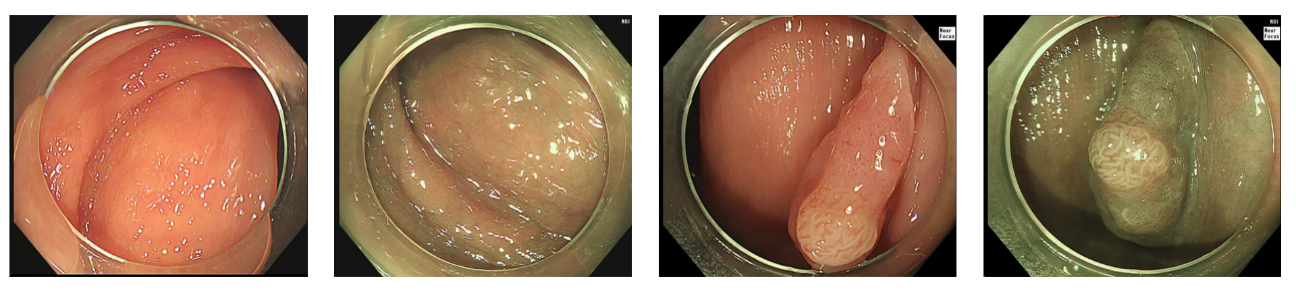
容易漏诊病变
1、注意结肠正常黏膜的内镜下特点,与异常病变的区别,可以从颜色、毛细血管网、大肠无名沟及白斑等方面进行判断。
2、结肠镜观察过程中减少漏诊的基本原则:抑制肠管蠕动、去除残渣、送气吸气、内镜操作、盲区及体位变换、内镜退镜时间。
诊断为何?
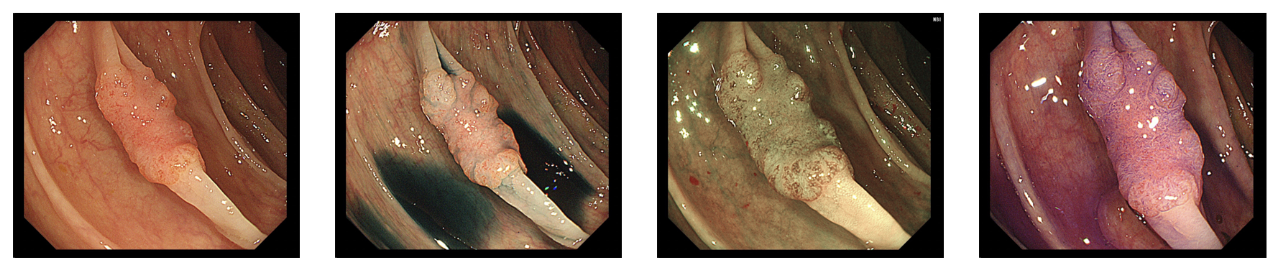
本文图片版权属于上海长海医院,转载请联系授权
下期预告
长海经验 | 结直肠ESD操作误区【下消化道内镜诊疗误区⑪】
查看更多