查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





30岁女性,孕31周+5,腹痛12小时。
进食麻辣烫后出现12小时腹痛,伴呕吐。当地医院检查发现淀粉酶和脂肪酶三倍以上升高,胰腺增大,胰周及双肾周液体积聚,给予哌替啶止痛后,次日夜间转诊至北京协和医院急诊。
入院时,患者心率、呼吸频率明显增快,腹部膨隆,肠鸣音未闻及。

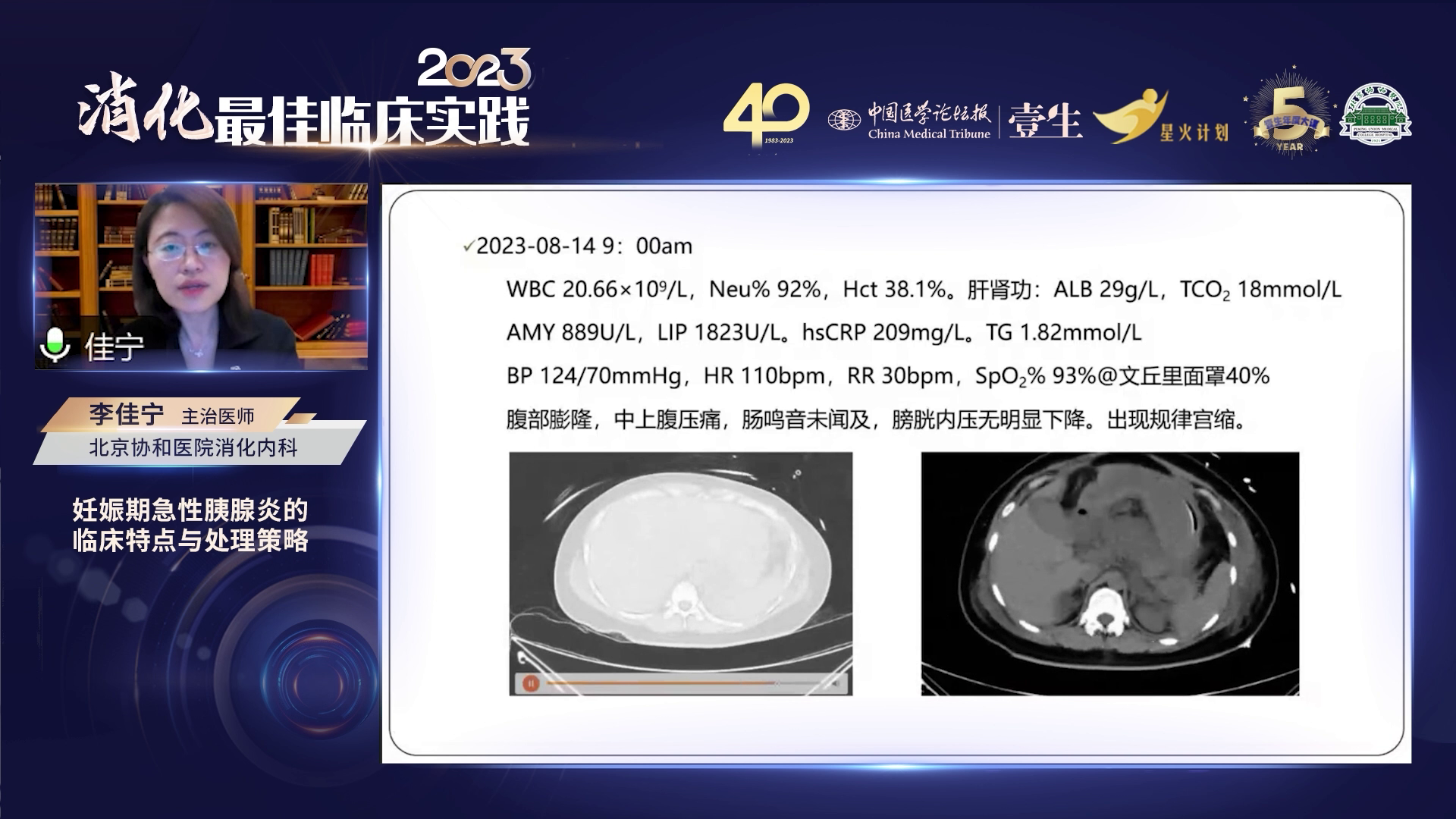
医院给予禁食禁水、补液、止痛、抑酶治疗。因患者及家属强烈要求继续妊娠,经多学科会诊后,给予地塞米松促胎肺成熟,同时采取灌肠通便、胃肠减压治疗。然而,入院48小时内,炎症指标持续上升,8月14日晨出现氧合下降、双侧胸腔积液及ARDS表现,肠壁持续不能复张,膀胱内压未明显下降,并出现规律宫缩。随后,急诊进行剖宫产终止妊娠,术中见大量血性浑浊腹水,腹腔炎症重,但顺利产下活女婴。
由于肺部受累严重,患者在ICU接受俯卧位通气和重症监护治疗后,转至消化内科。后续治疗包括退奶,考虑存在高脂血症因素,给予贝特和鱼油控制血脂,同时进行恢复肠道功能的治疗,如胃肠减压、新斯的明肌肉注射、中药灌肠、肠道益生菌稳定菌群,以及吲哚美辛栓抗炎治疗。最终,患者膀胱内压下降,于8月16日恢复排气排便,置入空肠营养管并逐渐加用肠内营养,发病三周后,母体与婴儿均以良好状态出院。
该疾病缺乏确切流行病学资料,发病率在1.15‰到1.56‰之间,主要发生在妊娠中晚期,甚至可发生在产后六周以内,因此监测应涵盖整个产褥期。
文献报道中,胆道疾病占所有病例50%以上,但高脂血症相关胰腺炎发病率呈逐年增加趋势。在近期收治的6例病人中,5例因进食脂餐或油腻食物发病,且妊娠期母体受激素影响,血脂代谢异常,甘油三酯可升至正常2-3倍,高脂血症胰腺炎的乳糜微粒会加重胰腺损伤,重症化更为突出。
急性胰腺炎诊断标准虽为同行熟知,但妊娠期孕妇因子宫及胎儿存在,腹部体征不典型,除考虑妊娠与胰腺炎相关性,还需密切筛查评估,排除胆系感染、结石、肠梗阻或缺血性肠病等并发症。
在影像学检查方面,因胎儿存在,很多大夫优先选择超声,但受肠气等因素影响,常无法满意观察。MRI可平衡全面观察与辐射量问题,但并非每个中心都具备条件。病情危重时,CT检查需综合衡量对母体和胎儿的影响,欧美国家将20-30 mSv作为警戒上限,通常进行CT检查不需要放弃胎儿,但需与患者和家属充分沟通,并联系放射科大夫优化扫查范围。
过去20年,协和医院急性重症胰腺炎病死率明显下降,得益于理念更新,包括准确分类给予相应支持、早期液体复苏、尽早肠内营养,以及合适处理局部和全身并发症。急性胰腺炎初始治疗及入院最初24小时是黄金治疗时间,6-24小时是最重要治疗窗。
1) 肠内营养:传统观念认为急性胰腺炎要让胰腺休息,避免经口进食刺激胰腺。但近年观念改变,尽早进行肠内营养可保护肠道菌群,维护肠道屏障,减少全身器官功能衰竭、并发症及感染发生,提倡“唤醒肠道”。综合评估,入院72小时之内启动肠内营养相对较好,尽早启动肠内营养的病人,全身感染和器官衰竭发生率更低。
2) 液体复苏:以目标为导向的液体复苏策略很重要,但补液量需区分病人。在轻症胰腺炎中,相对积极补液可使患者生存率获益;而重症胰腺炎中,相对积极补液会因液体渗漏增加腹腔内压,减少其他脏器灌注,增加死亡率。WATERFALL研究提示,起病24小时内,可按10 mL/kg补足容量亏空,以1.5 mL/kg/h维持,补液过程中持续监测,未达补液目标则给予临时液体负荷。
3) 早期抗炎:炎症因子在急性胰腺炎中起关键作用。内镜领域,吲哚美辛及NSAIDs类药物可减少ERCP术后胰腺炎发病率。国内研究表明,口服NSAIDs类药物塞来昔布可减少全身炎症水平和住院期间镇痛药用量,本中心研究也提示NSAIDs类阻断早期炎症对器官保护有一定帮助。
4) 药物使用:抗生素在无明确感染证据时不针对性加用;普通胰腺炎病人中,PPI可能增加肠道菌群紊乱风险,与胰腺感染坏死可能相关;生长抑素仅部分肥胖病人可获益;乌司他汀等全身抗炎药物仅一定程度被推荐。
梳理妊娠期急性胰腺炎治疗药物的FDA分析,抑酸药H2受体阻滞剂、质子泵抑制剂、生长抑素、蛋白酶抑制剂、头孢类抗生素和胰岛素等为B级,虽对妊娠相对安全,但治疗胰腺炎收效可能甚微。碳青霉烯类抗生素、贝特类烟酸类降脂药物、肝素、甲氧氯普胺为C级,需明确能改善患者预后,并与患者和家属充分沟通后使用。他汀类药物为X级,禁止使用。NSAIDs类作为早期抗炎药物有明确获益,但可能导致妊娠期妇女动脉导管过早闭合,应避免在妊娠30周及以后使用吲哚美辛,使用需综合判断。
国内四家大医院近200例病例显示,胆源性和高脂血症性胰腺炎比例基本持平,疾病集中在妊娠中晚期,轻症约占50%,呼吸系统常最先受攻击。即便轻症胰腺炎,不到1/3胎儿可相对足月顺产。
终止妊娠指征主要考虑两方面:继续妊娠是否加重母体病情;终止妊娠时,胎儿在高炎症母体状态与人工支持环境中哪个更获益。积极治疗24-48小时无效且有明显肠麻痹等临床表现时,应考虑终止妊娠。国内专家共识提到,急性胰腺炎本身不是终止妊娠指征,但降低腹腔压力对胰腺炎控制有利,终止妊娠需多学科综合判断。
查看更多
专家点评
妊娠期急性胰腺炎是临床棘手问题,病情危重且治疗矛盾突出:一方面需处理孕妇的多器官功能衰竭、腹腔高压及用药限制;另一方面需兼顾胎儿安全。
本次病例梳理清晰,分享了宝贵的临床经验。我们更应认识到,对此类危重症,预防重于治疗。关键在于“战略前移”——通过与妇产科紧密协作,加强孕前及孕期管理,积极控制血脂、胆道疾病等高危因素,从根本上降低发病率。
未来,我们需持续探索,在确保母婴安全的前提下,不断优化治疗方案。任重道远,愿与各位同道共勉。