查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





膀胱癌是全球第9大最常见的恶性肿瘤。在我国,膀胱癌是最常见的泌尿系恶性肿瘤,2015年数据统计,我国膀胱癌年新发病例80,500例,其中,肌层浸润性膀胱癌(MIBC)占全部膀胱癌约20%,其传统治疗手段即手术切除膀胱,然而膀胱切除会为患者带来肉体及精神的痛苦以及生活质量的降低,能否为这类患者保住膀胱及功能呢?
MIBC治疗现状
目前,对于MIBC传统的治疗手段多是膀胱全切术或新辅助化疗+膀胱全切术。然而,膀胱全切术后患者需要终身腹壁造口,带尿袋,带来的问题有:日常生活受限、容易感染、心理负担重等等。即使原位膀胱重建也存在很多问题,例如:不适合膀胱三角区肿瘤患者、术后需要长期专业的护理和功能训练、功能不佳需手术切除、排空不全需插管导尿、夜间尿失禁等等。因此,想方设法保留原有膀胱及功能具有重要的临床意义。
常用的保膀胱治疗策略
同步放化疗是保膀胱治疗最重要的治疗策略。自从20世纪70~80年代,欧美一些研究者就开始探索同步放化疗保膀胱治疗,开展了多项随机分组的临床研究(RTOG 8903、RTOG 0233、RTOG 0712等)。基于以上研究数据,从2001年开始,同步放化疗保膀胱治疗就写入了NCCN指南,适应证从原来的cT2逐步扩大到cT2-4b。到2019年NCCN指南,同步放化疗保膀胱已经是MIBC治疗的1类推荐,地位等同于新辅助化疗+膀胱全切术。
尽管目前还没有同步放化疗与膀胱全切术对比的随机分组研究报道。但是,一些长期的、高质量的回顾性研究数据已经显示出两种方法具有相似的长期生存率。来自麻省总医院(MGH)的研究者,把多项RTOG随机分组研究数据进行分析,475例入组患者,中位随访4.6年,存活患者中位随访7.2年,5年的总生存(OS)率为57%,5年的疾病专项生存(DSS)率为66%。其中,75%的患者保留了原有膀胱。同步放化疗为患者提供了第一次根治机会。最终,只有25%的患者因放疗后肿瘤残留或局部复发最终接受了挽救性膀胱全切术,这部分患者5年的DSS也达到了52%。挽救性膀胱全切术为这部分患者提供了第二次根治的机会。而同时期的新辅助化疗+膀胱全切术的研究显示,5年的OS为50%~66%。另外,加拿大的研究者运用倾向评分配比法对比分析同步放化疗保膀胱治疗与膀胱全切术,5年的DSS分别为76.6%和73.2%(P=0.49)。
挽救性膀胱全切术后的并发症可能是困扰医生和患者的关键问题之一。有研究者对比分析了MGH接受挽救性膀胱全切术与纪念斯隆凯瑟林癌症中心(MSKCC)接受根治性膀胱全切术患者术后全部并发症和≥3级的并发症发生率,分别为69%对比64%,16%对比12%。可以看出,挽救性膀胱全切术并没有明显增加患者术后并发症的发生。作者推荐,挽救性膀胱全切术可借鉴直肠癌接受术前放疗后的手术经验。
保膀胱治疗不是某一个科室的单打独斗,而是多学科的协同作战。经尿道膀胱肿瘤电切术(TURBT)是膀胱癌最常用的诊断和治疗手段。它一方面可以切除肿瘤或病理活检,另一方面也可以标记肿瘤范围,指导放疗靶区的勾画。对于cT2的患者,膀胱镜下电切可以做到肉眼完全切除;而对于≥cT3的患者来说,很难做到肉眼完全切除。因此,对于要做保膀胱的患者而言,在安全操作的前提下,应做最大程度肿瘤切除。放疗的范围包括盆腔淋巴引流区、全膀胱、局部肿瘤;放疗剂量目前NCCN指南推荐比较模糊,盆腔引流区:39.6~50.4 Gy,全膀胱:50.4~60 Gy,局部肿瘤:60~66 Gy,1.8-2 Gy/f;NCCN指南推荐另一个方案为全膀胱:55 Gy/20 f,2.75 Gy/f。盆腔转移的淋巴结需要加到根治剂量。化疗同步放疗具有协同作用。一方面可以增加放疗的杀伤力,另一方面也可以杀死血液中游离的肿瘤细胞。目前NCCN指南推荐的方案有顺铂+5-Fu、顺铂+紫杉醇、5-Fu+丝裂霉素、单药顺铂或小剂量吉西他滨。铂类为基础的化疗方案对患者肾功能有一定要求,肾功能不全的患者可以选择5-Fu+丝裂霉素或小剂量吉西他滨。虽然新辅助化疗在膀胱全切术中显示出生存优势,但是随机研究(RTOG 8903)显示同步放化疗前加新辅助化疗并没有显示出生存优势,因此目前指南不推荐保膀胱治疗前加新辅助化疗。同步放化疗后辅助化疗研究还没有确切报道,是否要做辅助化疗尚需进一步研究证实。
整体上看,我国在器官保留的治疗上普遍落后于欧美。就如同保乳术,在我国的普及落后了10~15 年。主要原因在于:治疗观念没有转变。所以,我们需要去改变、去探索。
北京大学第一医院MDT团队对保膀胱治疗的探索
既往的膀胱癌放疗研究大都采用三维适形放疗技术,且照射范围偏大,膀胱的充盈程度难以保持一致,限制了放疗剂量的提升,这可能是局部复发的因素之一。在临床工作中,我们也观察到了膀胱肿瘤接受了部分大分割照射(6 Gy/f)后,肿瘤消失,无病生存且保留原有膀胱功能超过5.5年的患者(如图1)。
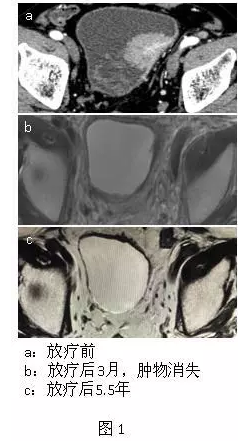
因此,我们在国内第一个开展了探索MIBC保膀胱治疗的临床研究。借鉴欧美成熟经验,在此基础上,引入了膀胱癌大分割放疗,并利用等体积生理盐水经尿管膀胱充盈(如图2),保证了每次放疗膀胱充盈度的一致性,避免了既往研究中因担心充盈度不一致而增大PTV外扩范围。
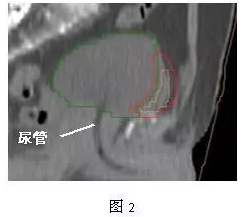
大分割放疗可以使患者在带2~3天尿管的期间接受较高的剂量照射,膀胱肿瘤范围的确定可结合增强MRI、CT、膀胱镜下示意图描述以及碘油标记,并与泌尿科医生一起确定,也有研究报道采用金粒子标记肿瘤范围。
总之,同步放化疗保膀胱治疗MIBC方兴未艾。伴随着人们观念的转变、技术的进步、新药的研发和研究者不懈的探索,以及多学科的精诚合作,保膀胱治疗将越来越深入人心,扛起守护患者健康和希望的重任。
作者 | 高献书(北京大学第一医院)
编辑 | 郝冉(中国医学论坛报)
查看更多