作者:詹曦1,3 叶俏2,3
1 北京朝阳医院 呼吸与危重症医学科
2 北京朝阳医院 职业病与中毒医学科
3 首都医科大学 间质性肺疾病临床诊疗与研究中心
2018年5月18日至5月23日在美国圣地亚哥举行的第114届美国胸科医师年会(ATS)已经圆满结束,来自102个国家的超过16000名医师参与了此次会议,呼吸疾病的相关诊治、病理生理、基础医学、以及行为医学在500个专题会场得到了详细而深入的讨论。特发性间质性肺炎作为呼吸系统最为疑难的疾病,讨论尤为热烈。其中,特发性肺纤维化(Idiopathic Pulmonary Fibrosis, IPF)的诊治更新仍然是肺科医生们的关注焦点。


图1 詹大夫在壁报区留念
图2 詹大夫和与会者合影
IPF的诊断更新:
IPF的病理基础是普通型间质性肺炎(usual interstitial pneumonitis,UIP ),然而胸部高分辨CT表现为典型UIP的患者,不需要进行肺活检予以证实,CT影像特征为其诊断提供了绝大部分的信息。
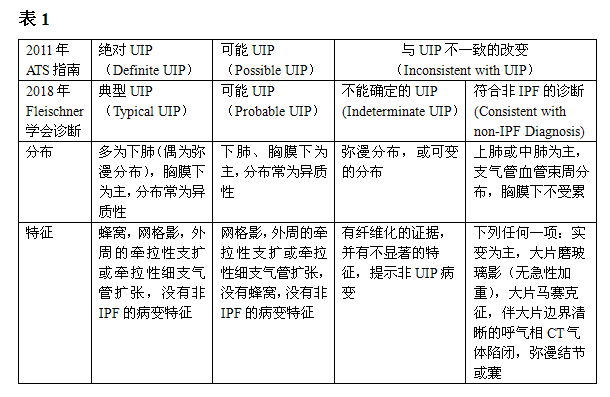
2011年ATS会议发布了IPF/UIP的影像诊断标准,将胸部高分辨CT的影像特征分为绝对UIP(Definite UIP),可能UIP(Possible UIP),与UIP不一致的改变(Inconsistent with UIP)这三种。这一诊断标准现有所更新,纸质版于2018年2月发表在柳叶刀呼吸病杂志(Lancet Respiratory Medicine),由影像Fleischner学会主席David Lynch执笔,将胸部高分辨CT的影像特征分为典型UIP(Typical UIP),可能UIP(Probable UIP),不能确定的UIP(Indeterminate UIP),符合非IPF的诊断(Consistent with non-IPF Diagnosis)这四种(表1),并在今年的ATS年会上再次加以强调。
与2011年的诊断标准相比,2018年的Fleischner学会诊断标准主要变化是将“与UIP不一致的改变(inconsistent with UIP)”这一类分为了“不能确定的UIP”和“符合非IPF”这两类。尼达尼布和吡非尼酮为IPF的治疗带来一线曙光,新药的出现则亟需循证医学证据,因此各类临床试验被寄予厚望,而2011年的诊断分类给临床试验入组带来一些问题,很多实际为IPF的患者经影像分类未能入组,因此学者们将2011年ATS指南出版之后的关于IPF诊断的文献进行搜索、阅读整理,重新制定了新一版的指南,旨在方便临床医师、放射科医师、病理医师行多学科诊断时沟通更为有效,并为临床研究的入组提供便利。新版指南认为,在CT提示可能UIP(Probable UIP)的某些病例,可以不需要外科肺活检而直接诊断IPF。
药物治疗更新:
IPF药物治疗除了目前批准上市的吡非尼酮和尼达尼布(目前中国市场均可处方)外,尚有一些新药处于2期临床试验的阶段,目前有一些令人鼓舞的结果,也给临床医师和患者带来了一些希望。这些新药大部分都是单克隆抗体,通过靶向作用于肺纤维化形成过程中的各种分子靶点而起作用,也有通过其他机制起作用的药物,下面逐一介绍。
一、处于2期临床的新药
1、CC-90001, 由赛尔基因研发,是一个二代Jun N末端激酶(JNK)抑制剂,能阻断脂糖介导的c-Jun磷酸化,目前处于2期临床试验的阶段,正在全球招募受试者,计划招募约135名IPF患者;中国范围内有台湾的5家中心在招募患者。这是一项多中心,多国,随机,双盲,安慰剂对照研究,进行24周,拟评估两种治疗剂量CC-90001(200mg qd和400mg qd)治疗IPF的疗效,安全性,药代动力学(PK),生活质量和探索性药效学(PD)。 这项研究旨在通过肺功能测定,疾病进展,CT所示肺纤维化的程度来评估对治疗的反应。 它也将评估剂量反应。
2、STX-100,由Biogen研发,是一个针对αvβ6整合素(也叫BG00011)的人源化单克隆抗体,正在进行2期临床试验,2018年3月已经结束入组,旨在评估不同剂量经皮下给药的安全性和耐受性;次要目标是经多次递增剂量后,评估第一次剂量后和最后一次剂量的STX-100药代动力学(PK)参数,以评估IPF受试者中STX-100的免疫原性,并评估STX-100对IPF受试者的支气管肺泡灌洗液(BAL)和外周血中分离的生物标记物的效应。
3、Pamrevlumab(FG-3019),由FibroGen研发,是CTGF(结缔组织生长因子,connective tissue growth factor)的单克隆抗体,本次ATS上展示了Pamrevlumab的2期临床试验结果(PRAISE研究),相当令人鼓舞。该研究的主要观察目标是肺功能,以第12,24,36和48周时的用力肺活量(FVC)的变化来衡量。其他的目标则评估了肺纤维化的进展,通过定量高分辨CT(qHRCT,用定量CT评估肺纤维化程度)在24周和48周时测量;研究人员还评估了与健康相关的生活质量和安全性的变化。结果表明,Pamrevlumab相对于安慰剂减慢了肺纤维化进展,治疗组在24周时定量肺纤维化体积为24.8ml,而安慰剂组为86.4ml。48周时,Pamrevlumab治疗组患者的纤维化程度达到了75.4 ml,而安慰剂组患者的纤维化程度超过了两倍,达151.5 ml。治疗组FVC下降速率也减缓,与Pamrevlumab导致的纤维化进展减缓相关。
4、Simtuzumab (GS-6624)为人源性单克隆抗体,有抗纤维化的作用,通过结合在赖氨酰氧化酶上发挥其免疫调节的作用。目前正进行2期临床试验,为随机,双盲,安慰剂对照,多中心的研究,544名受试者参与试验。受试者将接受 254周的Simtuzumab(125 mg/mL 单剂量皮下注射,每周一次)或安慰剂治疗,试验尚在进行中,但目前以治疗30个月时的无进展生存时间看来,Simtuzumab并不优于安慰剂。
5、Autotaxin Inhibitor (自毒素抑制剂,GLPG1690) 由Galapagos研发,在随机,双盲,安慰剂对照的2期临床试验(FLORA研究)中表现不俗,治疗组的IPF受试者在用药12周时FVC维持稳定,甚至较用药前提升,而安慰剂组的IPF患者的FVC则出现了预期中的下降。这也是第一个试验性治疗IPF有效的自毒素抑制剂。功能性呼吸影像(Functional Respiratory Imaging, FRI)也在统计学上确认了FVC数据的意义。此次ATS会议也报告了GLPG1690的安全性,耐受性,药代动力学特性。
6、Human Pentraxin-2 (PROMO15) 重组人穿透素-2被发现有抗肺脏纤维化的作用,ATS报告的最新研究数据来自一项随机,双盲,安慰剂对照的2期临床试验,117例患者入组,治疗组的IPF受试者接受每四周一次的10 mg/kg静脉注射,28周时的FVC占预计值百分比的变化,治疗组显著低于安慰剂组;而肺总量,肺泡弥散量,定量CT的纤维化程度无明显差别。
7、西罗莫司 在肺纤维化的动物模型中,肺产生的趋化因子CXCL12可与在纤维细胞上表达的受体CXCR4结合,从而将纤维细胞募集到肺。IPF患者中,CXCR4+循环纤维细胞的浓度升高与生存率相关。纤维细胞CXCR4的表达依赖于mTOR途径,在肺纤维化动物模型中,mTOR抑制剂西罗莫司的治疗减少了纤维细胞向肺部的转运并减轻了肺纤维化。一项双盲、安慰剂对照、交叉试验的初步研究结果提示,西罗莫司的治疗导致循环纤维细胞浓度的显著降低,而安慰剂组无显著性差异。需要开展进一步的研究来评估西罗莫司治疗IPF对于其肺功能和其他生理指标的影响。
8、Lebrikizumab 由Roche研发,是一种与IL-13结合的人源化单克隆抗体。Lebrikizumab单药治疗IPF的2期临床试验是一项随机、双盲、安慰剂对照试验(RIFF A研究),每四周皮下注射Lbeikizumab250 mg 共52周。较安慰剂,Lebrikizumab单药对于IPF患者FVC占预计值的百分比下降无明显差异,对死亡率也无影响,而Lebrikizumab联用吡非尼酮(RIFF B研究)较吡非尼酮单药减少死亡风险,有利于延长至急性加重或死亡的时间。
二、其他治疗
1、抗生素治疗 本次ATS也回顾了既往研究中对于治疗IPF的其他尝试。细菌感染被认为与IPF的进展和死亡间接相关,链球菌、葡萄球菌、韦荣氏球菌、奈瑟菌属、嗜血杆菌、变形杆菌、窄食单胞菌,均为增加疾病进展的风险的病原体,且与IPF的急性加重相关;但细菌负荷与IPF的病原并无因果关系(causality)。2013年发表的一项双盲多中心研究中,IPF患者在常规治疗的基础上联用复方磺胺,960mg bid12个月,与安慰剂组相比,治疗组的FVC、6分钟步行试验无明显改善,但在全因死亡率,对氧气的需求,EQ5D量表这几项均比安慰剂组有显著改善。联用复方磺胺显著减少呼吸道感染,但增加了恶心和皮疹的症状。在此基础上,NIH资助了联用复方磺胺或联用多西环素治疗IPF与标准治疗相比较的临床试验,目前正在招募患者(CleanUP IPF研究);还有联用复方磺胺与安慰剂治疗相比较的临床试验,目前也在招募患者(EME-TIPAC研究)。
2、抗反流手术治疗 IPF一直被认为与胃食道反流密切相关,然而2015年的ATS对IPF治疗指南的更新里,常规PPI治疗仅为“有条件推荐使用”,医师们对于其带来的获益期望极低。究其原因,反流物的成分复杂,有时存在非酸反流;且纤维化的肺常对膈肌有牵拉作用,使得食道裂孔疝的发生率增高,这样一来,PPI通过减少胃酸分泌而达到的抑酸治疗对IPF效果有限。一项旨在评估腹腔镜抗反流手术治疗IPF有效性和安全性的2期临床试验已经进行,手术组IPF患者术后48周FVC的下降为0.05L,而非手术组患者在48周时的FVC下降为平均0.13L,有显著差异。
三、现有药物的循证医学证据更新
吡非尼酮和尼达尼布是现有的得到FDA批准的治疗IPF的药物,二者均能有效延缓FVC的下降速率。终末期IPF患者常合并肺动脉高压,是预后不良的危险因素,目前尚无有效药物治疗,Riociguat-(鸟苷酸环化酶激活剂)治疗IPF合并肺动脉高压在2期临床试验中的有效性和安全性均得到证实,曾被寄予厚望,而进一步的临床试验则提示风险效益比不支持使用Riociguat。此次ATS报道了正在进行2期临床试验,提示了吡非尼酮联用西地那非治疗合并肺动脉高压的IPF患者的可能。
在III期INPULSIS®研究中,尼达尼布较安慰剂减少FVC年下降率(mL/年)约50%,从而延缓疾病进展。6分钟步行测试(6MWT)是IPF患者运动能力的简单测量方法。IPF患者运动能力和氧饱和度下降也可反映疾病进展,并预测死亡率。另一项随机双盲的IIIb期试验通过对患者6分钟步行距离(6MWD)和步行期间最低氧饱和度的变化来评估尼达尼布对患者运动耐量的影响。本研究为随机、双盲、对照试验,纳入患者按1:1随机分为两组,给予尼达尼布150mg bid和安慰剂24周,随后进入开放性试验,患者均给予尼达尼布150mg bid。主要终点为肺纤维化定量评分(QLF)在第6个月时相比基线的变化;次要终点为第6个月时6MWD相比基线的绝对变化值; 扩展终点为第12个月时6MWD相比基线的绝对变化值及第6、12个月的氧饱和度最低值。数据证实,6个月时尼达尼布较安慰剂更能提升IPF患者的运动耐量,但对最低氧饱和度的提升效果并不明显。这一结果与先前的临床试验数据相似,再次证明了尼达尼布可减缓IPF患者的疾病进程。
吡非尼酮和尼达尼布抗纤维化的作用靶点不同,两药可否联用以治疗IPF?一项开放标签,多中心,两组试验的临床研究数据表明,尼达尼布联合吡非尼酮治疗IPF患者无药代动力学相互作用,在单独或联合用药时,尼达尼布和吡非尼酮的血药浓度基本相似且具有良好的耐受性。关于两药联用治疗IPF安全性和有效性的研究(INJOURNEY)则正在进行,部分结果于2018年2月发表在AJRCCM杂志上,安全性及耐受性良好;美国已经有中心在等待肺移植的IPF患者中常规使用两药联用方案。
IPF的生存率仍不容乐观,各项临床试验正在临床医师和研发机构的推动下得到积极的开展。各项数据正被我们翘首以待的期盼着,以使临床医师在处方药物时有更多的选择和更足的信心。

图3 间质病分会场的热烈讨论







