查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





感谢郑州大学第一附属医院刘举医生提供的优秀病例《多发性硬化病例分享:“患”不逢时》。
本病例患者为年轻男性,从2015年始前后四次发病,以左侧肢体麻木无力为始发症状。头颅MRI显示多处异常信号。诊断多发性硬化后使用β干扰素等治疗,症状持续加重。药物如何调整?
欢迎大家和我们一起探索这例特殊的多发性硬化患者的诊治秘密~
患者男性,1990年出生
第一次发病(2015-02-23)
主诉:左侧肢体麻木无力1周。
现病史:1周前无明显诱因于德国留学期间出现左侧肢体麻木,初为左手麻木,情绪激动时左面部麻木,后发展为左侧肢体麻木无力,行走不稳,伴头晕,遂回国就诊。
既往史、个人史、家族史:无特殊。
神经系统查体:左上肢浅感觉减退。
辅助检查:
➤脑脊液常规生化、电泳(2015-03-02):电泳显示脑脊液寡克隆带阴性,24小时IgG合成率及IgG指数均轻度增高,脑脊液常规显示白细胞26*106/L,红细胞10*106/L,蛋白、糖、氯化物均正常。
➤头颅MRI(2015-02-28):1.考虑脑干、右侧基底节区、两侧额颞叶病灶,2.颈胸椎MRI平扫未见明显异常。
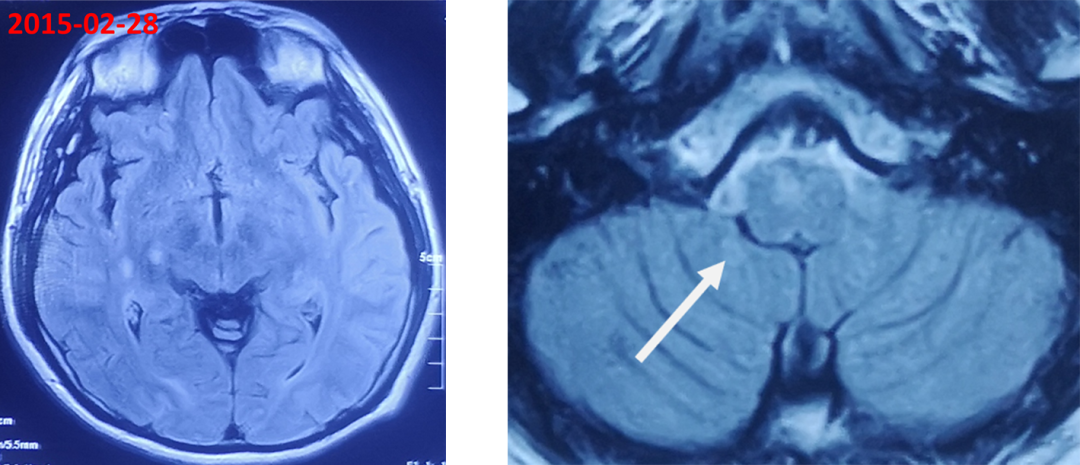
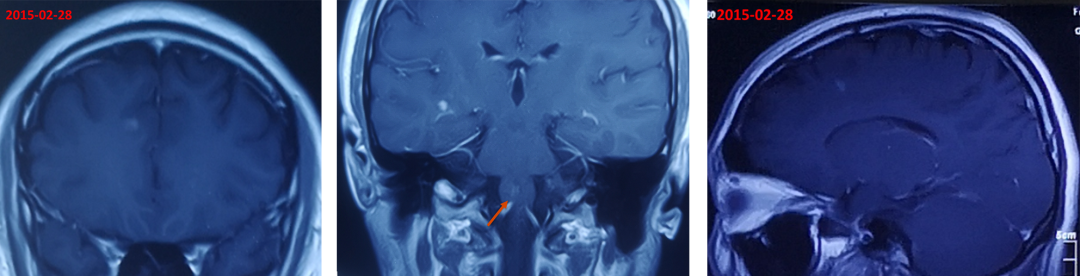
➤头颅增强MRI(2015-02-28):右侧基底节区及两侧额顶叶及延髓异常强化影,考虑MS可能性大。
初步诊断:多发性硬化
➤空间多发性:侧脑室旁、延髓
➤时间多发性:强化和非强化病灶同时并存
➤排除其他?
急性期治疗:注射用甲泼尼龙琥珀酸钠(甲强龙)500mg冲击治疗并逐渐减量
疗效:肢体麻木无力症状消失。
缓解期治疗:因β干扰素断药,故缓解期无用药。
第二次发病(2015-09-29)
主诉:复视1周。
查体:左眼外展受限,向左凝视时有复视。
辅助检查:
头颅MRI平扫+增强(2015-09-29):双侧侧脑室旁多发小缺血灶,左侧脑桥及桥臂异常信号,脑实质内未见异常强化。
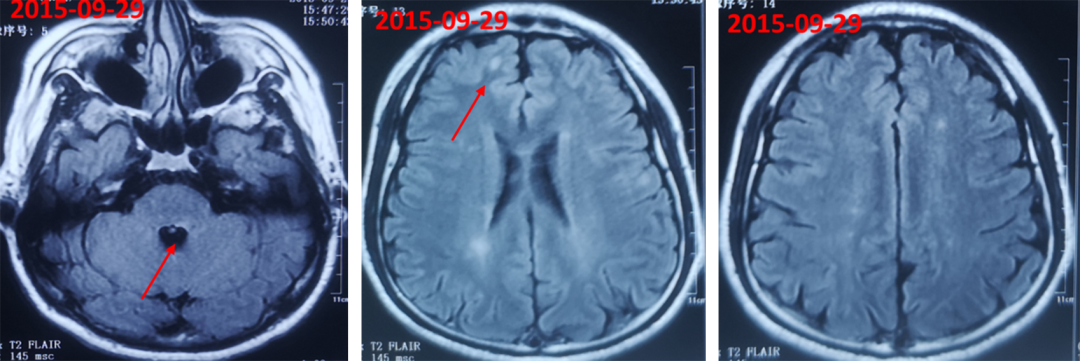
初步诊断:左眼外展神经麻痹
急性期治疗:激素冲击治疗,并给予舒血宁针、鼠神经生长因子针、复方樟柳碱等药物治疗,地塞米松针0.3mg+利多卡因针0.2ml球后注射。
疗效:住院治疗10天后复视症状缓解,左眼外展不受限。
缓解期治疗:无。
随访:2015-10至2018-09未随访,无法确定活动性。
第三次发病(2018-09)
主要症状:无明显诱因出现双下肢乏力,走路不稳,双足麻木,独立行走距离大于500米,开始使用登山杖。(EDSS评分约为4分)。
追问病史:2018-03已经开始出现易疲劳。
治疗:2018-09开始应用β干扰素针剂,应用期间出现高热等流感样不良反应,间断应用2月后自认为无效,自行停药,之后一直进行康复锻炼。
随访:
病情评估(2020-08)
主要症状:双下肢麻木无力,双侧搀扶下行走约20米,且双下肢每天均有轻中度疼痛,尿急,偶尔尿失禁,排大便费力,每周至少需要辅助排便1次。(EDSS评分约为6.5分)。
查体:神志清楚,高级神经活动基本正常(MoCA28分),颅神经阴性,双上肢肌力、肌张力、反射均未见明显异常,双下肢肌肉萎缩,双下肢近端肌力3级,远端肌力4-级,双下肢腱反射亢进,病理征阳性,左腹股沟及右腹股沟下4指以下痛觉减退,双下肢位置觉及震动觉减退。无不自主 运动。双上肢指鼻稳准,双下肢共济运动查不合作。
辅助检查:
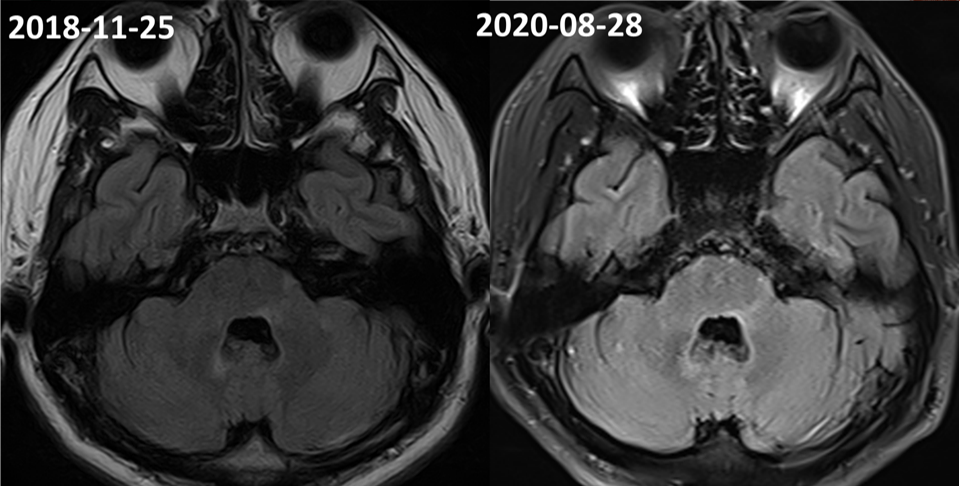
➤头颅+颈椎+胸椎平扫+增强(2020-08-28):1.双侧额顶叶、双侧侧脑室旁、右侧内囊后肢、左侧丘脑、脑桥、左侧桥臂、胼胝体多发异常信号,符合多发性硬化;2.脑SWI示:双侧基底节区钙化或矿物质沉积;MRA未见明显异常。3.颈髓未见明显异常;4.胸段脊髓可见萎缩变细。

➤血清AQP4抗体、MOG抗体及GFAP抗体:阴性。
➤肌电图:MEP示双下肢锥体束传导未引出;SEP示双下肢深感觉传导通路P40未引出。
修正诊断:继发进展型多发性硬化(SPMS)
诊断依据:
1.复发缓解病程
2.确证残疾进展:EDSS评分4分(2018-09)→6.5分(2020-08)
鉴别诊断:
1.其他炎性脱髓鞘性疾病:NMOSD 、ADEM 、脊髓炎 、脱髓鞘假瘤
2.脑血管病:CADASIL 、多发腔隙性脑梗死
3.感染性疾病:梅毒 、脑囊虫 、热带痉挛性截瘫 、艾滋病 、Whipple 病 、进行性多灶性白质脑病
4.结缔组织病:系统性红斑狼疮 、白塞病 、干燥综合征
5.肿瘤类疾病:胶质瘤病、淋巴瘤
6. 自身免疫性脑炎、原发性中枢神经系统血管炎、烟雾病、血管畸形
治疗:口服西尼莫德。
随访:该患者口服后出现了血压升高和肝功能异常不良反应。因出现低热而减量,应用约4个月后至出现第四次发病而停药(不能耐受)。
该患者为年轻男性,诊断明确却多次出现病情进展。2021年1月,患者病情再次出现加重。您认为患者每次的治疗方案中,究竟是哪个环节出了问题?
答案两天后公布,欢迎在评论区分享更多您的看法~
紧接上文,我们先来看看该患者第四次发病的情况:
第四次发病(2021-01-02)
主诉:右上肢无力及双下肢无力加重1天。
伴随症状:轻微尿频、便秘,右面部麻木。(EDSS评分约为8分)。
查体:颅神经阴性。右上肢肌力5-级,右下肢肌力0级,左下肢肌力2级,双下肢肌张力呈折刀样肌张力增高,双下肢腱反射亢进,双下肢病理征阳性。胸7平面以下感觉减退,双下肢深感觉障碍。双上肢共济运动正常。双下肢共济及不自主运动查不合作。脑膜刺激征阴性。
辅助检查:
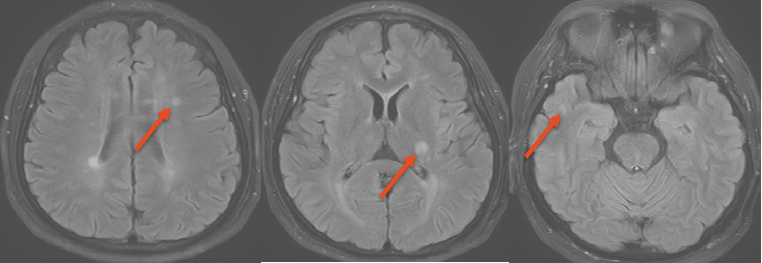
➤头颅MRI(2021-01-02):左侧侧脑室旁、左侧基底节区及右侧颞叶病灶较前为新发。
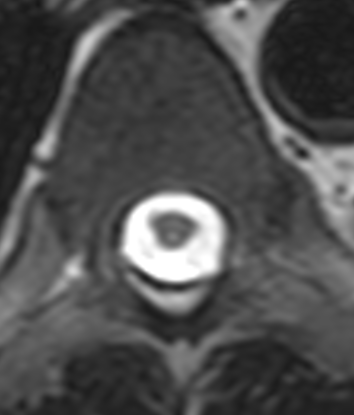
➤颈椎+胸椎MRI平扫(2021-01-02):胸5-10椎体水平脊髓内异常信号, 与老片对比为新发。
急性期治疗:大剂量激素冲击治疗。
缓解期治疗:应用利妥昔单抗。
随访:目前患者仍不能独立行走,辅助下才能挪动。EDSS评分:7.5分。
讨论:缓解期早期应用DMT是关键
MS为终身性疾病,其缓解期治疗以控制疾病进展为主要目标,《多发性硬化诊断和治疗中国专家共识(2018版)》推荐使用疾病修饰治疗(DMT),且以早期和长期为治疗原则。
但该病例患者发病缓解期未使用药物或仅短期使用药物,错过了两个黄金治疗窗。
回顾总结:特立氟胺为第一个黄金治疗窗一线口服药物
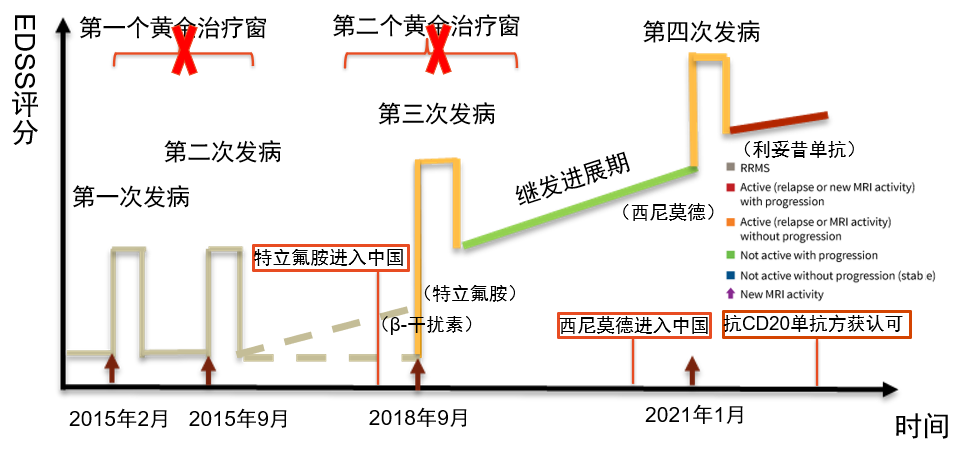
同时,共识提出特立氟胺为 DMT 中的一线口服治疗药物。TOWER研究显示与安慰剂相比,特立氟胺14 mg/d显著降低中国复发缓解型(RRMS)患者年复发率71.2%。已于2018年在国内获批上市,为临床用药提供了新的选择。
该病例也带给我们启示:MS早期以炎症为主,DMT药物主要修正炎症反应,因此在疾病早期阶段获益更大,而随病情进展,炎症反应减弱,治疗获益降低。因此临床实践中MS患者一旦确诊,应尽早启动规范化的疾病修饰治疗如口服药物特立氟胺,控制患者病情进展。
您觉得该病例对您做好多发性硬化的诊治是否有帮助?
A.是的 很有帮助
B.一般 帮助不大
更多多发性硬化诊治经验分享,欢迎大家在评论区交流、分享~
审批码:MAT-CN-2230650
查看更多