查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





慢性萎缩性胃炎和上皮内瘤变是胃癌筛查过程中常见的胃黏膜病变,正确应对和处理胃黏膜癌前状态和癌前病变,是防治胃癌的主要途径之一。
在胃癌筛查流程的实际应用中,通过胃镜检查和病理活组织检查证实的慢性萎缩性胃炎(CAG)和上皮内瘤变(IN)等病变状态的比例高达30%。


【陈述1】胃黏膜萎缩和肠化生属于癌前状态,胃上皮内瘤变(GIN)属于癌前病变,二者均有胃癌发生风险。
胃黏膜萎缩是指胃腔固有腺体减少,胃黏膜变薄,胃小凹变浅。胃黏膜萎缩包括生理性萎缩和病理性萎缩,其中病理性萎缩又包括非化生性萎缩和化生性萎缩两种类型。进展为胃腺癌最常见的胃黏膜状态是胃黏膜萎缩和肠化生,统称为CAG。
最早提出肠型胃癌(占胃癌80%以上)的发生模式为正常胃黏膜→慢性炎症→萎缩性胃炎→肠化生→IN→胃癌(Correa模式),并认为IN是胃癌前病变。GIN既往被称为不典型增生或异型增生,属于癌前病变,包括胃低级别上皮内瘤变(LGIN)和高级别上皮内瘤变(HGIN)。
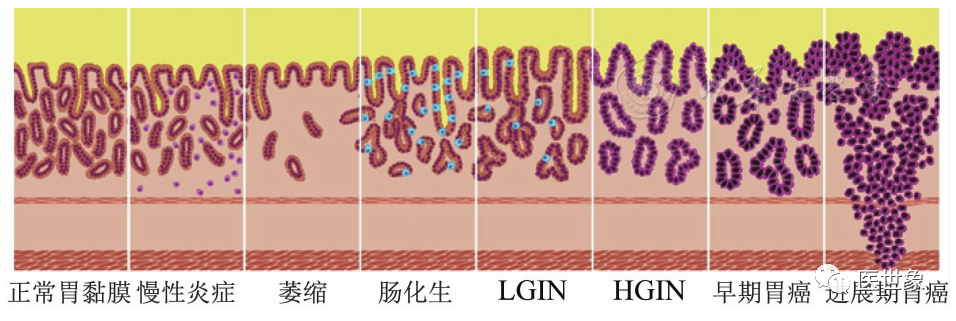
胃黏膜萎缩和肠化生、胃LGIN是胃癌发生的独立危险因素。因此将胃黏膜萎缩和肠化生归类为癌前状态,将GIN归类为癌前病变。部分HGIN因其生物学行为与早期胃癌近似,通常和早期胃癌归为一类。
【陈述2】病理学证实的化生性萎缩是判断胃黏膜萎缩的可靠指标。
胃黏膜萎缩在内镜下可见黏膜红白相间,以白色为主,皱襞变平甚至消失,部分黏膜血管显露;可伴有黏膜颗粒或结节状等表现。胃黏膜出现肠腺上皮是胃黏膜的常见病变,胃黏膜腺体有肠化生者称为化生性萎缩,即肠化生。
肠化生程度轻者胃黏膜中仅出现少数肠上皮细胞,重者则可形成肠绒毛。胃黏膜萎缩的诊断包括内镜诊断和病理诊断,而普通白光内镜下的判断与病理诊断的符合率较低,确诊应以病理诊断为依据。
【陈述3】累及全胃的重度CAG(伴或不伴肠化生)具有较高的胃癌发生风险,胃镜检查时需重视胃体黏膜的活检。
胃黏膜萎缩的程度和范围与疾病演变密切相关。胃黏膜萎缩范围越广,发生胃癌的风险越高。胃黏膜萎缩范围与胃癌的发生风险存在相关性,提示病理检查时需重视胃体黏膜的活检。
【陈述4】CAG和肠化生的防控目标是避免其进展为HGIN和早期胃癌。


【陈述5】高清染色内镜在诊断胃黏膜癌前病变和早期胃癌方面均优于普通白光内镜。
普通白光内镜可呈现出胃黏膜的自然色泽(图2A、图2B),但对黏膜的微细形态呈现不明显。相关研究表明,普通白光内镜检查对胃黏膜癌前病变的诊断与组织学检查结果之间的吻合率较低,仅为46.8%~67.0%。高清染色内镜在常规内镜的基础上,可将染料喷洒至需观察的胃黏膜表面、进行局部放大等,强化了病变组织与周围正常组织的对比。
高清染色内镜包括化学染色内镜(CE)、电子染色内镜[窄带成像技术(NBI)、内镜电子分光图像处理(FICE)、放大内镜、蓝光成像]等。
胃黏膜转化为恶性病变的过程中,黏膜上的腺管开口及其微血管形态会发生变化。NBI在诊断肠化生和早期胃癌方面均优于普通白光内镜。应用高清染色内镜可观察黏膜表面的微细形态变化,从而有助于辨认病变,提高活检阳性率。
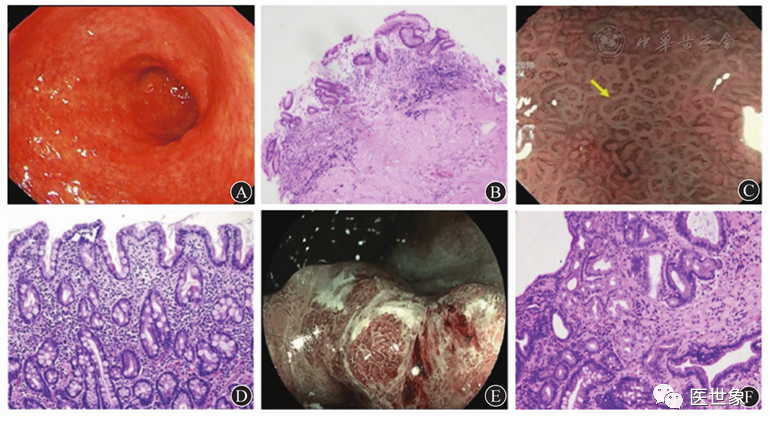
图2:胃黏膜癌前状态和癌前病变的内镜和病理图 A萎缩性胃炎的白光内镜图像;B胃黏膜萎缩病理学改变 苏木精-伊红染色 低倍放大;C窄带成像放大内镜显示肠化生的"亮蓝嵴"(黄色箭头指示);D胃黏膜肠化生病理学改变 苏木精-伊红染色 中倍放大;E蓝光成像+放大内镜显示胃窦低级别上皮内瘤变腺管开口和血管形态部分异型;F胃黏膜低级别上皮内瘤变病理学改变 苏木精-伊红染色 高倍放大
【陈述6】高清染色内镜(无论有无放大功能)可用来诊断胃黏膜癌前状态,指导精确活检并进行临床分期。
目前的证据表明,高清染色内镜使病灶与周围正常组织界限的对比性得到明显改善,可清晰显示黏膜微血管和黏膜线管开口形态,能够发现普通内镜下难以发现的平坦型病变或微小病灶。因此,以高清染色内镜为辅助的活检是检测胃黏膜癌前状态或癌前病变的最佳方法。
【陈述7】高清染色放大内镜下的"亮蓝嵴"有助于判断肠化生的存在和范围。
"亮蓝嵴"是指胃镜检查过程中,采用白光内镜下亚甲蓝染色,或采用电子染色窄带成像放大内镜(NBI-ME)检查,可发现位于胃黏膜上皮细胞表面的脑回样结构嵴部的纤细浅蓝色线状结构(图2C、图2D),对内镜下诊断肠化生有一定提示意义。
研究发现"亮蓝嵴"仅发生于未癌变部位,在癌变区域内不存在,即"亮蓝嵴"仅在肠化生区域发生。"亮蓝嵴"的出现或有助于内镜下判断肠化生的存在和范围。在内镜检查过程中发现"亮蓝嵴",可考虑此处存在肠化生,同时应对全胃行更细致的检查,并着重观察"亮蓝嵴"周边区域,尤其是其环绕的中间区域。关注肠化生区域中"亮蓝嵴"消失处可能有助于预防早癌的发生。
【陈述8】高清染色放大内镜检查若可见LGIN病变具有明确的边界,且表面腺管开口形态和(或)微血管形态存在异常,即提示存在进展为HGIN的可能。
LGIN与HGIN的区别主要是以浸润组织的结构和细胞学异常是否超过胃黏膜层的一半为界。LGIN内镜下可表现为"黑棘皮征",HGIN病理学表现为腺体密集且结构扭曲增多,细胞异型更明显,导管形态不规则,分支和折叠常见,无细胞间质的浸润,内镜下常表现为表面腺管开口形态和(或)微血管形态异常(图2E、图2F)。随着对IN认识的加深,目前认为仅凭活检来区分LGIN与HGIN存在一定分级判定过低的风险。对于有明显内镜下可视病变并且范围清晰的LGIN,单纯活检的诊断是不足的,建议行诊断性ESD切除。
【陈述9】为能精准判断萎缩性胃炎的范围和程度,建议内镜检查时至少于胃窦、胃体和胃角各取1块胃黏膜组织,并分瓶标注,有其他可疑病变时单独活检。
【陈述10】判断CAG的严重程度建议采用胃炎评价(OLGA)系统或基于肠化生的胃炎评价系统(OLGIM)系统。
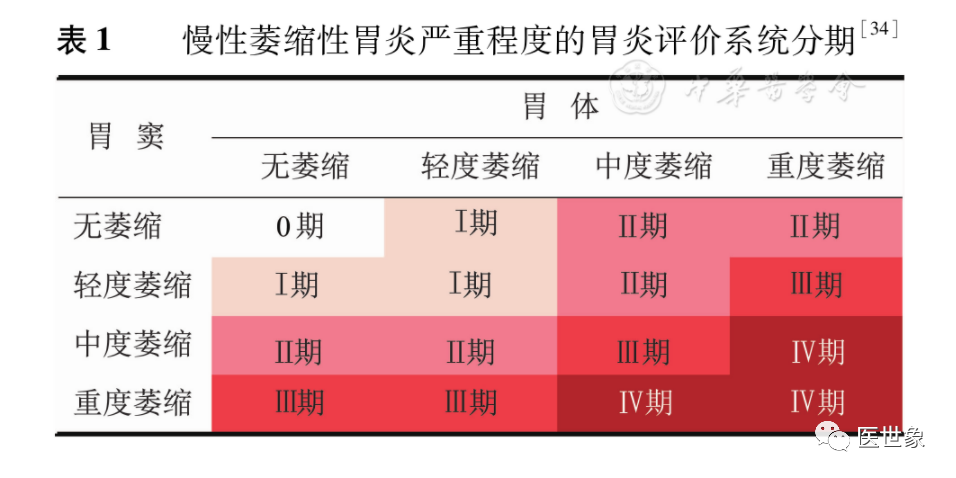
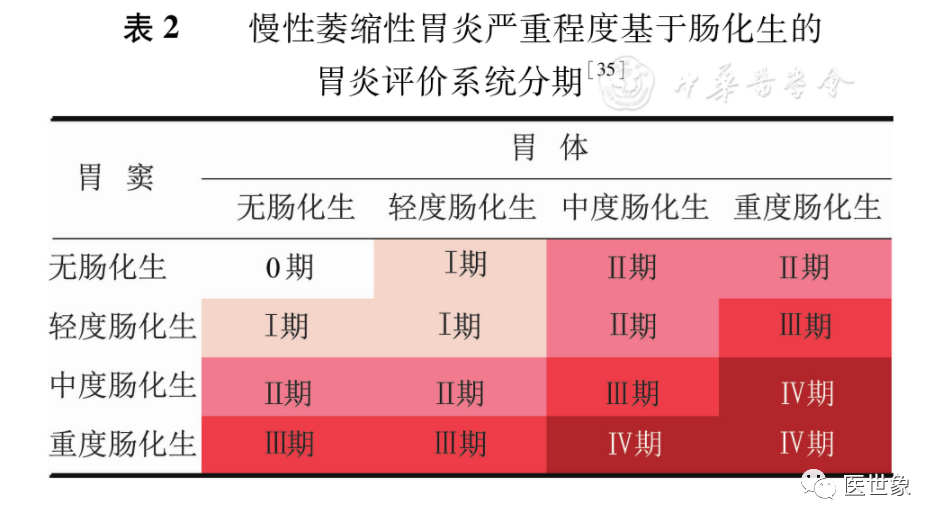
【陈述11】血清胃蛋白酶原Ⅰ与胃蛋白酶原Ⅱ比值(pepsinogen Ⅰ to pepsinogen Ⅱ ratio, PGR)和胃泌素17有助于判断胃黏膜萎缩的范围和程度。
血清胃蛋白酶原(pepsinogen,PG)可分为两种类型,PGⅠ和PGⅡ。PGⅠ主要由胃底腺中的主细胞分泌,PGⅡ由胃和十二指肠细胞分泌,约有1%的PG存在于血清中。胃泌素17主要由胃窦的G细胞分泌,受到胃酸的反馈调节,通常胃体黏膜萎缩时胃泌素17升高。
在胃黏膜出现炎症时,血清PGⅠ和PGⅡ水平增加,而在胃黏膜萎缩时,随着胃底腺黏膜的丢失和主细胞数量的减少,PGⅠ和PGⅡ水平下降,且PGⅠ下降更为明显,因此血清PGR降低。
PGR和胃泌素17联合检测已被证实可用于筛查胃黏膜萎缩,包括胃窦或胃体黏膜萎缩,被称为"血清学活检"。
胃黏膜萎缩特别是胃体黏膜萎缩者,是胃癌的高危人群,非侵入性血清学筛查与内镜检查结合有助于提高胃癌筛查效果。
【陈述12】对于CAG、肠化生和IN,建议常规检测H.pylori感染,可采用尿素呼气试验、组织学或血清学检测方法。
综合整理自《 中国胃黏膜癌前状态和癌前病变的处理策略专家共识(2020年) 》和《中国居民家庭幽门螺杆菌感染的防控和管理专家共识(2021年) 》
本文首发:医世象

查看更多