7月28日,由中国医学论坛报社和北京诺华制药有限公司共同举办的2018“肾”探临床思维训练营区域赛在温州召开,本场比赛得到了温州市医学会肾脏病分会的大力支持。
比赛荣幸地邀请到温州医科大学附属第一医院陈朝生教授担任主席,温州医学院附属第三医院缪初升教授担任主持,丽水市中心医院金烈教授、温州医科大学附属第二医院周志宏教授担任评审,温州医科大学附属第一医院丁晓凯医生担任病例解说专家,来自温州地区肾内领域的近60位临床医生观看了比赛。现采撷本场精彩病例报道如下。


病例介绍
现病史 患者男性,63岁,因“浮肿3月”于2018年3月5日入院。患者3月前无明显诱因出现双下肢及颜面浮肿,凹陷性,伴解泡沫尿,无发热、无皮疹、关节痛,无肉眼血尿,无少尿,当时查尿蛋白(++++),血白蛋白26.0 g/L,肌酐(酶法)77 μmol/L,测血压149/78 mmHg ,曾予“培哚普利、苯磺酸氨氯地平、呋塞米”等治疗,病情无改善,以“肾病综合征”入院。患者发病以来,胃纳正常,但体重增加约2公斤。
既往史及家族史 否认高血压、糖尿病病史,否认肝炎、结核等传染病史,否认重大外伤、手术、输血史,否认长期用药史,否认药物、食物过敏史。父亲有“高血压病”史,否认家族性遗传性肾脏病史。
个人史及婚育史 吸烟每日15支,已吸20年,不嗜酒,否认冶游史,否认工业毒物、粉尘接触史,已婚已育,配偶及子女体健。
入院时体格检查 体温36.6℃,脉搏93次/分,血压140/85 mmHg,呼吸18次/分。神志清楚,皮肤、巩膜无黄染,结膜无充血,颈软,听诊两肺呼吸音清,未闻及 音。心律齐,心音正常,各瓣膜区未闻及杂音。腹软,全腹无压痛,无反跳痛,未触及肿块,肝脾肋下未触及,肾区叩击痛(-),移动性浊音(-)。双下肢轻度水肿。
入院检查
实验室检查 血常规:白细胞 5.62×109/L,中性粒百分比59%,淋巴百分比31%, 嗜酸百分比2.3% ;血小板229×109/L;血红蛋白 96g/L↓。
大便常规:镜下白细胞未检到,隐血实验阴性。
尿常规:尿比重 1.020;蛋白 (+++); 白细胞51/ul;红细胞 240/ul;尿糖(-);尿红细胞形态(+++)/HP非均一性;尿总蛋白肌酐比5.367 g/g,白蛋白肌酐比3343.9 mg/g。
尿蛋白分析:白蛋白 2286 mg/L↑、β2-MG 8.5 μg/mL↑、α1-MG 125 mg/L↑、NAG 52.5 U/L↑;24h尿液检测:蛋白定量 3.57g↑(尿量1600ml)。
血生化:总蛋白46.7g/L↓;白蛋白 18.2 g/L↓;谷丙转氨酶(ALT)10U/L;谷草转氨酶(AST)19U/L;肌酐116 μmol/L↑(44~97);尿酸 366 μmol/L;总胆固醇7.16 mmol/L↑;甘油三酯 1.51 mmol/L;血钙 1.81 mmol/L↓; 血磷1.17 mmol/L;葡萄糖(空腹)4.6 mmol/L;葡萄糖(餐后2h)9.07mmol/L。
血肿瘤标志物:癌胚抗原(CEA)3.7ng/ml;甲胎蛋白(AFP)3.34ng/ml;CA19-9 24U/ml;CA125 47.7U/ml↑;角质蛋白21-1 5ng/ml↑;鳞状细胞癌抗原 40.3μg/L↑。
血免疫功能:IgG 8.17g/L;IgM 1.54g/L;IgA 2.26g/L; 轻链KAP 2.37g/L; 轻链LAM 1.26g/L;补体C3 1.18g/L;补体C4 0.38g/L;类风湿因子<10.4IU/mL;抗O 39IU/mL; IgG4 0.3g/L。
尿轻链:KAP 179 mg/L↑;LAM 75.9 mg/L↑。
血抗核抗体(ANA)+可提取核抗原(ENA):ANA弱阳性;抗Rib-P蛋白抗体 弱阳性;余阴性;抗心磷脂抗体及抗β2-GP1抗体阴性。
血传染病三项:梅毒快速血浆反应素试验(RPR)试验阴性; 抗丙型肝炎病毒(HCV)阴性;梅毒特异性抗体(ELISA法筛查)阴性;人免疫缺陷病毒抗体 阴性。
乙肝免疫:HBsAg阴性;HBsAb阳性;HBeAg阴性;HBeAb阴性;HBcAb阳性。
血沉: 110mm/h↑;C反应蛋白(CRP)7.25mg/L。
血降钙素原(PCT) : 0.119 ng/ml。
尿培养:培养无细菌、真菌生长。
贫血相关检查:血乳酸脱氢酶357 U/L↑;血β2-MG 5.4 μg/mL↑;血清铁饱和度 33%;血铁蛋白 222.4 μg/L。
凝血功能:凝血酶原时间(PT)13秒;活化部分凝血活酶时间(APTT)40.7秒;D二聚体 6.09 mg/L↑; 纤维蛋白原 7.3 g/L↑。
血甲状腺功能:促甲状腺素2.88 mIU/L;游离T4 9.48 pmol/L;游离T3 4.0 pmol/L;甲状腺过氧化物酶抗体0.9 IU/mL;甲状腺球蛋白抗体<0.9 IU/mL。
特殊检查 心电图:窦性心律,左心室高电压。
心脏超声:左室壁偏厚,左心舒张功能轻度减退。血管超声:两侧下肢深静脉、肾静脉无明显异常发现。
胸腹部CT:两上肺局限性肺气肿;两下肺少许炎性纤维灶;冠脉少许钙化 肝脏多发囊肿;左肾复杂囊肿;前列腺小钙化灶;盆腔少许积液。
眼底摄片:高血压视网膜病变2级。
第一次分析讨论:肾脏病初步诊断和鉴别诊断
患者特点分析 患者老年男性,临床表现大量蛋白尿(3.57 g/d),低蛋白血症(白蛋白18.2 g/L),水肿,血脂升高(总胆固醇7.16 mmol/L),肾病综合征诊断明确。与单纯的肾病综合征相比,患者有以下特点:①伴肾炎综合征,患者尿红细胞240/ul,红细胞形态检查提示为“非均一性”;②伴急性肾损伤,患者短期内血肌酐从77 μmol/L上升到116 μmol/L。患者病程中无低血压,无皮疹等全身过敏的表现和直接的肾毒性药物的使用史,尿比重无明显升高,不支持有肾前性因素的参与,辅助检查也未发现肾后性梗阻和肾静脉血栓依据,故推测血肌酐升高与疾病本身的进展有关;③伴小管性蛋白尿,尿β2-MG、α1-MG明显升高,尿白蛋白(ALB)/β2-MG 268.9,提示患者存在着肾小球病变的同时,伴随着肾小管的损伤。
此外,患者还存在肾病之外的全身表现,如贫血(血红蛋白 96 g/L),血沉明显升高(110 mm/h),血抗核抗体弱阳性,血乳酸脱氢酶(LDH)、β2-MG 及部分血肿瘤标志物轻度升高,提示可能同时存在系统性疾病,影响着疾病的发生、发展。至于患者血压的升高,结合有高血压家族史,辅助检查提示有高血压继发心肌肥厚趋向的心电图和心脏超声改变,并有高血压性视网膜病变,同步于肾脏病变,考虑高血压为原发性的可能性较大,当然最后确定还要结合肾脏病理结果进行判断。
临床确定肾病综合征后,其后诊断步骤包括:①确定病因,排除继发性病因后才能诊断为原发性,如为年轻患者,之前还要排除遗传性疾病;②推测肾病综合征可能的病理类型,并确定是否需进行有创性肾活检检查;③判定有无肾病综合征的并发症。
肾病综合征病因分析 肾病综合征的病因,分析重点是导致老年患者出现肾病综合征伴急性肾炎综合征、贫血、血沉显著升高的疾病:①肿瘤相关性肾病,常继发于消化、呼吸道实体肿瘤及血液系统肿瘤,肾脏病的病理类型膜性肾病多见,也有IgA肾病和微小病变型肾病的报道。本患者部分血肿瘤标志物升高,但目前无影像学依据的支持,临床无肿瘤消耗性疾病的全身表现,也无肾病水肿反而体重下降的反常现象和淋巴结肿大等表现,目前依据不足,可行胃肠镜检查进一步排除消化道的肿瘤的存在。②副蛋白血症肾损害。此类疾病来源于浆细胞疾病,如单克隆免疫球蛋白沉积病、肾淀粉样变等,前者合并血尿、高血压较为常见,肾功能不全多为慢性,偶见急性肾损伤,肾外可累及心脏、肝脏等器官。本患者血免疫球蛋白,血、尿轻链检测结果显示无单克隆免疫球蛋白成分升高的依据,且血补体不低,也无高钙血症及骨痛表现,不甚符合,进一步可行血免疫固定电泳检查最后排除。③系统性红斑狼疮。患者为老年男性,无皮疹、关节痛、口腔溃疡等表现,血补体不低,血抗核抗体及磷脂抗体检测结果也不支持该病的诊断。④冷球蛋白血症肾损害。患者无紫癜样血管炎性皮疹、关节痛、外周神经病、雷诺现象,无低补体血症,可能性不大,查血冷球蛋白排除。⑤乙型肝炎病毒相关性肾炎。患者肝功能正常,虽乙肝核心抗体阳性,但乙肝表面抗体已阳性,目前缺乏乙肝病毒处活动期从而导致肾脏病临床依据,临床可除外。⑥糖尿病性肾病。患者否认糖尿病史,尿检血尿过多,血糖水平未达到糖尿病诊断标准,眼底亦无糖尿病视网膜病变,可排除。⑦抗中性粒细胞胞浆抗体(ANCA)相关系统性血管炎肾损害。临床常表现急性或急进肾炎综合征,血尿为主,蛋白尿很少达到肾病综合征水平,部分患者肾外(包括肺部)表现可不明显。目前无法解释患者所有表现。
肾病综合征可能的病理类型 如能除外继发性病因,需考虑原发性肾小球疾病。病理类型推测膜性肾病可能性较大,支持点:患者为老年患者,慢性起病,进展缓慢,水肿程度相对不显著。但不支持点为:患者血尿偏多,膜性肾病疾病初期一般无肾功能受损和高血压,进一步需查血清抗M型磷脂酶A2受体(PLA2-R)抗体协助诊断,确诊则需肾病理结果。其次考虑有无局灶节段性肾小球硬化的可能。一般此类型患者大量蛋白尿(非选择性),血尿常见(镜下血尿为主),早期即可出现高血压及肾功能减退。但其在原发性肾病综合征中总体发生率低。任何年龄都可发病,但年龄段以青少年更多见。
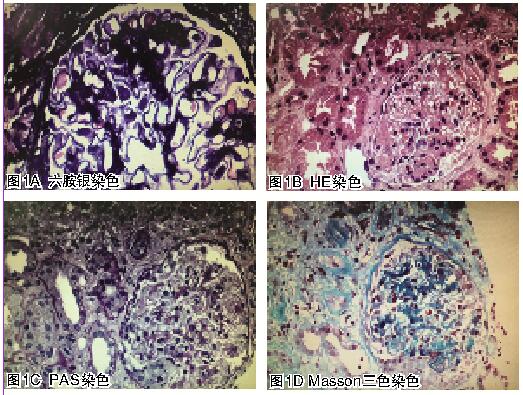
肾病综合征并发症分析 患者目前存在急性肾损伤,但未发现血栓、栓塞及感染的并发症。推测患者病理类型非微小病变型,需行肾活检明确诊断。2018年3月6日超声定位下经皮行肾活检检查。

进一步辅助检查的结果
胃肠镜检查:慢性非萎缩性胃炎,结直肠未见明显异常。
血免疫固定电泳:未见单克隆免疫球蛋白。
血冷球蛋白检查:阴性。
ANCA:P-ANCA(核周型)阳性;C-ANCA(胞浆型)阴性;抗髓过氧化物酶(MPO)抗体强阳性;抗蛋白酶3抗体 阴性。
抗人球蛋白(Coombs)试验:直接Coombs试验阳性,间接Coombs试验阴性。
抗M型磷脂酶A2受体(PLA2-R)抗体:阳性。
抗肾小球基底膜(GBM)抗体:阴性。
第二次分析讨论:肾脏病理明确后进一步诊断
临床诊断分析 判断病理上“局灶节段性肾小球坏死”的病因及其和“膜性肾病”改变的关系,临床上首先要从“一元论”角度出发。鉴于原发性膜性肾病一般不会出现局灶节段性肾小球坏死,所以要从继发性原因着手。膜性肾病常见继发性病因包括:①自身免疫性疾病②感染性疾病③肿瘤④药物及毒物。较常见的病因是系统性红斑狼疮,但患者无相应临床症状,无自身抗体检测结果支持,且肾脏病理无免疫荧光免疫球蛋白及补体沉积满堂亮改变,也未呈诊断意义的特异性狼疮肾炎病理学改变,诊断依据仍不足。其他继发性病因,从患者现有临床资料看,任何单一疾病都不足以完全解释患者的临床表现及肾脏病理的改变。
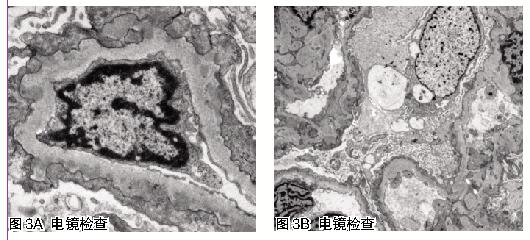
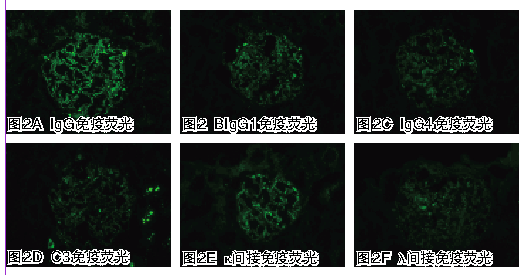
因此,从 “二元论”角度考虑诊断问题更为合理。从本患者膜性肾病的肾脏病理上看,免疫荧光沉积的IgG亚型以IgG4为主,而C1q无沉积,电镜电子致密物仅沉积于基底膜上皮侧,血抗PLA2-R抗体检测结果为阳性,病理上更符合原发性膜性肾病的特点。因而患者的诊断方向应考虑原发性膜性肾病基础上合并某种待明确的特殊病因导致肾小球局灶节段性肾小球坏死的改变。
局灶节段坏死性肾小球肾炎特点及分析 局灶节段坏死性肾小球肾炎是各种肾小球病,如原发性、继发性肾小球病及肾血管病肾脏受累较为严重的病理表现,主要特点是肾小球毛细血管襻纤维素样坏死,即毛细血管襻崩解和断裂,结构消失,细胞界限不清,细胞核破碎乃至溶解并常伴有纤维素样物质沉积,可刺激囊壁上皮细胞增生而形成新月体。本患者局灶节段坏死性肾小球肾炎病因需重新回到临床寻找,除前面提到常见病因,还需关注:①ANCA相关系统性血管炎肾损害。以往研究发现原发性膜性肾病合并ANCA相关性血管炎时,肾脏病理改变与单纯原发性膜性肾病相似,免疫荧光沉积IgG的主要亚型为IgG4或IgG1。而肾小球节段性纤维素样坏死,伴新月体形成(多样性,大小混合,细胞性及纤维性混合)及明显肾小管间质病变,这点与患者肾脏病理改变相符。患者P-ANCA阳性和MPO抗体强阳性结果也提供了最重要支持,同时该病也很好解释了患者肾病综合征所伴随的镜下血尿、急性肾损伤、血沉明显升高、贫血(Coombs试验阳性)的特殊表现。ANCA相关性系统性血管炎包括显微镜下多血管炎(MPA)、肉芽肿性多血管炎(Wegener肉芽肿)、嗜酸性肉芽肿性多血管炎,本患者应考虑为显微镜下多血管炎。②抗肾小球基底膜抗体病肾损害。此时光镜下可见典型膜性肾病的病理特点及新月体形成和肾小球纤维素样坏死,常伴局灶节段性系膜细胞增生、基质增多。免疫荧光下见 IgG沿 肾小球基底膜两侧沉积,肾小球基底膜内侧为 IgG线样沉积,外侧为IgG颗粒状沉积,同时伴有颗粒样或线样补体 C3 沿着肾小球毛细血管袢沉积。血抗肾小球基底膜抗体阳性,常伴有肺出血等表现,但本患者临床表现及病理与此不符。③过敏性紫癜性肾炎,患者缺乏典型皮疹、及关节痛、腹痛、黑便等临床表现,肾病理免疫荧光IgA阴性,可排除,④冷球蛋白血症肾损害。如第一次讨论时提到,患者缺乏典型的临床表现,血冷球蛋白检测结果阴性,病理未见毛细血管内微血栓性物质及大量单核细胞浸润的典型表现,依据不足。⑤血栓性微血管病及恶性高血压。患者无恶性高血压、溶血、血小板减少、微循环血栓造成肾脏以外其他器官功能障碍表现,且此病其病理上应细胞浸润、新月体形成少见,故可排除。⑥部分原发性肾小球疾病:以IgA肾病最多见。患者继发性原因尚无法排除,肾病理免疫荧光IgA阴性,亦可排除。
综上所述,患者肾脏病方面的诊断考虑原发性膜性肾病合并ANCA相关性系统性血管炎肾损害、高血压性良性肾小动脉硬化症。
患者治疗情况本例患者采用泼尼松片 (40 mg/d起,8周后逐步减量)联合环磷酰胺针 (1.0 g/月,3月后已累计达3g)治疗。住院期间低分子量肝素针皮下注射,出院后改利伐沙班片口服抗凝,并同时给予奥美拉唑片、瑞巴派特片预防消化性溃疡,氨氯地平、阿托伐他汀控制高血压及高脂血症,阿法骨化醇三片、碳酸钙D3片、阿仑膦酸钠片防治糖皮质激素性骨质疏松。定期监测血常规、肝肾功能、空腹及餐后血糖监测、预防感染。治疗3月后,复查血总蛋白55.6g/L,血白蛋白32g/L,血肌酐91μmol/L,血红蛋白116g/L,血沉27mm/h,尿常规蛋白 (+++),尿红细胞 41/ul,尿总蛋白/肌酐4.492g/g,病情取得初步缓解,进一步治疗效果目前在随访中。
诊疗体会
本患者诊断过程带给我们重要启示:当老年患者以“肾病综合征合并急性肾炎综合征”为主要表现,伴有贫血及血沉明显升高时,需考虑到膜性肾病合并ANCA相关性肾炎的诊断,而ANCA相关性小血管炎正是局灶节段坏死性肾小球肾炎常见原因之一。
(病例版权归属:温州医科大学附属第一医院肾内科 丁晓凯 苏波峰 陈朝生)未经许可不得转载













