查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





新冠疫情自2019年底爆发以来,给全人类造成了巨大灾难和沉重经济负担[1]。2023年1月8日起,新冠病毒感染已由“乙类甲管”调整为“乙类乙管”,我国新冠疫情防控走向新局面。
糖尿病作为临床上最常见的慢性病之一,是以高血糖为特征的代谢性疾病。当糖尿病患者感染新型冠状病毒后会呈现出明显的血糖波动状况,重症及死亡风险大幅提升[2],因此临床中应当给予糖尿病合并新冠病毒感染者足够的重视。基于此,本文特邀上海市东方医院冯波教授接受访谈,围绕疫情防控新形势下的糖尿病患者管理分享宝贵经验。
釜底抽薪,稳定血糖是让糖尿病远离感染威胁的良方
糖尿病作为一种慢性代谢性疾病,往往会合并代谢综合征中的一种或多种,这些疾病容易引发糖尿病并发症,其中感染便是糖尿病重要的并发症之一。研究表明,糖尿病患者的慢性炎症会损害免疫系统,使体内天然免疫细胞长期处于耗竭状态,无法对病原体进行有效监控,无法及时响应和激活并将病毒信息有效传递给T/B淋巴细胞,影响机体特异性免疫应答的启动[3];此外,糖尿病常见于老年患者,而这一群体的抗感染能力较低。因此,糖尿病患者有着更高的感染风险。感染会对糖尿病患者造成一定健康损失,主要表现在以下三个方面:
首先,感染作为一种应激性刺激(如发热),可能会导致身体组织对糖的利用率降低,相对加重胰岛素抵抗,增加血糖控制难度,引发血糖增高[4]。其二,由于糖尿病患者本身就伴有胰岛素分泌的绝对和相对不足,在血糖大幅增高时,相关急性并发症(如酮症酸中毒、非酮性高渗性糖尿病昏迷等)的发生风险便会随之增高。感染也会导致心肌损伤、肝肾损伤等器官功能损伤,影响患者的生命健康。除此之外,感染细菌具有的侵袭性,可能导致患者发生脓肿,甚至发展至败血症,进一步损伤糖尿病患者的器官功能。
一石激起千层浪,感染对糖尿病患者的健康威胁不言而喻。面对感染,临床中不仅要做好积极应对,更重要的是追溯根源,保持好糖尿病患者的血糖稳定,做到釜底抽薪,才能更大程度地避免感染对糖尿病患者带来的危害。
狭路相逢,探秘糖尿病与COVID-19的“相杀”机制
据统计,糖尿病是新型冠状病毒(COVID-19)患者最常见的合并症之一,患病率在7%至30%之间。《柳叶刀》发表的一项研究显示,被诊断为COVID-19的患者中,有20%-50%患有糖尿病。与非糖尿病患者相比,感染COVID-19的糖尿病患者入院率和死亡率更高[5,6]。糖尿病患者感染新冠病毒后,可能会导致血糖增高及血糖波动增大,促进原有疾病病情的加重。冯波教授分析原因如下:
一、新冠感染导致的炎症应激会加重外周组织的胰岛素抵抗,增加血糖控制难度,引发血糖增高[4]。
二、新冠感染后由于身体不适,患者的饮食习惯也可能随之发生改变,如饮食量大幅增加或下降,进而引起血糖波动大,增加血糖控制难度。
三、对于小部分既往没有确诊为糖尿病的患者,感染新冠病毒后可能发生糖化血红蛋白增高,甚至出现酮症酸中毒表现。究其原因,新冠病毒进入呼吸道后,与呼吸道上皮细胞表面分布的血管紧张素转换酶2(ACE2)相结合,致使新冠病毒进入细胞内(图1),并在心脏、肾脏和肺等器官中进行高表达,引发一系列病理改变[4]。
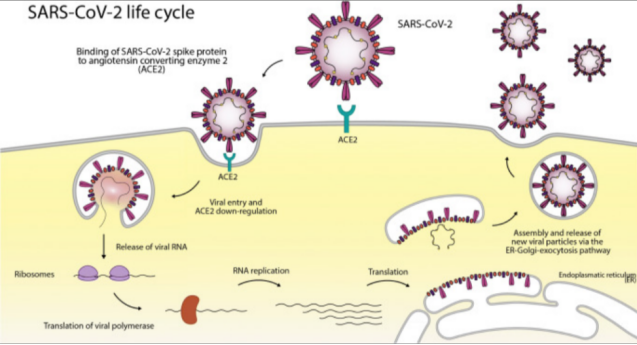
图1:SARS-CoV-2的生存周期
分泌胰岛素的胰岛β细胞膜上也有ACE2受体,这意味着新冠病毒也可侵入胰岛β细胞,导致胰岛β细胞在短时间内急性损伤。尤其是在患有糖尿病的患者中,ACE2表达可能具有靶向效应,可增加新冠病毒的致病性[7]。当糖尿病患者感染新冠时,可诱发急性胰岛β细胞功能障碍,进而影响胰岛素分泌,引起血糖大幅增高并增加糖尿病相关急性并发症(如酮症酸中毒、非酮性高渗性糖尿病昏迷等)的发生风险[8]。
未雨绸缪,重点关注COVID-19伴基础病人群的重症风险
本次我国流行的新冠病毒毒株,其主要临床表现为高热、咳嗽(有脓痰或无痰)、喉咙疼以及口腔溃疡等,以上症状具有一定的个体性差异。对于伴有糖尿病、冠心病、高血压等基础疾病的患者,新冠病毒感染后的临床表现往往具有较大的个体化差异。
以糖尿病为例,作为一种慢性代谢性疾病,糖尿病常伴随多种合并症,尤其是老年糖尿病患者群。《新型冠状病毒肺炎诊疗方案(试行第九版)》指出,年龄>60岁和合并糖尿病者均为COVID-19重型/危重型的高危人群。这可能与老年糖尿病患者在感染新冠病毒之前就已存在器官和神经系统功能受损以及组织微循环障碍有关[9]。
冯波教授表示,高危人群发生新冠感染时,就像经受大雨冲刷的老旧房屋,又突然遭遇到了山洪暴发,很容易被摧毁。因此,对于合并基础疾病的人群,一定要早期干预、早期治疗,降低重症发生率和死亡率。这需要多学科共同努力,携手为合并糖尿病等基础病的新冠患者的生命安全保驾护航。
合理用药,保障糖尿病伴新冠患者治疗安全
面对新冠病毒感染的多种临床症状,在临床用药时需注意为患者制定合理的用药方案,避免药物互相作用或剂量不当为患者带来额外的身体损伤。糖尿病患者感染新冠时,除了需要服用治疗新冠症状的药物,还要服用治疗糖尿病的药物,多种药物合并服用,一定要注意用药的安全性。
二甲双胍是治疗2型糖尿病的常用药物,但在患者出现缺氧、心力衰竭等情况时,服用二甲双胍会增加乳酸酸中毒(MALA)的发生风险[10]。目前,二甲双胍已很少引起MALA,然而确诊新冠感染重症的患者多在发病一周后岀现呼吸困难和/或低氧血症,因此需格外警惕二甲双胍的MALA风险,以保障患者用药安全。
胰高血糖素样肽-1受体激动剂(GLP-1RA)等具有减肥作用的降糖药,具有抑制食欲的作用。在新冠感染期间,若糖尿病患者食欲不佳,也应注意GLP-1RA的使用调整。
近年来随着多项研究成果的公布,钠-葡萄糖协同转运蛋白2(SGLT-2)抑制剂成为了降糖领域新星。值得注意的是,相关研究表明,SGLT-2抑制剂可能增加糖尿病酮症酸中毒的风险。前文提到,新冠病毒感染后,病毒可通过ACE2载体进入并破坏胰岛内的β细胞,进而增加酮症酸中毒等急症风险[8]。因此,对于合并新冠的糖尿病患者,在做SGLT-2抑制剂处方时也需合理评估。
糖尿病患者可能会合并高血压、冠心病、心衰等心血管疾病。因此,糖尿病患者感染新冠后,在选择退热、镇痛药物时,一定要格外谨慎,避免加重心脏及肝肾功能等损害。
中西协同,助力糖尿病患者赢得生命的质量和尊严
中医文化作为我国传统文化的重要组成部分,几千年来根植于中华优秀传统文化的深厚土壤,凝聚着几千年来中国人与疾病斗争的智慧,为中华民族的繁衍生息做出了巨大贡献。近年来,在国家卫健委的推动之下中西医在不断地进行互相学习,取其精华,互相进步和成长。
“西医治疗糖尿病有其优势,也有其缺陷。”冯波教授表示,西药的优势是作用靶点清晰,降糖机制确切,降糖效果明显。问题则在于对患者症状的改善。部分糖尿患者通过降糖药物控制了血糖,但患者口干、浑身瘙痒、头昏、乏力等症状没有得到明显地缓解,依然影响着患者的生活质量。长此以往,还会打击患者治疗的信心。
面对这些问题,中医有其自身独特“辨证施治”魅力。糖尿病属中医消渴病范畴,中医络病理论提出了从“脾”论治消渴(糖尿病)的学术观点,与传统上、中、下三消临床分证相结合,更全面地揭示了消渴病位、病程、病势与临床证治规律。基于理论指导下研发的津力达颗粒组方明确,以“益气养阴,健脾运津”为目的,选用人参益脾气,苍术、佩兰燥脾湿,仙灵脾温脾阳,荔枝核畅脾气,苦参、黄连泻脾热,黄精、麦冬养脾阴,葛根升清气,丹参通脾络,最终达到“通脉络,运脾津”,使之津自生、力自达。
近年来,已有很多的机制研究、临床随机对照研究、荟萃分析对津力达颗粒防治糖尿病的效果进行了深入解析。中国科学院仝小林院士牵头开展的一项临床研究,共纳入192例服用二甲双胍稳定剂量治疗3个月血糖仍不达标的2型糖尿病患者。结果显示,在二甲双胍基础上加用津力达颗粒治疗,可使糖化血红蛋白进一步降低0.92%,显著提高胰岛β细胞功能指数,使空腹血糖降低1.34mmol/L,餐后2小时血糖降低3.0mmol/L,同时改善患者口干、口渴、乏力、便秘等症状,对减缓并发症发生有潜在的治疗优势[11]。
冯波教授强调,治疗糖尿病不仅要控制患者的血糖,同时也要关注患者临床症状的改善,缓解患者焦虑情绪,提升患者的生命尊严。面对新形势下糖尿病防治方面的严峻挑战,发挥中西医协同治疗优势,将为阻断疾病的危重症转化、减少并发症和加速患者康复提供方案。
随着疫情防控新阶段的到来,糖尿病患者的管理面临新的挑战。糖尿病患者免疫力相对较低,感染新冠病毒后发生重症的风险更高。因此,对感染新冠的糖尿病患者,在治疗新冠期间,也要积极治疗原发病,严密监测血糖情况,谨防重症的发生。对于预防二次新冠感染前和新冠康复期的患者,注重中西医结合治疗的方法,可以更好地调节血糖,降低血糖波动,改善症状,防治并发症。
参考文献
[1]. JAMA. 2022 Jan 18;327(3):217-218. doi: 10.1001/jama.2021.24394.
[2]. QJM. 2019 Feb 1;112(2):101-106. doi: 10.1093/qjmed/hcy235.
[3]. COVID-19 Coronavirus Pandemic[EB/OL].(2020-04-18)[2020-05-01].
[4]. Flu & People with Diabetes,CDC.
[5]. Review Clin Investig Arterioscler.2021 May-Jun;33(3):151-157. doi: 10.1016/j.arteri.2020.10.001. Epub 2020 Oct 28.
[6]. Lancet Diabetes Endocrinol. 2020 Jun;8(6):546-550. doi: 10.1016/S2213-8587(20)30152-2. Epub 2020 Apr 23.
[7]. Review Eur J Clin Microbiol Infect Dis 2021 May;40(5):905-919. doi: 10.1007/s10096-020-04138-6. Epub 2021 Jan 3.
[8]. J Diabetes Complications. 2020 Sep; 34(9): 107637.Published online 2020 May 22. doi: 10.1016/j.jdiacomp.2020.107637.
[9]. 杜玉茗等.老年2型糖尿病慢性并发症对新冠肺炎病情的影响.中国卫生工程学2022年 10月第21卷第5期.
[10]. Diabetes Care. 2004 Jul;27(7):1791-3. doi: 10.2337/diacare.27.7.1791.
[11]. PLoS One, 2015,10(6):e0130550. DOI: 10.1371/journal.pone.0130550.
查看更多