查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






作者:郑州市中心医院卒中中心 常小敬 徐卫国
弥散性血管内凝血(DIC)是由于感染或癌症在血管内形成微血栓的一种病症。近年来强调了与微循环障碍的关系,现将病情定义为可引起器官损害的血管内凝血增强。认为血管内皮细胞的损伤和微循环障碍的进展导致多器官功能衰竭。微血栓主要见于肾脏和肺部,它们可能引起肾衰竭和急性肺损伤 (ALI)。1865年,Trousseau报道一种癌症所致的全身性栓塞(特别是脑栓塞)为静脉炎和静脉血栓形成,随后,概念确立为主要由腺癌和心内膜炎引起的DIC所致的多发性血栓形成。
最近,对感染性疾病相关的脑梗死进行了少数研究,并有报道约25%的感染性心内膜炎患者有神经系统并发症。另一方面,部分以瘫痪、意识障碍为主诉的神经内科的患者,可因脓毒性 DIC 而发生脑梗死,但频率及预后的研究极少。本研究探讨脑梗死并发感染性 DIC 患者的背景及预后,并探讨与未发生脑梗死的患者是否存在差异。
目的
脓毒症所致弥散性血管内凝血 (DIC) 患者常发生脑梗死,但其发生频率、发病机制和预后尚未完全阐明。我们在本研究中报告了在我院住院的感染性DIC病例的病程和特征。
方法
从我院2011-2013年三年间收治的患者中,选取诊断为 DIC 的患者。同时排除癌症患者和无法确定基础感染性疾病的患者。此外,使用日本急性医学会和日本血栓与止血学会制定的急性DIC评分,评分为4分或更高者诊断为DIC。排除DIC评分≤3分的病例。诊断为DIC时接受CT或MRI的患者为最终目标。对于这些患者,使用SOFA评分7(败血症的诊断标准);如果增加≥2分,则证实这些患者患有败血症。在入选的脓毒性DIC患者中,回顾性调查发病时的生命体征(血压、体温、脉率、呼吸频率)、有无意识障碍和血液检查结果(血细胞计数、生化、凝血试验)。通过CT上出现低密度区,或MR扩散加权像上出现高信号,诊断为脑梗死。利用这些数据,我们检测了脑梗死组与非脑梗死组之间是否存在差异。
结果
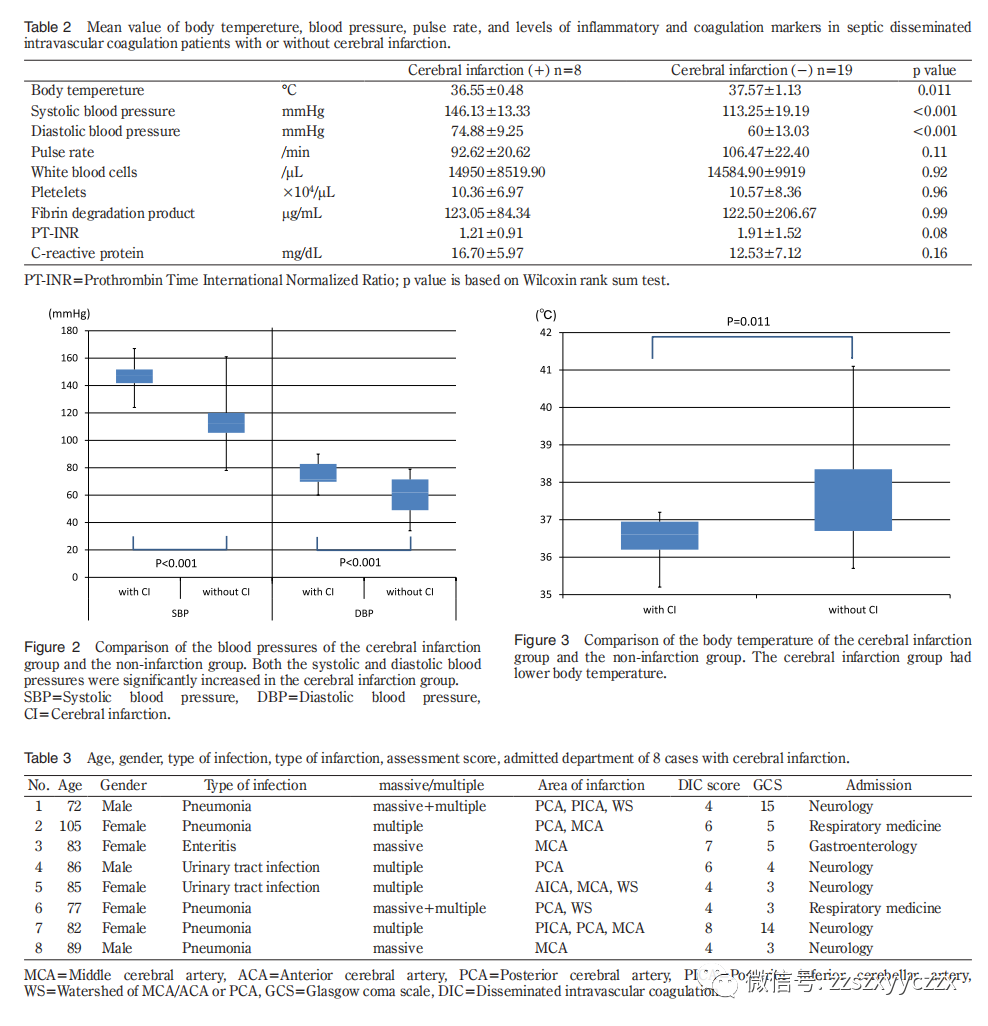
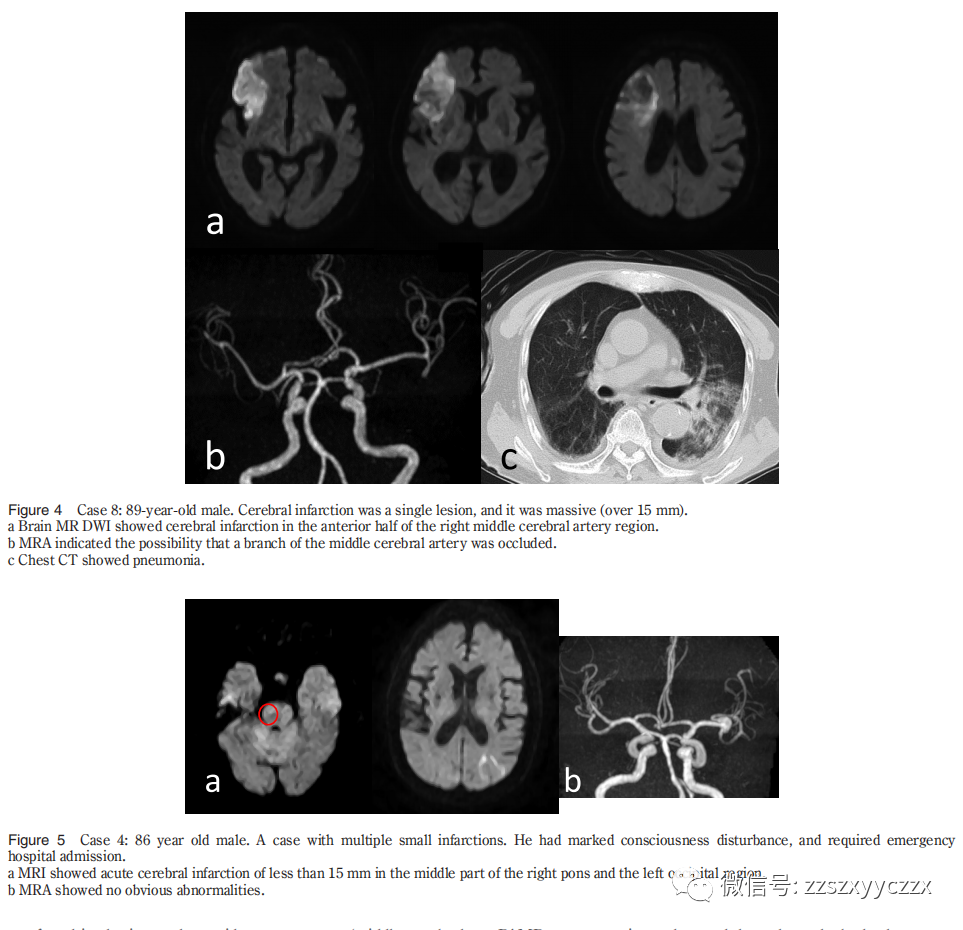
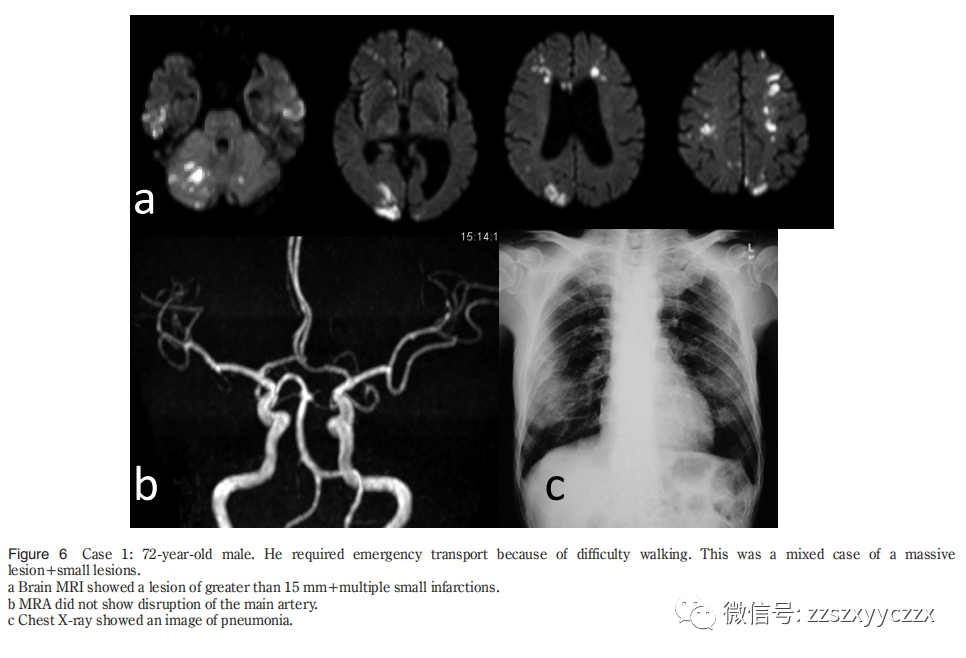
在27例接受脑功能成像的脓毒症DIC患者中,8例患者发生脑梗死。尽管脑梗死组存活的患者百分比(2/8,25%)低于非梗死组(7/17,37%),但由于两组均显示预后不良,因此未观察到显著差异。脑梗死组存活的那2例患者意识障碍严重,功能预后差。虽然脑梗死组体温明显较低,血压较高,但一般血液检查未发现明显差异,因此我们认为有必要寻找其他可以作为脑梗死风险指标的标志物。脑梗死组2例为单发病灶,6例为多发病灶。后者中,2例为直径1.5 cm或更大的巨块型病灶,4例仅为直径小于1.5 cm的小病灶,2例两者混合。大部分患者椎基底动脉有病变,这提示发病机制不仅涉及微血栓所致的栓塞,还涉及血管炎和血管内炎症。
结论
脑梗死的发生率较高,在脓毒症DIC患者中进行脑功能成像时,27例病例中有8例 (29.6%) 发生脑梗死。脑梗死患者预后较差,但未见与非梗死组的差异。除栓塞外,炎症的存在被认为对发病很重要。为了预测预后和确定合适的治疗方法,当脓毒症DIC患者出现意识障碍或血压升高,且无发热时,建议进行脑部影像学检查。
讨论
DIC的基本发病机制是血栓形成和炎症反应的共同作用,可分为促纤溶型和抑制纤溶型两种。在炎症所致的DIC中,后一种类型多见,且必然引起缺血性病变。病原体入侵后,上皮细胞内的树突状细胞和巨噬细胞将其识别为病原体分子(统称为PAMP(pathogen-Associated Molecular Patterns),如内毒素),导致细胞因子和HMGB1(高迁移率族蛋白B1)的生成。HMGB1和细胞因子诱导组织修复,但如果PAMP过量并扩散至全身,可引起DIC。Hatada等人已经证明,血管中同时存在的HMGB1和凝血酶(与这种炎症相关的物质)会引起DIC。此外,在脓毒症中,炎性细胞因子减少血栓调节蛋白和t-PA的产生,抑制纤维蛋白溶解,从而导致血栓形成。还有一项研究指出,除这些反应外,在脑组织中,凝血活酶较高且血栓调节蛋白的量较低,因此容易发生栓塞。同时,虽然在大脑中发现了血栓调节蛋白,但在脑桥和壳核中分布较少,脑桥和壳核是脑梗死的常见部位,有观点认为血栓调节蛋白的作用也是抑制脑内梗死的形成。12脓毒性DIC被认为是DIC的纤维蛋白溶解抑制形式,其中纤溶酶原激活物抑制剂-1(PAI-1) 水平高的病例预后不良,更可能导致循环障碍引起的器官损伤。
本研究中DIC病程中测量的实验室检查因病例而异。如上所述,在纤维蛋白溶解抑制的 DIC 中,与器官症状相关的标志物包括PAI-1、抗凝血酶Ⅲ(AT-Ⅲ)、蛋白C、HMGB-1、白细胞弹性蛋白酶分离纤维蛋白降解产物 (e-XDP) 和可溶性纤维蛋白 (SF),但仅在少数病例中进行了测定。本研究发现梗死组与非梗死组 DIC 状态指标血小板计数、FDP、C反应蛋白 (CRP) 等常见指标差异无统计学意义。因此,有必要寻找其他预测脑梗死发病的标志物。今后还需要收集大量检测项目范围更广的病例,并承担前瞻性研究。
8例脑梗死并发脓毒性DIC中有6例椎基底动脉系统也可见脑梗死,相反,颈内动脉系统也有1例无脑梗死。据报道,在胶原性疾病(系统性红斑狼疮)中,血管炎参与了脑梗死的发生,并且在许多病例中发现了椎基底动脉病变。基于这些发现,认为感染性DIC的脑梗死发病机制不仅是由于漂浮在血管中的微血栓,还包括血管炎和血管炎症反应。也有颈内动脉系统梗死病例与普通动脉粥样硬化性血栓性脑梗死难以区分(图4),动脉粥样硬化确实可能是DIC引发脑梗死的危险因素。8例患者中有5例的DIC致病疾病为肺炎(表3)。通过全身循环的微栓子通常滞留在肺部,不会到达大脑。脑部的栓子往往起源于肺循环,如果肺部有炎症,肺循环生成的栓子更容易引起脑部的栓塞。然而,我们的研究无法证明肺炎可能导致脑梗死的假设。
8例合并脑梗死的病例,收缩压和舒张压明显增高,并有发生心动过缓的趋势。当因脑梗死或脑出血发作使颅内压升高时,交感神经兴奋使血压升高,导致心动过缓。这被称为库欣反射。重度感染和脓毒症患者往往因休克而导致血压降低,用于预测脓毒症的 SOFA 评分和qSOFA评分还包括收缩压和平均动脉压降低,作为诊断标准。但脑梗死组血压明显升高,Cushing反射被认为发生于脓毒症DIC患者。在脓毒性DIC患者中,如果其血压正常或较高,则有必要考虑其也可能发生脑梗死。
体温不升高的机制脑梗死组尚不明确,但据报告,即使在应激条件下,由于下丘脑中的食欲素阳性细胞损伤,体温也不会升高。由于炎症和椎基底动脉血管中的微栓子,下丘脑中的食欲素阳性细胞损伤可能累及动脉系统。
在本研究中,65例DIC患者中有51例出现意识障碍,其中27例 (52.9%) 接受了脑成像,发生率较低。在实际进行脑成像的27例病例中,8例病例 (29.6%) 的脑梗死确诊率较高,因此如果其他患者还接受了脑成像检查,则可能检测到脑梗死的发作。
长期以来,人们一直认为DIC会因各种因素引起脑病,从而导致意识障碍。在本文中,DIC脑病包括脑梗死、白质病变和头部MR观察到的PRES(可逆性后部脑病综合征)。DIC可由非神经系统疾病专业的科室(如急诊医生)进行治疗;在伴有意识障碍的DIC患者中,应始终进行头部 CT 或 MRI 检查,以决定是否给予神经保护药物或预防脑水肿。此外,超过一半发生脓毒性DIC的脑梗死患者入住神经科(表3)。然而,由于基础疾病的治疗是DIC状态下最重要的因素,神经科医生必须与感染科的专家合作。
治疗DIC时,建议给当抗凝血酶活性降低时,使用 AT-Ⅲ 制剂作为抗凝治疗。在许多与感染性疾病相关的DIC病例中,AT-Ⅲ活性降低,因此通常需要给予AT制剂。由于DIC的概念在国外并不广为人知,其有效性尚未得到证实。但在日本,在2009年前后对DIC病例进行的临床研究中,报告称DIC的恢复率显著较高。此外,在日本,尽管血栓调节蛋白制剂可用于治疗DIC,但在2016年日本脓毒症和脓毒症休克管理临床实践指南中未采用。然而,研究仍在进行中,据报告,它们对一些患者有效。也有报告称,通过血液净化疗法进行细胞因子吸附可有效治疗脓毒症,如果这些治疗干预措施能够使脓毒症DIC尽早恢复,则可能会抑制脑梗死的发生,这是未来的目标。
来源:郑州市中心医院卒中中心
国家神经系统疾病质控中心脑血管病专业组专家撰稿,21篇脑梗死临床诊疗干货文章,精准提升脑血管临床诊疗能力!
华中科技大学同济医学院附属同济医院杨渊教授团队撰写17篇神经心理疾病临床干货文章,神经内科医生需要了解!
国家神经系统疾病质控中心帕金森病专家组倾力打造,2023年度帕金森病规范诊治能力提升培训!
脑血管病影像读图实战训练,跟随天坛医院放射科沈宓老师,练就影像读图火眼金睛!
华中科技大学同济医学院附属同济医院NICU王芙蓉教授团队撰写实用文章,解析一线临床神经重症处理难点、要点和常见问题!
喝水少,更易傻?上海六院最新研究:饮用茶、咖啡、牛奶,均可降低患痴呆和阿尔茨海默病风险
查看更多