查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





本文仅供医疗卫生专业人士阅读
CN/FLEX/2005/0057
脓毒症是重症医学科常见的危重症,是ICU内死亡的主要原因之一1。早期积极开展液体复苏,可提升脓毒症及脓毒症休克患者的生存率2。但在复苏液体的种类选择方面,临床上对白蛋白用于脓毒症的价值仍存在争议。本文结合脓毒症患者的病理变化、白蛋白循证证据及其多重生理作用机制,对这一问题进行探讨。
脓毒症(sepsis)的早期定义是指明确或可疑感染引起的全身炎症反应综合征,严重脓毒症(severe sepsis)是指脓毒症伴由其导致的器官功能障碍和/或组织灌注不足,脓毒性休克(septic shock)是指脓毒症伴其所致的低血压,虽经液体治疗仍无法逆转3,4。2016年美国医学会发布了最新的脓毒症定义和诊断标准,即脓毒症3.0(sepsis 3.0)。新的定义中提出,脓毒症是由宿主对感染的反应失调导致的危及生命的器官功能障碍,淡化了过去一直应用的脓毒症特征性标识——全身炎症反应综合征,特别强调了脓毒症作为重症感染的概念与一般概念的区别。新标准提出感染或可疑感染患者,当序贯器官功能衰竭评估(SOFA)评分≥2时,即可诊断为脓毒症1。
目前,脓毒症流行病学研究的纳入人群多在2016年之前,因此数据大多参考早期的定义标准。Fleischmann等发表的系统综述显示,高收入国家和地区脓毒症和严重脓毒症发病率分别为437/10万和270/10万,住院死亡率分别为17%和26%5。中国危重病临床研究协作组在国内22所ICU开展的一项前瞻性队列研究结果显示,在ICU住院时间超过24h的1297名成年患者中,诊断严重脓毒症或脓毒性休克者共484例(37.3%),其中严重脓毒症患者住院病死率为33.5%6。由于其发病率、死亡率高,正确地认识脓毒症的病理变化并积极开展治疗一直是临床强调的重点。
脓毒症是宿主对感染反应失控而导致的脏器功能损伤,其主要机制是容量血管扩张、血管内皮损伤以及毛细血管渗漏造成的微循环功能障碍以及由此带来的组织低灌注和血液流变学改变2。
➤ 首先,脓毒症血管内皮损伤不仅会引起毛细血管渗漏使血管内容量降低,还会通过多重作用引发微循环功能障碍(图1) 2。

图1 内皮细胞损伤导致微循环功能障碍
➤ 其次,毛细血管渗漏主要渗出的是血浆成分,渗漏的结果导致血管中的血液变得更加黏稠,外周循环流动不畅,也容易导致微血栓形成2。
➤ 第三,脓毒症,特别是在脓毒症休克时,血液流变学可以出现不同程度的异常,主要表现为血液高黏、高聚、高凝,红细胞变形性降低,白细胞黏附增多,这些都是微循环障碍的重要发病基础。毛细血管渗漏造成血液浓缩,血管容积扩大造成血液流动减慢、内皮细胞损伤造成凝血及血栓、细胞缺氧造成变形性下降等,形成微循环障碍与血液流变性异常的恶性循环2。
因此,脓毒症和脓毒症休克一经诊断,就应当积极开展液体治疗或液体复苏2。临床上对于液体种类的选择一直争议不断,其中白蛋白用于液体复苏的安全性问题曾引发激烈的争论,直至2004年SAFE研究结果发布,证实了与应用生理盐水相比,4%白蛋白扩容治疗,并不增加重症患者28天死亡率7。至此,白蛋白用于重症患者扩容治疗的安全性得以肯定。探索的焦点开始转变为白蛋白是否有益于纠正脓毒症的病理生理过程,甚至改善预后。
2011年,SAFE研究的严重脓毒症亚组数据发表,结果显示,白蛋白组的死亡率为30.7%,生理盐水组死亡率为35.3% (OR 0.87,95%CI 0.74-1.02,P=0.09)。对该数据进行校正后,证实白蛋白治疗可降低28天的死亡率(OR 0.71,95% CI 0.52-0.97,P=0.03)8。
同期,一项纳入17项研究共包括1977例参与者的荟萃分析,对白蛋白应用于脓毒症患者的数据进行分析。结果显示,与其他液体相比,白蛋白治疗降低了死亡率(OR 0.82,95% 0.67-1.0,P=0.047)(图2)9。
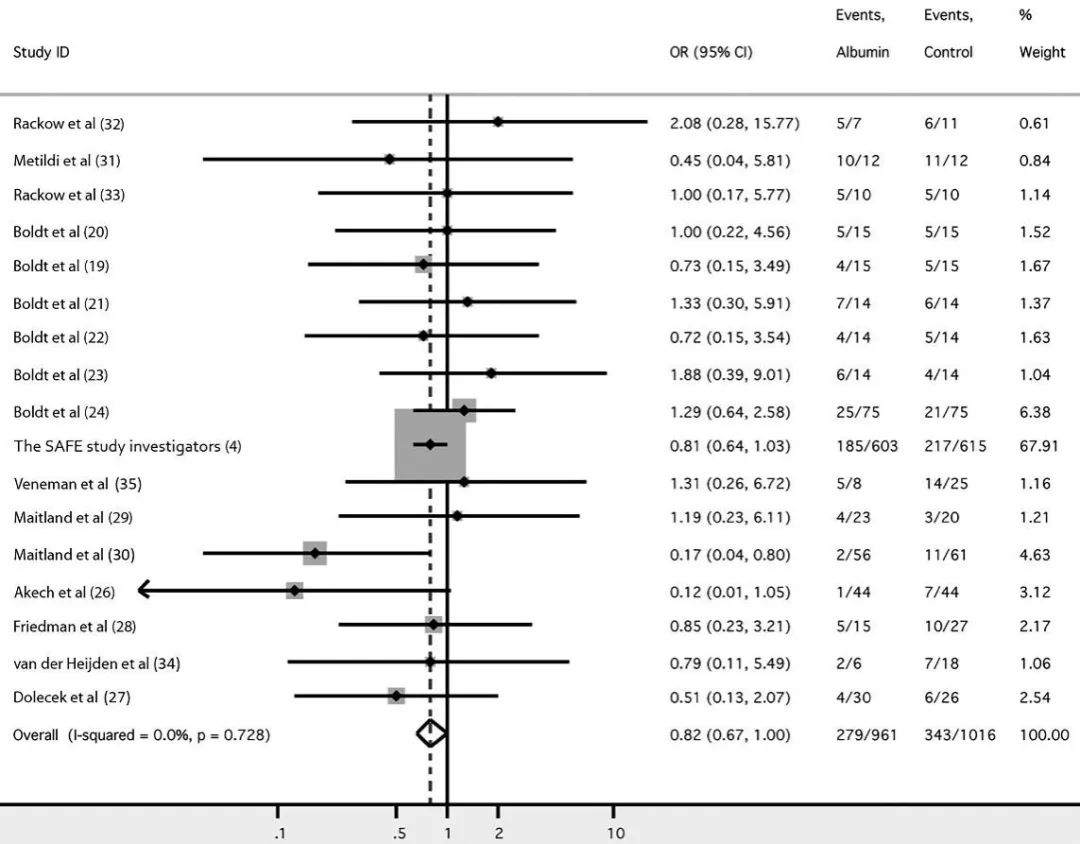
图2 脓毒症患者应用白蛋白进行液体复苏
对死亡率影响的森林图
2014年,另一项网络荟萃分析对不同种类液体复苏对脓毒症患者死亡率的影响进行了评估,共纳入14项研究18916例患者,包括15组直接对比数据。4节点的分析结果显示:淀粉的死亡率高于晶体OR 1.13,95%CI 0.99-1.30 (可信度高),白蛋白的死亡率低于晶体OR 0.83,95%CI 0.65-1.04 (可信度中等),白蛋白的死亡率低于淀粉OR 0.73,95%CI 0.56-0.95 (可信度中等)10。
这些证据均表明,在脓毒症患者中应用白蛋白进行液体复苏,可降低病死率,明显改善预后。这些益处或许可从白蛋白的多重生理功能获得解释。
首先,受肝脏合成白蛋白能力下降等多因素影响,脓毒症患者发病初期通常并发严重低蛋白血症,使用白蛋白进行液体复苏,有助于纠正低蛋白血症11。多项研究提示,低白蛋白血症与重症患者的不良预后具有明显相关性12,13,而对于初始血浆白蛋白低于20g/L的脓毒症患者补充白蛋白能显著提高存活率14。
白蛋白的基本功能是维持血浆胶体渗透压,人体血浆胶体渗透压的70%-80%由白蛋白来维持。静脉内输入白蛋白可从间质吸水,提高血管内压从而恢复正常血液动力,每克白蛋白可保留18mL循环水,输入10克白蛋白可扩容近200mL15。
白蛋白的多重非胶体功能同样在脓毒症的治疗中发挥了重要作用。从前面的讲述的脓毒症病理变化中我们了解到,血管内皮功能受损、微血栓形成及血流动力学变化是导致微循环功能障碍的重要因素,而白蛋白对这些病理变化均有一定的改善作用。研究证实,白蛋白对内皮糖萼具有保护作用16,有助于维持血管内皮功能,降低毛细血管通透性。同时,由于白蛋白的分子结构与肝素非常类似,对血小板聚集有抑制作用,可发挥抗凝作用15。另有ALBIOS研究证实,白蛋白较晶体液更容易实现血流动力学的稳定性17。此外,白蛋白还具有维持内环境的酸碱平衡,减少再灌注后炎症反应的作用15,这都将为脓毒症患者提供获益。
综上所述,脓毒症患者应用白蛋白治疗不仅安全,而且具有诸多获益,不但能快速有效地纠正低蛋白血症,还能有效维持血容量以及保持血流动力学的稳定。
查看更多