查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





急腹症是急诊最为常见的疾病之一。掌握急腹症的影像诊治思路,对提高急腹症的诊治水平大有助益。《中国医学论坛报》壹生消化·肝病频道特别邀请北京大学第一医院唐光健教授为大家精心准备了“健谈影像-急腹症CT读片思路解析”系列文章,希望能对医生的影像学习和临床诊断有所帮助。
本期为大家带来唐光健教授关于腹部脏器出血影像诊断的体会,敬请关注~
点击回顾上篇→唐光健教授:腹部脏器缺血,我的一点体会
注:本系列文章主要是体会,并非论著,虽然有一些文献报道,但数据极少,希望读者朋友们了解!

腹部出血多见于外伤,非外伤性出血少见,可见于肿瘤、抗凝治疗与宫外孕、黄体囊肿破裂、腹主动脉瘤等病变。
由于血液自血管中逸出后出现凝血、血红蛋白浓聚,CT平扫相对软组织呈高密度,CT值60HU-80HU,即使是进入腹腔的血与少量腹水混合,CT值也可达30HU以上,高于积液,影像表现特异性较高,不易漏诊或误诊。
发现高密度出血后,需要影像确定出血的部位,出血的量,是否有活动性出血与可能的出血原因。
引起急腹症非外伤性出血包括腹壁出血、腹腔出血与腹膜后出血。消化道出血急性腹痛常不明显。
腹壁出血多见于老年人,腹直肌及腰大肌多见,病因常不清,可能与抗凝治疗或轻微损伤相关。CT平扫即可诊断,表现为病变腹壁肌肉局限性增厚,肌内可见类圆形较高密度团块,密度多均匀,边界欠清,强化不明显。血肿多不大,增强扫描多无活动性出血造成的对比剂外溢,可能与肌内血肿内压力增高有关(图6)。
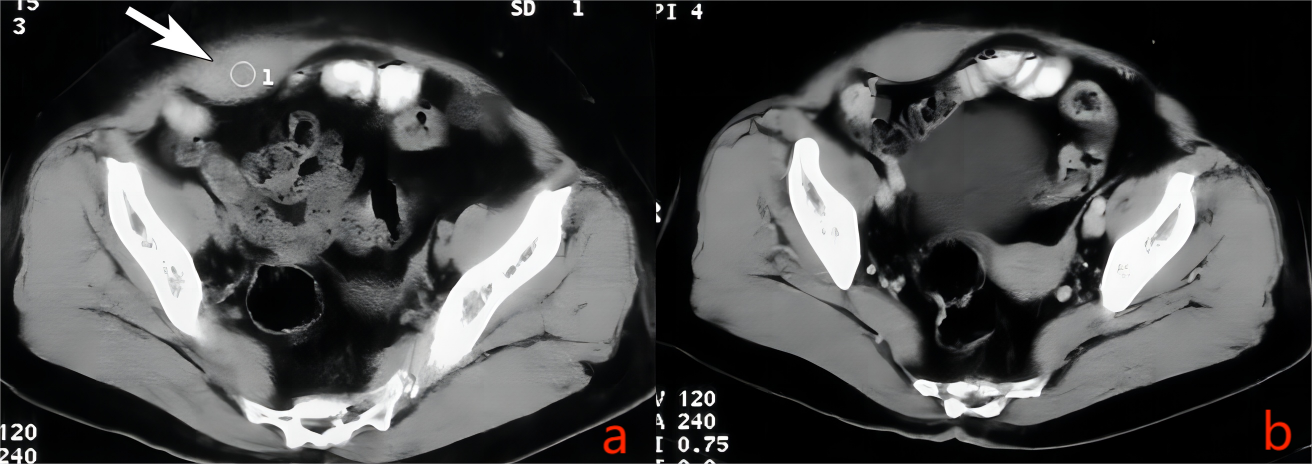
图6. 右侧腹直肌血肿
患者女性,68岁,下腹疼痛1天,自述下腹部触到包块。a.耻骨上水平CT平扫,右侧腹直肌梭形增厚,呈较高密度,CT值68HU,界清不清(箭号);b. 增强CT门静脉期,病变强化不明显。
腹腔内脏器出血可形成血性腹腔积液,或称血腹。血性腹水密度高于非血性腹腔积液,CT平扫易于诊断。实性脏器出血,血液先聚集于被膜下,形成被膜下血肿,破裂后进入腹腔,发现高密度腹腔积液时,注意观察实性器官外缘,如果有高密度被膜下积液-血肿,提示相应脏器可能为出血器官,而出血部位因有更新的出血凝成的血块,密度更高,称为“哨兵血块”,提示出血部位(图7);增强扫描病变内如有致密的对比剂外溢至血管外,提示有活动性出血(图8),为较严重情况,应及时通知临床,避免处理延误。高密度积液量相对较多部位,也可提示出血就在附近。如积血以盆腔为著,则出血可能来自盆腔器官。
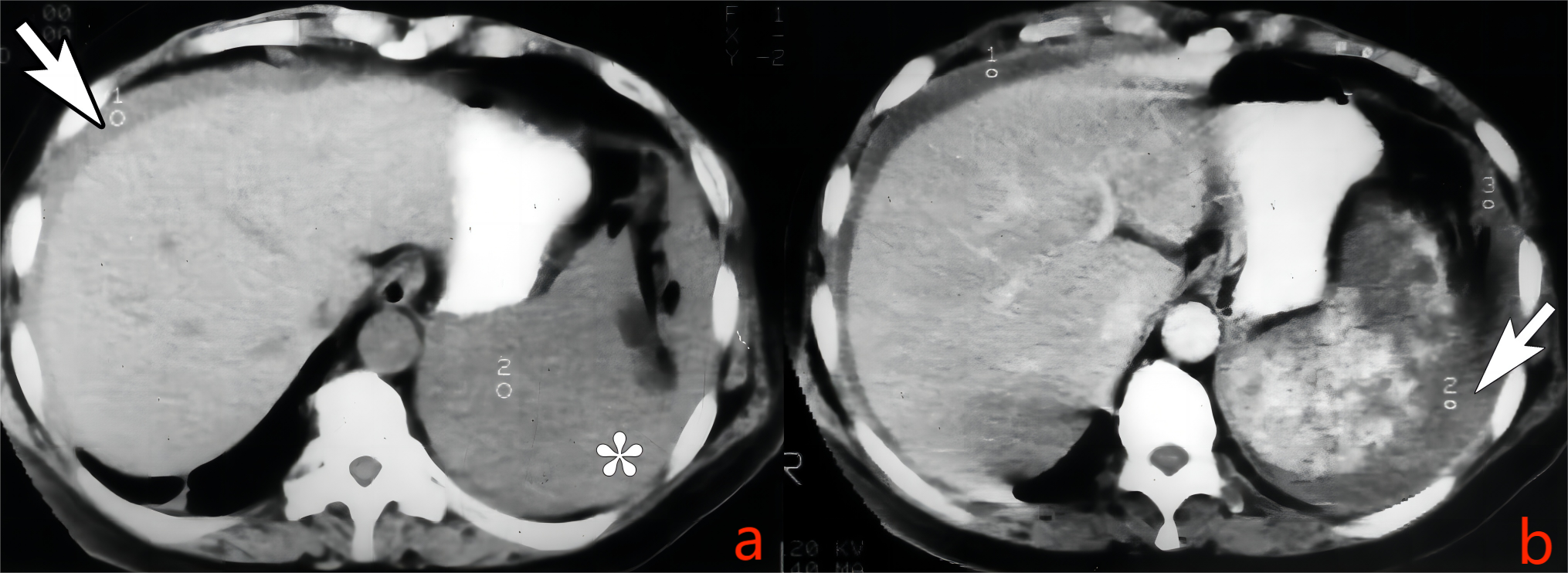
图7. 脾血管肉瘤破裂出血
a. 贲门水平CT平扫,可见脾周高密度积液(星号),相应脾脏外缘显示不清;肝上间隙少量高密度积液(箭号);b. 增强门静脉期,脾实质呈虫噬状低强化,外缘模糊不规则,被膜下积液(积血)中可见少许高密度血凝块-哨兵血块(箭号),为被膜下血肿破入腹腔。手术病理结果为脾血管肉瘤。
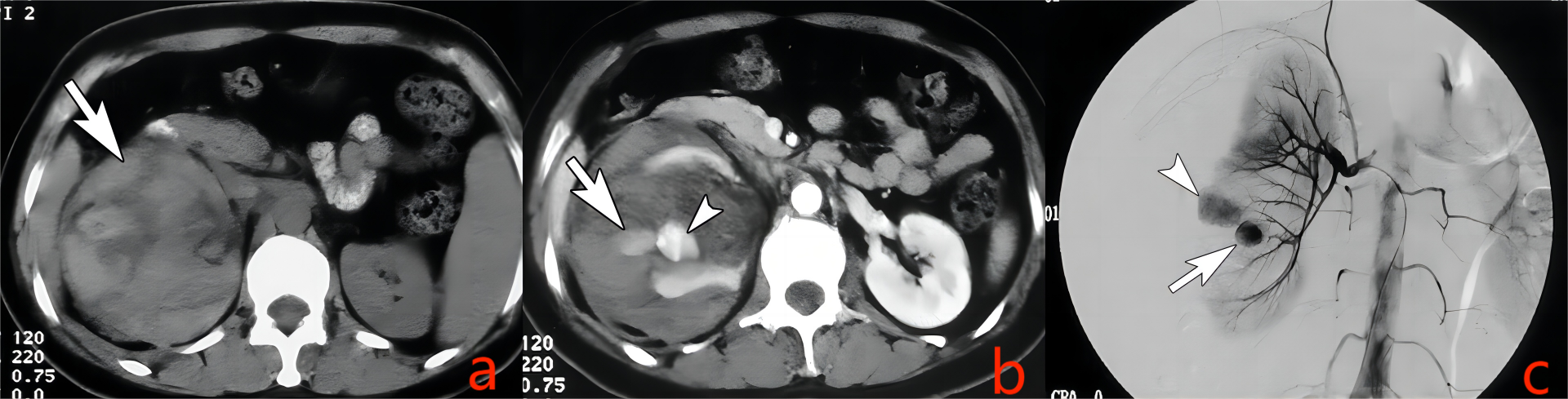
图8. 右肾动脉动脉瘤破裂
患者男性,45岁,右侧腹背痛1天半,伴肉眼血尿。a. 右肾肾门水平CT平扫,示“右肾”肿大,密度不均,正常形态消失;b. 增强扫描肾实质期,病变内可见高强化“结节”(箭头),外缘可见小片状对比剂外溢(箭号);c. 右肾动脉DSA显示右肾下段动脉动脉瘤(箭号)破裂,造影剂外溢(箭头)。
增强扫描常可明确出血病因,如肿瘤破裂、动脉瘤破裂。肿瘤破裂出血多见于富血供的肿瘤,如肝细胞癌,肝腺瘤,脾血管肉瘤(图7)。
发现生育期女性盆腔积血时首先需要除外异位妊娠出血,因为异位妊娠引起的出血不及时处理可危及生命。黄体囊肿(卵泡膜黄体侧囊肿)破裂,以及卵巢囊肿扭转也可造成盆腔积血,但多无致命性出血,正确诊断可避免卵巢切除。询问临床实验室检查结果最为有效:如果人绒毛膜促性腺激素(β-HCG)阳性,提示为异位妊娠性出血,须急诊手术;如果不能获得β-HCG结果,发现卵巢有不完整的黄体囊肿的壁,可提示为黄体囊肿破裂。黄体囊肿壁较厚,可达2~3mm,常呈“钝齿状”折曲,强化明显(图9),而异位妊娠的胎囊多无明显强化;卵巢囊肿扭转出血时可见到囊内出血形成的高密度“液平”。

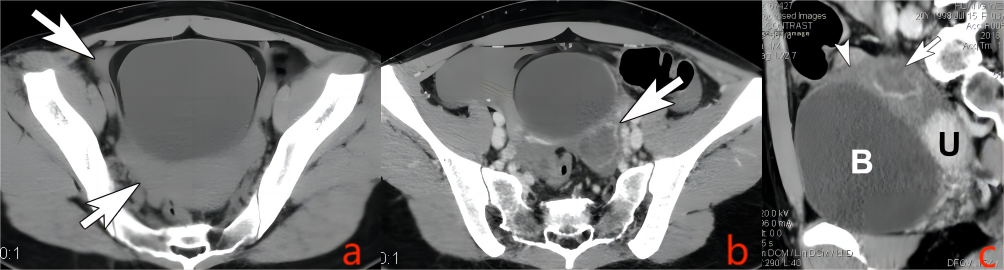
图9. 黄体囊肿破裂
患者女性,27岁,突发下腹痛1天余。
a. 子宫体水平CT平扫,可见盆腔内较高密度积液(箭号),CT值38HU;b. 子宫上方水平增强CT门静脉期,示膀胱左后侧囊,外形欠规则(箭号);c. 增强门静脉期薄层(层厚1.2mm)回顾性重建,经囊旁矢状MPR,可见囊壁较厚,呈“钝齿状”折曲,局部不完整(箭号),周围高密度积液(箭头)。手术病理结果为黄体囊肿破裂。B-膀胱,U-子宫。
腹主动脉动脉瘤常见,大多数病人无症状,伴有腹痛时称为“有症状性腹主动脉瘤”,常见于有破裂先兆的腹主动脉瘤。腹主动脉瘤破裂凶险,文献报道死亡率高达95%,约30%-40%的病人于发病后1小时内死亡,多数病人来不及到医院救治。来到影像科检查病人急性CT更多看到的是包裹于腹膜后的出血形成的假性动脉瘤。增强CT显示假性动脉瘤囊内血液与腹主动脉腔同步等强化,位于腹主动脉轮廓外。而急腹症病人CT发现腹主动脉瘤时更重要的是观察是否有破裂先兆,包括腹主动脉瘤外形不规则,局部突起,最大横径>5cm,随访复查增大明显,6个月内直径增大>1cm,动脉瘤背侧壁外软组织密度渗出等。动脉硬化钙化附着于主动脉内膜,多呈短弧状,发现腹主动脉瘤时要仔细观察管壁的钙化,如果钙化斑与动脉轮廓不符,翘起甚至成角,提示该处内膜损伤,血管壁薄弱,有近期破裂的危险,应及时通知临床(图10)。
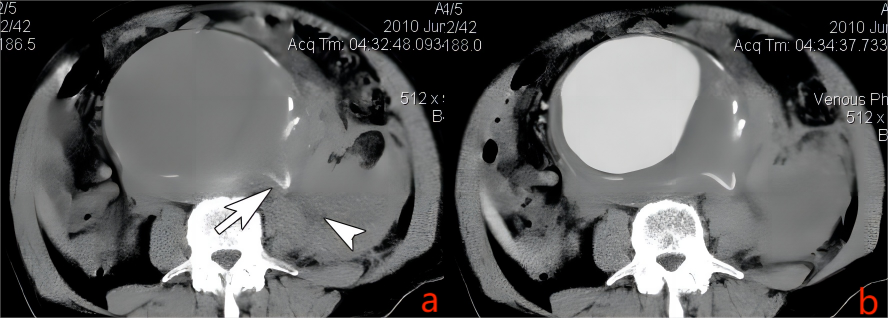
图10. 腹主动脉瘤破裂先兆
男,78岁间断腹背痛,加重2天。a. CT平扫,可见腹主动脉直径明显增大,最大横径6.8cm,左后壁钙化斑翘起成角(箭号),相邻腹膜后可见软组织密度积液,与相邻腰大肌分界不清(箭头);b. 增强CT门静脉期,未见到腹主动脉内对比剂外溢。
至此,与大家分享了我对于非外伤性急腹症的影像诊断的一些体会,包括梗阻、穿孔、炎症及缺血与出血,主要是CT诊断,因为是临床最常用的影像方法,当然如果病情允许,一些情况应进一步行MRI等检查,如肿瘤破裂出血,以明确肿瘤的类型与分期。由于日常的临床诊断时第一获得的是影像与有限的临床信息,诊断思路只能是异常影像-病理改变-疾病,与文献或教科书学习时疾病-分类-流行病学-临床-病理-诊断-治疗的路线是相反的,因而需要我们仔细观察影像,完整收集信息,包括阳性与有鉴别意义的阴性表现,才可做出正确诊断;因此在“体会”中只是介绍了急腹症急诊CT诊断中发现不同类型常见异常时的思路与容易忽略的一些问题,并非系统知识,希望能对大家,特别是年轻的影像医生的日常工作有所帮助。
(本文版权属于中国医学论坛报社,转载请授权)
查看更多