查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





事件的经过是这样的:2017年7月20日上午,护士在晨间护理时发现患者神志清、精神差、面色苍白等,但可以听到医生的呼唤,医生询问是否有不适,患者未回应。考虑患者一夜未进食,护士给患者吃了一块糖。后因抢救无效,家属放弃抢救,医方宣布患者临床死亡,当日家属签署尸体解剖告知书,但家属不同意进行尸检。法院根据患方申请,依法委托北京中正司法鉴定所进行鉴定。
该案例来自北京法院审判信息网
鉴定结论认为医方对患者的诊疗过程中存在以下医疗过错行为:
1.在患者出现大汗等症状前未给予任何辅助检查,尤其是血糖测量,而直接给糖尿病患者糖块口服,指征不明确;
2. 在患者病情发生变化时直接给予糖块这类较硬、黏的食物治疗,未充分评估患者吞咽功能,存在不妥;
3. 糖块并非临床医学中常用的治疗药物,患者发生病情变化给予糖块治疗存在不妥,且未见相关处理医嘱护士直接针对病情进行处理,存在过错。
医方否认患者的死因为窒息,不同意患方的诉讼请求。但该案例最终以官方判决书定论。
同行们纷纷在文末留言,对患者的死因及责任判决和处罚表示不满。也有同行认为,这是护士专业知识不足的表现,不是善良和好心,为什么没证据情况就给糖?
回过头来我们来看该案例分享中所提供的信息:老年患者,神志清,精神差,呼之不应,面色苍白,呕吐过咖啡色样液体,当时已经有医生在场。
根据这些信息,作为临床护士应该做的是:
第一步:
测量生命体征,如血压、脉搏等。如血压低、心率快,结合患者病史,要考虑有休克可能,判断是否存在消化道再出血。这时要尽快建立静脉通道,吸氧,心电监护,遵医嘱补液、给药、抽血标本等。
第二步:
测血糖,因为患者未进食,也要排除低血糖可能。如检测结果提示低血糖,则按低血糖处理流程进行相应的处理。如患者呼之不应,就不要再给患者进食糖块,而是静脉推注50%葡萄糖注射液。
相信在临床上患者出现病情变化的并不少见,我们来复习一下危重患者抢救流程及应急预案:
当护士发现患者病情变化时:
立即报告医师→医师到来之前,护士可根据病情采取紧急处理措施→制定抢救方案→实施抢救,准确执行医嘱,认真观察病情→记录及时、完整、准确→做好患者及家属沟通与安抚工作→抢救药品、物品补充及时,设备完好,严格交接。
如果怀疑患者有低血糖可能,首先要测定血糖水平;如果无法测定,也可以按照低血糖流程处理。因此,作为临床护士要掌握低血糖的临床表现、诊断标准及处理流程。
低血糖的临床表现:
与血糖水平以及血糖的下降速度有关,可表现为交感神经兴奋(如心悸、焦虑、出汗、饥饿感等)和中枢神经症状(如神志改变、认知障碍、抽搐和昏迷)。但老年患者发生低血糖时常可表现为行为异常或其他非典型症状。夜间低血糖常因难以发现而得不到及时处理。有些患者多次发生低血糖后,可表现为无先兆症状的低血糖昏迷。
低血糖的诊断标准:
对非糖尿病患者来说,低血糖症的诊断标准为血糖<2.8 mmol/L。而接受药物治疗的糖尿病患者只要血糖水平≤ 3.9 mmol/L就属低血糖范畴。
糖尿病患者常伴有自主神经功能障碍,影响机体对低血糖的反馈调节能力,增加了发生严重低血糖的风险。同时,低血糖也可能诱发或加重患者自主神经功能障碍,形成恶性循环。
低血糖的诊治流程:
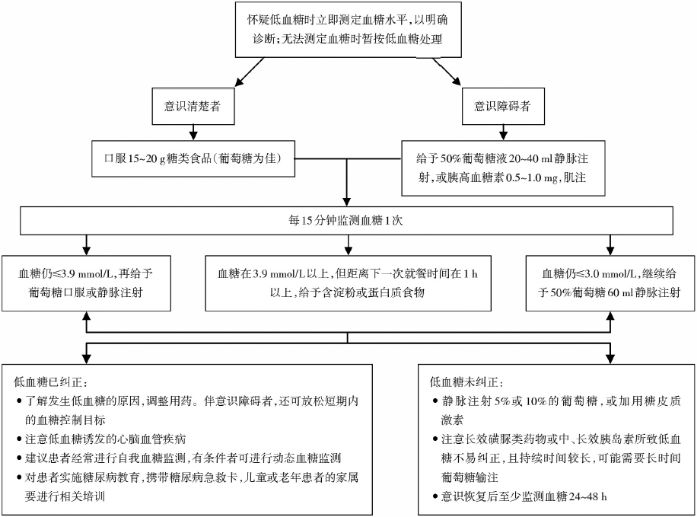
如果该患者确实是口服糖块后发生窒息,那我们应该怎么办呢?
误吸(窒息)的应急流程:
发生误吸或窒息:立即清理口腔内分泌物及呕吐物→开放气道→氧气吸入或面罩加压给氧(彻底清除呼吸道内异物和分泌物)→派人通知医生→视情况急请麻醉科气管插管或气管镜吸引→遵医嘱对症处理→备好抢救物品→监测生命体征并做好记录→通知家属→做好安抚工作。
为避免住院患者发生误吸(窒息),在给患者喂食前应做好预防措施:
1.评估病人的病情、吞咽、咳嗽反射、咀嚼功能、意识状态等,根据病情选择进食途径,选择经口或插胃管进行鼻饲。
2. 给患者提供容易吞咽的食物,根据病人的咀嚼、吞咽功能和意识状态,食物选择应从全流食逐渐向半流食、普食过渡。进食时应端坐或半坐卧位,进食后采取右侧卧位,保持体位舒适。
3. 协助患者进食,掌握喂食技巧,每次量不宜太多。要给患者充足的时间进行咀嚼和吞咽,观察食物是否被顺利咽下,是否出现呛咳,指导患者进食时要细嚼慢咽,不要讲话。
4. 加强监护,提高急救意识,随时作好抢救准备,对可能发生误吸(窒息)的病人,床旁应备好吸引用物和面罩加压给氧用物。
来源:中华现代护理杂志
查看更多