查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





早期食管癌内镜下治疗指征:
分期为T1aN0M0之前,即肿瘤侵犯黏膜固有层或肌层(包括本层)之前的范围。
T1b(侵犯黏膜下层)通常建议手术治疗。对侵犯黏膜下层上1/3的,也可内镜下治疗,但若术后病理提示低分化或未分化癌,建议追加手术治疗或放化疗。
可切除食管癌的期别包括:
胸段食管癌(距环咽肌>5 cm)T1b(黏膜下层)-T4a(侵犯胸膜、心包、膈肌、奇静脉、腹膜)N0-N+M0。
颈段食管癌或距环咽肌<5 cm的胸段食管癌,食管切除术或新辅助治疗后手术是Ⅲ级推荐。
可手术切除的食管癌治疗模式:
cT1b-cT2N0M0可直接行手术切除。
cT1b-cT2N+或cT3-cT4a任意N行新辅助放化疗+手术治疗(Ⅰ类推荐);新辅助化疗+手术(Ⅱ类推荐)。
新辅助放化疗的放疗剂量:
中国临床肿瘤学会(CSCO)推荐40~50 Gy,常规分割。目前2个Ⅲ期前瞻性研究采用的是40~41.4 Gy。
根治性放化疗指征:
颈段食管癌及距环咽肌<5 cm的胸段食管癌,期别为cT1b-T4aN0-N+M0推荐根治性同步放化疗+化疗。
对可手术的食管癌,因其他原因不能手术或拒绝手术者可行根治性放化疗。
放疗靶区勾画原则:
大体肿瘤靶区(GTV)要包括各种检查手段综合确定的主体肿瘤及受侵淋巴结。
临床靶区(CTV)包括亚临床病灶区,主要肿瘤上下扩3~4 cm,四周外放1 cm。转移淋巴结外扩0.5~1.5 cm。根据肿瘤部位不同包括相应淋巴引流区。
计划靶区(PTV)建议外放0.5~1 cm。
根治性放化疗的放疗剂量:
CSCO推荐同步放化疗的肿瘤量(DT)50~60 Gy。大多数单位≥60 Gy。
单纯放疗DT 60~70 Gy。
同步放化疗的化疗方案:

食管癌术后治疗指征:
未接受过新辅助放化疗者:
切缘无癌细胞(R0)切除后:
淋巴结阴性者Ⅰ级推荐观察或辅助化疗(推荐腺癌);
淋巴结阳性者Ⅰ级推荐辅助化疗(推荐腺癌);
T4a或淋巴结阳性者Ⅱ级推荐术后放疗或放化疗。
R1/R2切除后推荐同步放化疗。不能耐受者可序贯放化疗或单纯放疗、化疗。
接受过新辅助放化疗者:
R0切除术后Ⅱ级推荐O药辅助免疫治疗。淋巴结阳性者Ⅲ级推荐辅助化疗。
R1/R2切除则观察,至肿瘤进展或最佳支持对症治疗。
接受过新辅助化疗者:
R0切除术后淋巴结阴性推荐观察或辅助化疗(推荐腺癌)。淋巴结阳性推荐辅助化疗(推荐腺癌)。Ⅲ级推荐辅助放化疗。
注:如残胃位于食管床,因残胃对放疗耐受性差,除非是有明显残留(R1/R2切除),否则不建议积极的术后预防放疗。如残胃位于左侧或右侧胸腔时,如符合术后放疗指征,可行纵隔淋巴引流区的预防放疗。
术后辅助放疗剂量:
CSCO推荐:
R0切除:50~56 Gy/1.8~2 Gy
R1/R2切除:95%PTV50 Gy/1.8~2 Gy,95%PGTV序贯加量10~14 Gy/1.8~2 Gy,有条件的单位可同步推量。
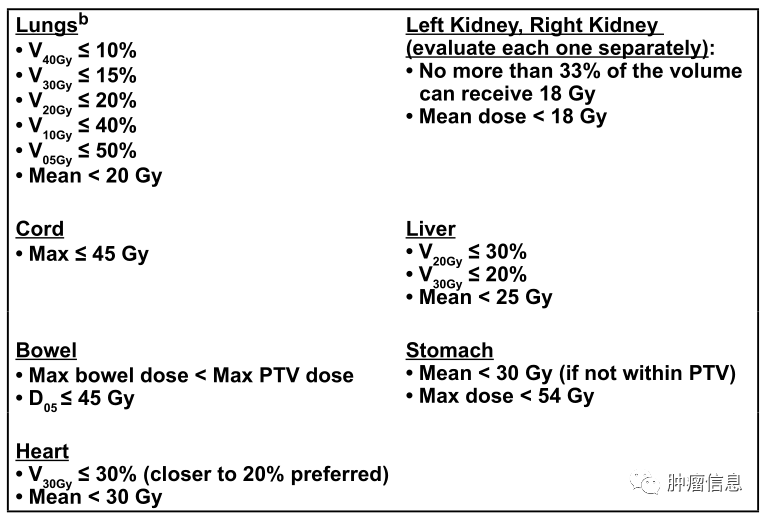
危及器官限量:
围手术期治疗方案:





食管癌晚期一线治疗方案:








晚期食管癌二线治疗方案:




注:本文系作者根据CSCO和美国国立综合癌症网络(NCCN)指南总结,如有错误,请批评指正。
来源:肿瘤信息
查看更多