查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





讨论二:此阶段如何引流痰液/脓液? |
专家讨论
李丹教授:
这例患者不仅存在脓胸,而且肺内也有脓腔,如果引流可能需要进到肺内,一般这种情况我们会求助于胸外科。
黎毅敏教授:
常规可以在床旁进行胸腔镜引流。这例患者的胸腔结构可能比较复杂,在床旁放置引流管过程中一定要注意预防出血,并完善抗凝措施。这例患者常规引流可能效果不理想,也可以考虑超声引导下穿刺引流,但不如胸腔镜引流彻底。
林勇教授:
此时患者胸腔内已经形成多囊,经超声引导穿刺引流的效果可能并不会很好,这种情况下我们一般也会求助于外科,使用外科胸腔镜进行引流的效果可能更好。
詹庆元教授:
此阶段患者胸膜粘连很明显,右肺残余少许功能。可以请胸外科在稍大的腔内置管引流。
如何选择治疗方案(图8)
抗感染治疗:加强抗厌氧菌治疗(加用甲硝唑0.5 g q12h)。
痰液/脓液引流。
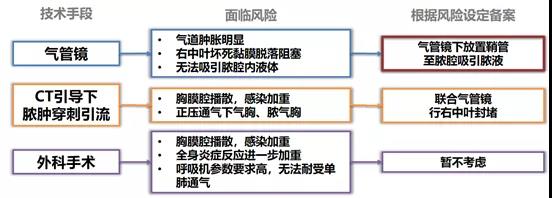
图8 拟选的治疗方案
经过讨论,最终选择气管镜下脓腔引流。
7月14日,床边支气管镜检查+脓腔引流(陈巍教授):
镜下可见患者各气管明显充血水肿较前减轻,隆突欠锐利,气管黏膜附着的大量白色物质较前减少。左主支气管见中等量白痰,左肺各叶支气管充血水肿,右肺中叶可见支气管闭陷,难以进镜。予以肾上腺素冲洗后可见末端一开口,自行闭合。右肺主支气管、余各叶可见中等量白痰。右肺各叶支气管充血水肿。支气管镜下放置鞘管至右肺中叶支气管内,吸引出少量粉红色脓痰,引流不畅。
总体引流效果不理想,患者呼吸功能呈恶化趋势,机械通气压力支持上升。
面临的问题:
(1)如何优化机械通气?
机械通气要求始终较高。
肺内空洞明显,气胸风险增高。
(2)如何优化镇静镇痛?
浅镇静:气促、气道高反应、氧合及通气下降。
深镇静:痰液引流不畅。
(3)如何优化体位引流?
右侧卧位:氧合较差。
左侧卧位:脓痰向左侧播散。
讨论三:如何优化呼吸支持? |
专家讨论
詹庆元教授:
患者肺部实质性病变且伴有空洞,我们能采取的措施有限。目前治疗团队采取的呼吸支持策略已经非常到位。我个人建议,如果患者耐受,尽量给予浅镇静,尤其是深部的痰液引流可能还需患者自主咳嗽才能排出。这例患者较为危险的情况是脓腔破裂,另外,其肺实变较重,如果引流不畅,感染未能得到良好控制,可能会出现血流感染。
黎毅敏教授:
我也建议使用浅镇静。在人员齐、力量足的情况下,采取深镇静,通过主动引流(如气管镜)或许有帮助。体位方面确实两难,应更积极地保证引流,否则其他处理都会遇到困难。呼吸支持方面我们能做的不多,如果再调整呼吸机参数,可能会增加风险。
呼吸系统支持
俯卧位通气(7月15日、16日)。
咪达唑仑镇静+瑞芬太尼镇痛。
有创机械通气PCV模式。
PC 20 cmH2O,PEEP 8 cmH2O,RR 24次/min,FiO2 65%。
Vt 400ml,MV 9.6 L/min。
采取俯卧位通气后,患者有大量脓痰被吸引出,呼吸功能明显改善,气道高反应状态有所缓解。
病情变化
虽然仍有低热,但炎症指标稳定(图9)。
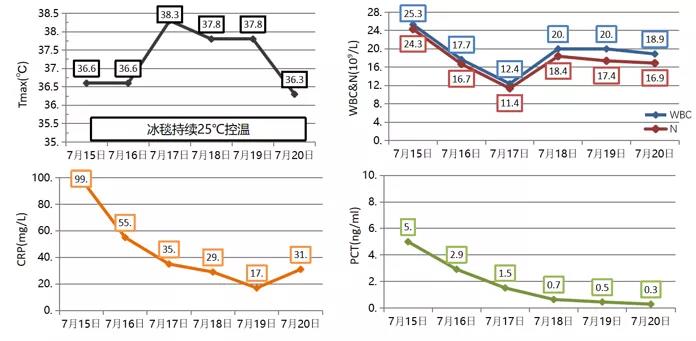
图9 患者炎症指标变化情况
痰液较前减少,呼吸功能再次恶化(图10)。
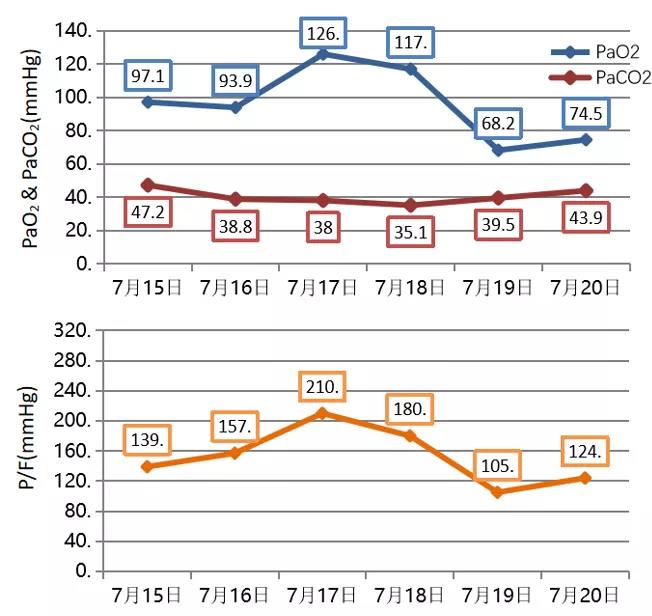
图10 患者肺功能指标变化情况
2020年7月16日胸部X线片可见两肺散在渗出实变,较7月14日胸片减少,右肺下野空洞影形成;两肺门增大增浓较前好转;主动脉迂曲;右侧胸腔积液,左侧胸膜反应;7月19日,右侧气胸,较前片(7月17日)新发。两肺散在渗出实变,较前片大致相仿,右肺下野空洞样影形成;两肺门增大增浓较前相仿;主动脉迂曲;右侧胸腔积液,左侧胸膜反应(图11)。
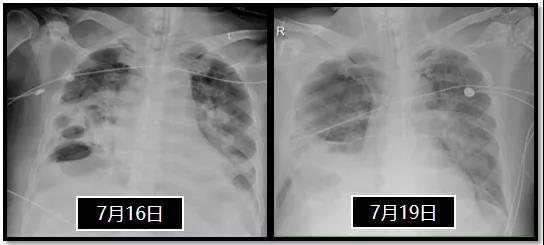
图11 患者胸部X线片
脏器功能稳定好转(图12),停用去甲肾上腺素。
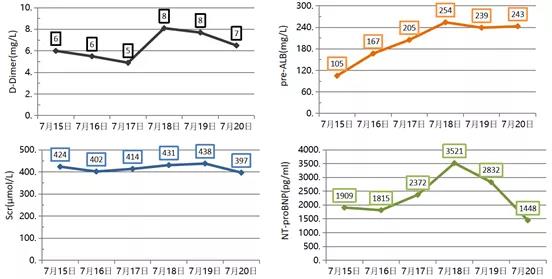
图12 患者各脏器功能指标变化情况
复查胸部CT:肺内渗出部分吸收,发生液气胸。7月15日,两肺广泛渗出感染伴实变不张,右肺多发空洞,部分内伴液平;双侧胸腔少量积液,纵隔淋巴结稍大。与7月13日胸片比较,两侧胸腔积液较前减少,肺内片状影较前减少。7月20日右侧液气胸;两肺渗出;左侧胸腔少量积液,纵隔淋巴结稍大,较7月15日胸片比较,两侧胸腔积液较前稍增加,渗出部分吸收(图13)。
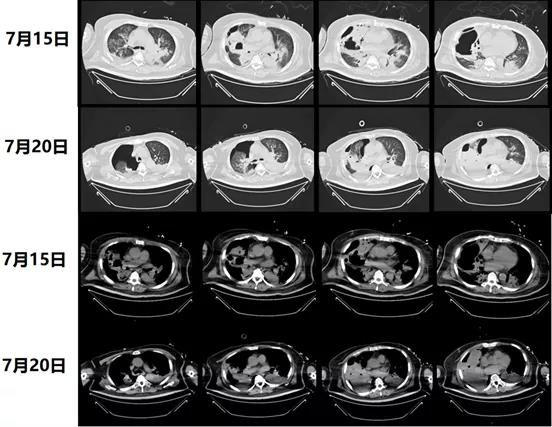
图13 患者胸部CT
请胸外科行床旁气胸引流+脓腔引流。7月22日胸部CT示肺有所复张,猪尾巴导管在脓腔的位置较为理想(图14)。引流脓液培养结果提示解淀粉芽孢杆菌。
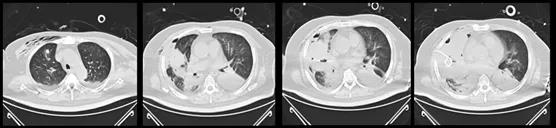
图14 患者胸部CT(2020-07-22)
患者仍有低热,炎症指标同步下降(图15)。
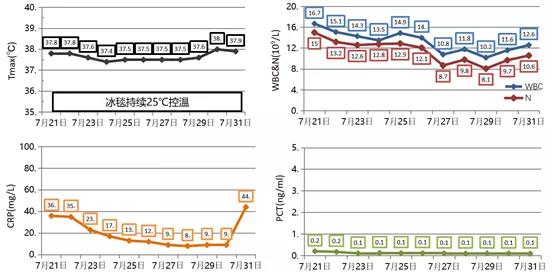
图15 患者炎症指标变化情况
少量白黏痰,呼吸功能改善,气切后脱机状态(图16)。
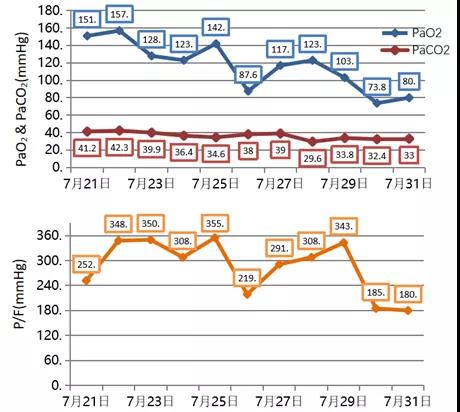
图16 患者肺功能指标变化情况
7月24日两肺渗出,较前略进展;左肺门增大增浓;主动脉迂曲;右侧胸腔积液。7月27日两肺渗出,较前略吸收;左肺门增大增浓;主动脉迂曲;右侧胸腔积液(图17)。
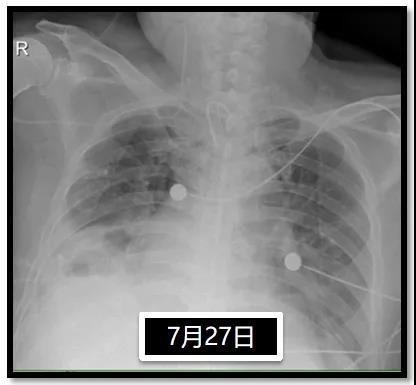
图17 患者胸部CT
气管镜下可见患者右中叶支气管肿胀好转(图18)。
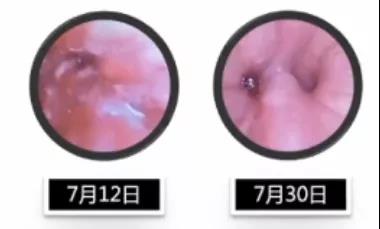
图18 患者气管镜检查
脏器功能进一步好转(图19)。
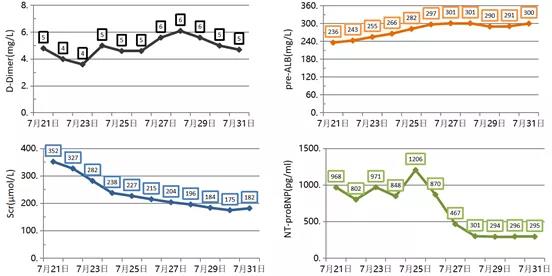
图19 患者各脏器功能指标逐渐好转
7月29日复查胸部CT示:两肺广泛渗出感染伴实变不张,部分病灶较7月22日片略进展,左肺上叶病灶较前有所减少;右肺多发空洞较前进展,拟脓肿形成;双侧胸腔积液较前大致相仿;纵隔淋巴结稍大。胸壁、皮下气肿较前减小(图20)。
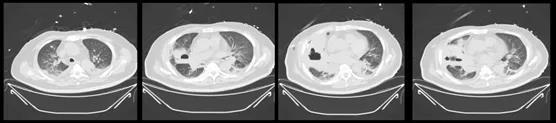
图20 患者胸部CT(2020-07-29)
杨文洁教授(放射科)读片:患者从7月20日开始,气胸明显加重。与肺内多发空洞形成以及空洞局部破裂有关,脓气胸部分积液稠厚,与胸外科置管后引流出的脓液匹配。患者8月上旬反复做了几次胸部CT检查,情况相差不多。患者的胸部CT影像可以归类为坏死性肺炎。如果脓腔较大,有强化的“壁”样表现,且无论空洞型病变中是否有内容物的聚积,>2 cm一般认为是肺脓疡。坏死性肺炎的坏死性病变较小,但多发,或者形成空洞。这例患者更倾向于细菌性感染,常见能够引起感染性空洞性病变的细菌为肺克和金葡菌。如果从坏死性肺炎/肺脓疡角度进行鉴别诊断,常见病原体也是金葡菌和肺克,其他还包括肠杆菌、奴卡菌、放线菌、铜绿假单胞菌、流感嗜血杆菌等。这例患者最终仍需通过病原学检查明确病原体。 |
胸部CT示右肺多发脓腔较前进展,CT引导下穿刺,脓液培养阴性。
患者体温升高,炎症指标再次升高(图21)。
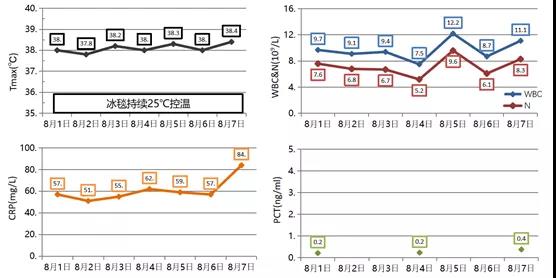
图21 患者炎症指标再次升高
咳少量白黏痰,呼吸功能相对稳定(图22)。
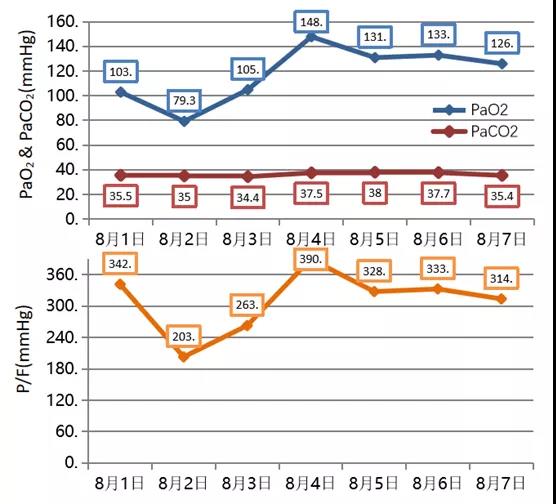
图22 患者呼吸功能稳定
脏器功能再次恶化(图23)。
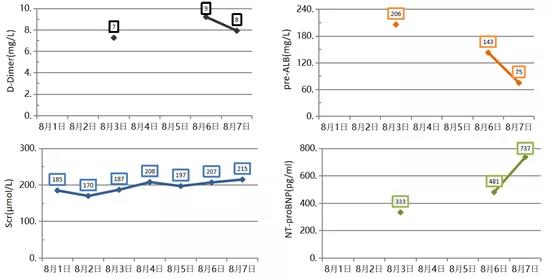
图23 患者各脏器功能指标恶化
手术治疗及转归
穿刺引流效果欠佳,遂采取手术治疗。于2020年8月7日行胸腔镜下脓胸清除术。
手术经过:探查胸腔广泛粘连,脏层胸膜增厚致密,打开数个分隔腔,吸引出略浑浊淡黄色脓液约400 ml,探查未见明显包裹性积液,大量碘伏冲洗,放置第7肋间胸引管32号1根,第5肋间负吸球1根置于胸顶,逐层关胸。
术中脓液送培养结果为阴性。
体温逐渐正常,炎症指标均正常(图24)。
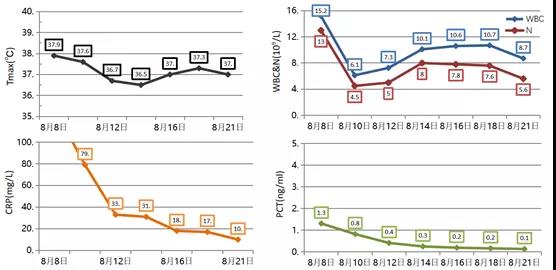
图24 患者炎症指标趋于正常
呼吸功能稳定,拔除气切套管(图25)。
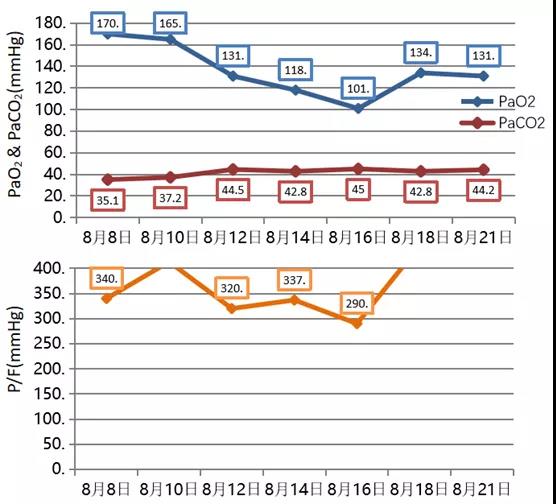
图25 患者呼吸功能稳定
脏器功能好转(图26)。
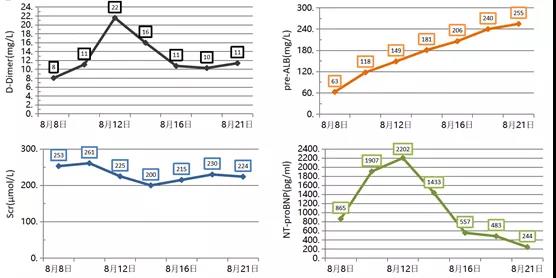
图26 患者各脏器功能指标好转
复查胸部CT示较前逐渐吸收(图27)。
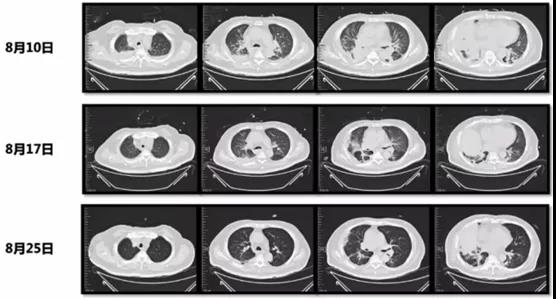
图27 患者复查胸部CT
8月27日,停用抗生素,拔除引流管,患者体温正常,脏器功能稳定好转,遂出院。
出院诊断
社区获得性肺炎(重症);脓胸(胸腔镜下脓胸清除术后);急性呼吸衰竭(Ⅱ型);休克(分布性);急性肾损伤(3级);凝血功能障碍;低蛋白血症;电解质紊乱;2型糖尿病;高血压。
诊疗经过总结
患者出院后复查胸部CT:肺内病变基本吸收,遗留少量液体积聚(图28)。
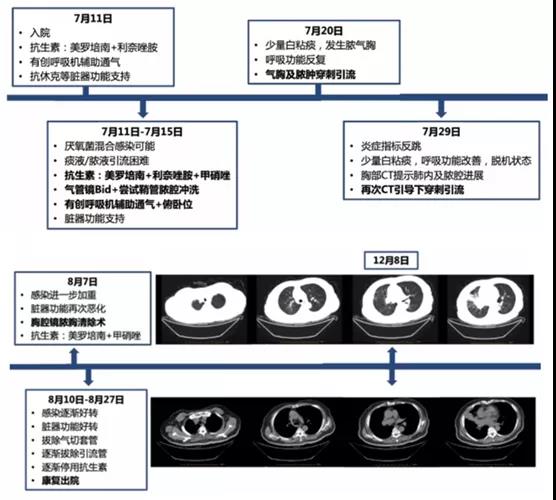
图28 患者诊疗经过
总结
|
来源:重症肺言 作者:上海交通大学医学院附属瑞金医院重症医学科 谭若铭
查看更多