查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





中国炎症性肠病(Inflammatory bowel disease, IBD)领域走过了40年的发展历程,经过几代人焚膏继晷的努力。如陈旻湖教授所云,我国IBD事业经历了“黑夜中摸索”的IBD 1.0时代(1980—2000年)和“规范化体系化”的IBD 2.0时代(2001—2019年),进入了全新的IBD 3.0时代(2020年至今)。岁月不居,时节如流,征途如虹,岁月如歌,2021年我国炎症性肠病继往开来,继续走过了赓续前行,奋楫争先的一年。越来越多来自中国IBD研究的好声音,站上了世界IBD研究舞台,更迎来了《炎症性肠病》(Inflamm Bowel Dis)杂志的中国特刊。
作者:谭蓓 钱家鸣 中国医学科学院&北京协和医学院 北京协和医院消化内科

钱家鸣教授
北京协和医院总结分析了中国IBD患者历经18年疾病行为的进展情况。研究者对2000—2018年期间231例克罗恩病(CD)住院患者,经过1年、5年和随访终点的观察发现,非狭窄非穿通B1型疾病行为进展的概率分别为13.0% (30)、30.7% (71) 和 41.1% (95)(图1)。其中未应用过糖皮质激素、免疫抑制剂或生物制剂的患者发生疾病行为进展的可能性更大;没有病变受累部位进展情况下,CD患者发生疾病行为进展概率较低;长期随访中,41.9%的患者至少接受过1次CD相关手术。
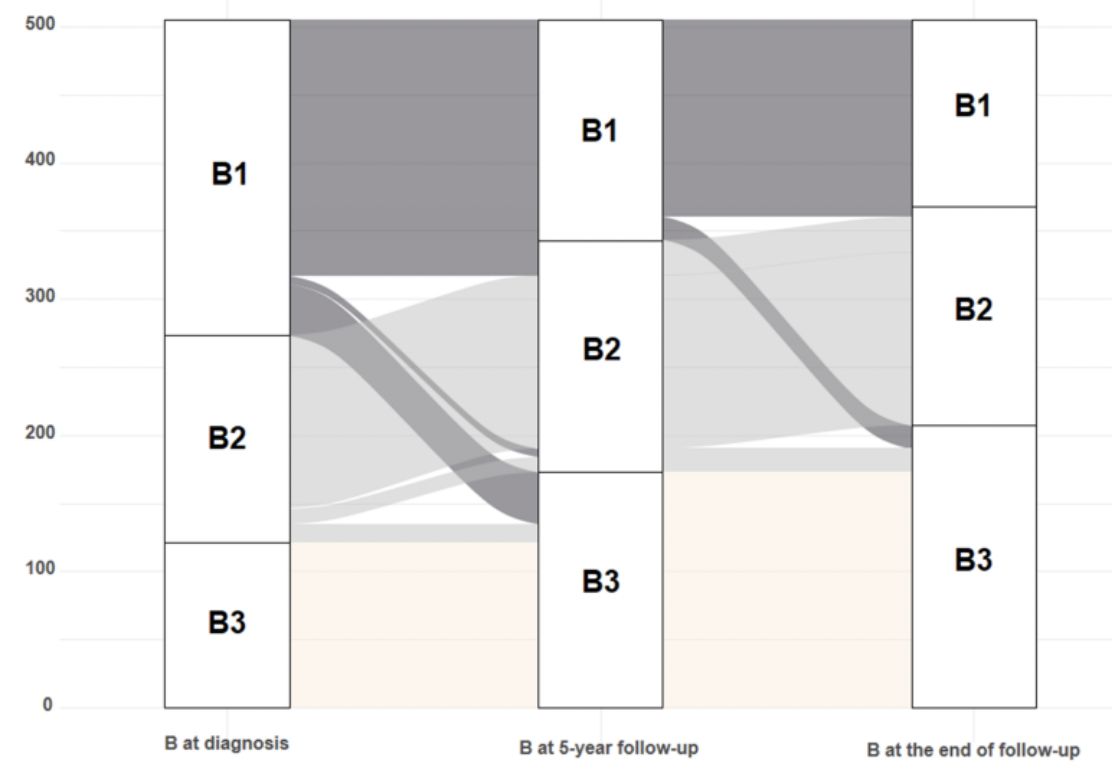
图1 CD住院患者疾病行为进展情况
我国IBD药物治疗已经进入以免疫抑制剂和生物制剂为主的时代。浙江大学医学院附属邵逸夫医院对1338例 CD 住院患者队列的治疗模式进行分析,发现5-氨基水杨酸盐 (5-ASA)、糖皮质激素、硫嘌呤和英夫利昔单抗使用率分别为48.7%、35.6%、67.8% 和 61.6%。经过平均26.4个月的中位随访,住院率和手术率分别为36.3%和22.4%;1097例B1/B2型患者中,10.3% 经历了疾病表型进展;英夫利昔单抗(Infliximab, IFX) 可以有效降低住院率和疾病行为进展。
中国香港中文大学和荷兰伊拉斯姆斯医学中心比较了东西方IBD患者手术和术后治疗方面的异同。虽然术后维持药物选择存在一定差异,但术后疾病复发率并无显著差异。80例中国香港IBD患者和822例荷兰IBD患者,回盲部切除术的适应证分别是穿孔(中国香港32.5% vs. 荷兰22.5%)和 肠腔狭窄(中国香港32.5% vs. 荷兰48.8%),并发症发生率存在明显差异。而术后维持治疗药物选择方面,西方患者较东方患者5-ASA应用率降低,生物制剂应用率增加,其中,中国香港IBD患者5-ASA、免疫抑制剂和生物制剂使用率分别为81.3%、37.5%和0%,荷兰IBD患者5-ASA、免疫抑制剂和生物制剂使用率分别为8.2%、22.8%和8.4%,但在术后随访18个月中,临床和(或)内镜复发以及再手术率无显著差异。
首先,中国 IBD患者合并机会性感染问题日益突出,北京协和医院通过对我国4823例UC和4622例CD住院患者现况调查表明,巨细胞病毒(Cytomegalovirus, CMV)结肠炎患病率分别为有3.1%和 0.8%;150 例 UC 合并 CMV现症感染患者中,并发症总发生率为23.3%,其中消化道出血、穿孔和中毒性巨结肠发生率分别为14.0%、2.0%和2.0%;抗病毒治疗组较未抗病毒治疗组手术率显著降低(14.9% vs 37.5%, P=0.036),最终总手术率和死亡率分别为17.3% 和2.0%。可喜的是,目前我国77.8%的IBD中心具备CMV 免疫组化检测能力。
其次,随着我国IBD发生率快速增长,静脉血栓形成问题也越来越受到关注。浙江大学医学院附属邵逸夫医院联合我国17家医院对8459例IBD患者进行分析,结果显示,静脉血栓形成总发生率为37.18/10,000人年(0.54%),且随年龄增长而增加,重度病情复发[比值比(OR):UC=5.198 ,95%CI 1.268-21.305];CD=9.342,95%CI 1.813-48.137]、接受过糖皮质激素治疗和病变部位广泛是我国IBD患者静脉血栓形成的独立危险因素。
此外,我IBD患者合并缺血性心脏病(IHD)的问题也日益显现出来。上海市第十人民医院联合我国12个IBD中心,对1435例IBD患者进行分析发现,IHD发病率显著高于普通人群(12.1% vs 5.5%, P<0.001),在 18~35 岁达到高峰,女性患者较男性患者更容易患病。CD患者中,缺血性心脏病风险与C反应蛋白水平、中性粒细胞计数呈正相关,与血浆纤维蛋白原水平呈负相关。
中国 IBD 患者也面临着明显的营养不良问题,以及与营养不良相关的社会心理问题。南京大学医学院附属金陵医院和浙江大学医学院附属邵逸夫医院联合我国43家三级医院展开研究,在1013例IBD患者中49.5%的患者存在营养不良,其中溃疡性结肠炎(UC)和CD患者营养不良率分别为38.8%和57.0%,即使是疾病缓解或轻度活动的患者,其营养不良率仍有44.1%,总体营养支持率占41.6%。营养不良将进一步引发负面社会心理状态,包括社会支持减少、感知压力增加和生活质量受损。中重度疾病活动度和疾病范围广泛是营养不良的两个独立危险因素。
疲乏也是我国IBD患者中一个常见但易被忽视的问题。浙江省中医院调研我国IBD患病中疲劳率高达 60.77%,抑郁 (OR= 8.078, 95% CI 4.113-15.865)、焦虑 (OR = 2.373, 95%CI 1.100-5.119)、贫血 (OR = 2.498, 95%CI 1.290-4.834)和 IBD 相关手术(OR = 2.035,95%CI 1.084-3.819)是疲乏的独立危险因素,疲劳也会导致生活质量和工作效率显著下降。
随着对IBD研究的深入,其治疗手段也在不断发现发展,临床医生面临着越来越多的药物选择,不同的药物存在疗效、副作用和价格的差异。为了以更标准、更优化的疾病管理模式为IBD患者提供治疗并减少诊治异质性,中华医学会消化病学分会炎症性肠病学组自1978年起持续更新炎症性肠病诊断与治疗的共识意见,并于2021年连续发表《生物制剂治疗炎症性肠病专家建议意见》和《炎症性肠病多学科团队诊疗模式的共识意见》两项专家共识,以优化IBD的管理。不仅如此, IBD公益基金会——爱在延长炎症性肠病基金会(The China Crohns & Colitis Foundation, CCCF),在2021年发布了我国首个为IBD患者制定的《中国炎症性肠病患者共识(2021版)》,旨在普及和提高患者的IBD医疗知识,以利于IBD患者的慢病管理,同时在以患者为中心的医疗模式中,在医生制定治疗方案时鼓励患者积极参与,更好地做到医患共决策。
新型冠状病毒肺炎(COVID-19) 疫情暴发对我国IBD患者的诊疗产生巨大影响,中山大学附属第一医院对比COVID-19 暴发前后的我国IBD患者诊疗模式和用药情况发现,COVID-19暴发1个月时,IBD患者线下就诊明显下降,线上诊疗率较2019 年同期显著增加,69.6%的患者输注英夫利昔单抗平均延迟 3 周,免疫抑制剂使用无显著变化,择期手术平均推迟 43 天。进入后疫情时代以来,64.98%的IBD医师表示,使用线上诊疗比疫情前增加18.9%(P< 0.001)。
与此同时, IBD患者面临着一个全新的问题,就是新冠疫苗的接种。南京医科大学第二附属医院对我国543例IBD患者调查发现,高达50.7%的患者表示对是否疫苗接种犹豫不决,尤以女性患者和缺乏医学相关背景知识人群突出;只有 16.0% 的患者选择了接种疫苗,其中以未使用免疫抑制剂患者接受度较高;患者关心的主要问题是新冠疫苗的安全性和潜在不良反应、个人免疫力低下、疫苗疗效和可靠性。
伴随2021年维多珠单抗和乌司奴单抗进入中国,我国IBD患者迎来了全新的生物制剂时代,主要包括抗肿瘤坏死因子α(Tumor necrosis factor α, TNF-α)的人鼠嵌合的英夫利昔单抗(Infliximab, IFX)和纯人源化阿达木单抗(Adalimumab, ADA),抗整合素α4β7的维多珠单抗(Vedolizumab, VDZ),抗白介素(Interleukin,IL)12/23的乌司奴单抗(Ustekinumab, UST),以及小分子药物酪氨酸激酶(JAK)的抑制剂托法替尼(Tofacitinib, Tofa)。在如此百花齐放的生物制剂时代,如何更优的选择生物制剂,经济效益比无疑是一个重要指标,其相关系列研究应运而生。
首先,IFX是中国首个获批治疗中重度CD的生物制剂,IFX治疗中重度CD患者可将总生存时间提高 0.604 年,总质量调整生命年 (QALY) 提高 0.697 ,绝对终生手术风险降低 13.1%,报销成本增加¥29,409。但在 2018 年中国人均国内生产总值 (GDPPC) 的支付意愿下,偿还英夫利昔单抗的成本效益比为 63.8%,即,我国医疗保险支付者获得 1 QALY的成本低于 2018 年中国 GDPPC 。
IFX继续维持治疗可以明显提高疾病缓解率(OR=4.060,P=0.003),降低新发并发症风险(OR=0.527,P = 0.010)和提高生活质量(r=0.822,P = 0.008),我国医疗保险报销后IFX花费 55260元 即可获得1个QALY,我国公共医疗保险支付患者花费的成本效益比为86.4%,低于1个中国GDPPC。
使用VDZ与IFX治疗我国中重度UC患者,VDZ的QALY较IFX增加0.25(9.56 vs. 9.31),费用降低 7349 美元(180138 美元 vs. 187487 美元),表明VDZ似乎具有更佳的成本效益。
进一步比较VDZ与传统药物(包括5-ASA、糖皮质激素和免疫抑制剂)在我国中重度CD患者中的成本效益。在抗 TNF 初治和抗 TNF 治疗失败的混合人群中,VDZ比传统治疗具有更高的QALY(9.92 vs. 9.00)和更低的费用(288284 美元 vs. 309680 美元)。结果提示,对于我国中重度CD 成人患者,无论是抗 TNF 初治和抗 TNF 治疗失败人群,VDZ均具有较好的成本效益。
回首2021,展望2022,在这个辞旧迎新之际,愿我国IBD事业在新的一年中长风破浪会有时,直挂云帆济沧海。
本文版权属于中国医学论坛报,转载请注明出处
查看更多