查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





为了帮助临床医生提高幽门螺杆菌(Hp)感染处理水平,切实解决临床工作中遇到的难题,《中国医学论坛报》特别邀请上海交通大学医学院附属仁济医院刘文忠教授和南昌大学第一附属医院吕农华教授在壹生平台上开设“幽”问必答栏目,以“云问答”+“云讲解”的形式分11期对Hp感染及其相关疾病防控方面的有代表性问题或重点进行在线解答。今天为大家带来“幽”问必答第三期内容的第一部分内容:《根除幽门螺杆菌预防胃癌:可能性》。
相关内容请点击↓↓↓
幽门螺杆菌的致病性 | “幽”问必答第二期
吕农华教授首先介绍了根除Hp预防胃癌进展的时间线。1994年,世界卫生组织(WHO)将Hp列为胃癌的第Ⅰ类致癌原,即肯定的致癌原。2013年,WHO推荐将根除Hp作为胃癌的预防策略。2014年,日本制定了消灭胃癌路线图。2019年,我国发布《中国幽门螺杆菌根除与胃癌防控的专家共识意见》。2020年,两个现场大规模的长期干预研究的结果显示,消灭肠型胃癌的最终目标可以实现。
随后,吕农华教授指出,有3位病理学家对胃癌病因的认识做出了很大贡献。第一位是丹麦病理学家Lauren,他在1964年提出,胃癌从组织学上可以分为肠型和弥漫型。第二位是美国病理学家Correa,他在1975年提出了肠型胃癌的发生和演变过程。第三位是澳大利亚病理学家Warren,他在1984年提出了慢性胃炎胃黏膜上皮存在一种未经鉴定的弯曲状杆菌,后被命名为“幽门螺杆菌”。大量研究证实,这种细菌可引起慢性胃炎。此后,日本一项大样本对照研究观察了Hp感染对胃黏膜萎缩的影响。结果显示,Hp感染除了显著增加胃黏膜萎缩的发生风险以外,也显著增加胃黏膜肠化生发生的风险。该研究提示,Hp感染是肠型胃癌发生的重要因素。
1992年,Correa教授在1975年提出的肠型胃癌发生假设的基础上,继续完善了自己的假设(图1)。他认为,Hp感染引起胃黏膜炎症、萎缩和肠化生,高盐饮食可以加重这一过程。当发生胃黏膜萎缩时,胃酸分泌减少,胃内pH值升高,导致非Hp细菌过度生长,从而促进胃内致癌性亚硝基化合物的形成。而亚硝基化合物可加重胃黏膜萎缩和肠化生,造成恶性循环。富含抗氧化剂的新鲜蔬菜和水果可以抑制和阻断亚硝基化合物的形成,这一假设得到国际公认,获得诸多奖项,也是人们预防胃癌的依据。
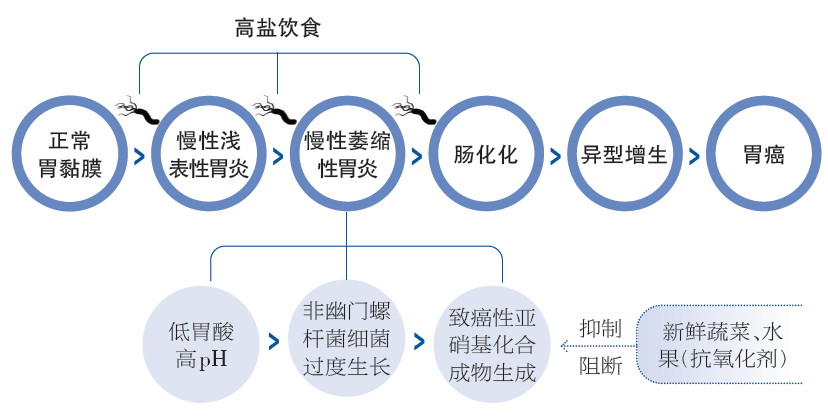
图 Correa教授提出的肠型胃癌发生模式
1994年,WHO下属国际癌症研究机构(IARC)将Hp列为第Ⅰ类致癌原。主要理由有2条:① Hp感染在Correa教授提出的肠型胃癌发生模式中起病因作用;② 基于Hp感染率与胃癌发病率的流行病学调查。研究显示,Hp感染率与胃癌发病率呈正相关;前瞻性流行病学调查显示,Hp感染者胃癌发生风险增加4~6倍。此外,动物模型研究中的结果表明,单独用Hp感染蒙古沙鼠即可诱发胃癌;诱癌的演变过程类似于Correa教授提出的人肠型胃癌的发生模式。这进一步支持了Hp是胃癌的第Ⅰ类致癌原。
想要证明Hp感染是胃癌发生的主要病因,必须要证实根除Hp确实可以显著降低胃癌发生风险。
2020年12月,《筛查与根除 Hp预防胃癌:台北全球共识》(简称《台北全球共识》强调,全球>85%以上的胃癌归因于Hp感染,表明如果从人群中消除Hp感染,则大多数胃癌可以预防。这一陈述的同意率为88%,证据水平中等。可以肯定,Hp感染在胃癌的发病中起作用,但归因于Hp感染导致的胃癌所占比例尚有一定争议。吕农华教授从4个方面进行阐述。
第一,基于根除后降低胃癌发生风险分析归因于Hp感染的胃癌占比。根据年龄分层的胃癌发病率的曲线图,观察根除Hp预防胃癌效果需要理想的条件。① 20岁前根除,这一年龄段发生胃黏膜萎缩/肠化生风险低,预防胃癌效果好;② 随访时间足够长(50~60年);③ 根除后不发生Hp再感染。事实上,这么长的随访时间无法做到,没有再感染的出现也不可能。因此,目前观察到的风险下降率远低于归因于Hp感染所致胃癌的实际风险。
第二,基于胃癌发生部位进行分析。胃癌基于发生部位可以分为非贲门癌和贲门癌。非贲门癌占85%~90%,贲门癌占10%~15%。基于WHO癌症数据库的资料,77.3%的胃癌归因于Hp感染,其中非贲门癌占89.4%,贲门癌占20%。贲门癌的其他病因包括肥胖、胃食管反流、吸烟等。
第三,基于胃癌组织学分类进行分析。如前所述,胃癌在组织学上可以分为肠型和弥漫型。肠型胃癌占胃癌的80%以上。目前认为所有肠型胃癌的发生均归因于Hp感染。
第四,从基于前瞻性长期随访结果进行分析。
2001年,《新英格兰医学杂志》发表日本大样本12年长期随访研究显示,Hp感染是肠型胃癌发生的必要条件。2017年,《临床胃肠病学和肝脏病学杂志》发表的一篇由全球著名的Hp和胃癌研究专家共同撰写的评论性文章指出,90%以上的非贲门癌与Hp感染有关,提出Hp感染似乎是非贲门癌发生的必要条件,但不是充分条件。
2020年,2篇根除Hp预防胃癌的Meta分析发表。
其中一篇是专题分析,该文章分析了我国福建长乐的研究。虽然统计分析显示,根除Hp似乎不能降低胃癌发生的风险。但通过亚组分析发现,原本没有萎缩或者肠化生者的两组之间发生胃癌具有显著差异。结果提示,根除前无胃黏膜萎缩/肠化生者几乎可完全预防胃癌发生。尽管福建长乐的研究中,根除前没有胃黏膜萎缩/肠化生者胃癌发生率两组之间的差异不是很大(p=0.022),但基于Correa的假设,有理由相信这一结论是可靠的。因为在没有发生萎缩前根除,浅表性胃炎可以完全逆转,不发生胃黏膜萎缩,就不会出现由于低酸导致的胃内亚硝基化合物形成,进一步加重胃黏膜萎缩的恶性循环。福建长乐研究中的这一发现意义很大,根除Hp前没有胃黏膜萎缩/肠化生者几乎可以完全预防胃癌发生的结论被国内外共识普遍接受。但也有个别学者基于该研究的总体结果认为根除Hp不能有效降低胃癌发生的风险。
另一项Meta分析就是上文提到的《台北全球共识》,该研究汇集了7项健康个体中的研究情况,经过数据整理发现,与对照组相比,根除组的胃癌发生风险下降了46%,进一步分析发现,风险降低的研究的权重达到了95.6%。该Meta还分析了来自日本和韩国的3项研究,研究均显示,根除Hp可降低异时性胃癌的发生风险。
2013年,Graham教授提出假设,根除Hp预防胃癌的效果与随访时间有关。他认为,随着时间推移,根除与不根除之间的胃癌发病率差异越来越大,效果就会越来越明显。(图2)有两项大样本长期随访的研究结果完全印证了Graham教授的上述假设。我国临朐和妈祖的临床研究显示,根除Hp后,随着随访时间延长,胃癌发生风险的降低率越来越高。吕农华教授强调:“我们有理由相信,根除幽门螺杆菌至少可以消灭2/3的胃癌。”
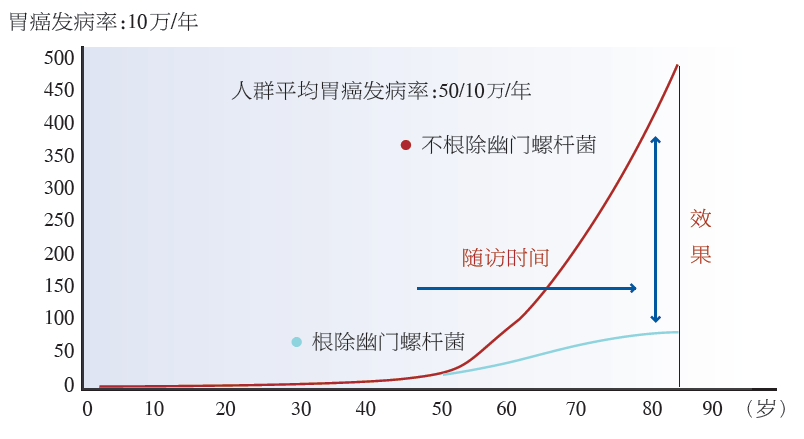
图2 Graham教授假设,根除Hp后随着随访时间延长,预防胃癌效果会越来越明显
最后,吕农华教授将根除Hp预防胃癌的效果进行总结。胃黏膜萎缩/肠化生发生前根除Hp,胃癌发生风险下降100%,也就是几乎可以完全预防胃癌的发生;有胃癌家族史者,胃癌发生风险下降73%;中-长期随访显示,胃癌发生风险可下降53%;早期胃癌ESD术后,胃癌发生风险下降51%;“健康个体”胃癌发生风险下降46%;基于长期随访预测,根除Hp至少可以消灭2/3的胃癌。
(本文版权属于中国医学论坛报,转载需授权)
查看更多