查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





本文来自“血液透析并发症的处理”专题策划,由东部战区总医院、国家肾脏疾病临床医学研究中心刘志红院士、蒋松医生组稿。

作者:陆军第71集团军医院肾脏内科 任红旗
血管通路的选择对血液透析治疗至关重要,对透析效果和患者的长期存活有着重要影响。血液透析患者死亡率增高,在某种程度上与血管通路相关的并发症和功能紊乱密切有关。目前常见的血管通路包括自体动静脉内瘘(AVF)、无涤纶套导管(NCTC)、带隧道带涤纶套导管(TCC)及移植物动静脉内瘘(AVG)。NKF和中国血液透析用血管通路专家共识均推荐自体动静脉内瘘为维持性血液透析患者的首选血管通路。
相对于使用导管来说,动静脉内瘘有其独特的优势,如感染率降低、干预治疗减少、对生存率有着积极的影响等。通常远端AVF血流量要求达到400~800 ml/min,而上臂AVF要求血流量在800~1500 ml/min左右。透析结果与实践模式研究(DOPPS)表明,动静脉内瘘的使用在美国逐渐增加,从1997年24%增加至2013年68%。在中国北上广地区,维持性血液透析患者AVF使用率为87%,中心静脉置管(CVC)使用率仅10%;而东部战区总医院报道血液透析患者AVF使用率为91.8%,CVC使用率不足8%。
常见的AVF部位
常见的AVF部位主要有三种:①桡动脉-头静脉动静脉瘘是一种前臂瘘,通过吻合一侧桡动脉和头静脉末端而成,通常也称为Brescia-Cimino瘘;②肱动脉-头静脉瘘,上臂瘘的一种,在肘部或稍中心水平连接一侧肱动脉和头静脉末端;③肱动脉和贵要静脉转位瘘,是上臂瘘的另一种形式,通过吻合一侧肱动脉和同侧转位过来的贵要静脉,位置较为表浅便于透析穿刺针穿刺。然而,这三种动静脉瘘各有优缺点,且易发生吻合口狭窄(表1)。

动静脉内瘘常见的并发症及处理
常见的并发症包括血栓形成、瘤样扩张和动脉瘤形成、血流量不足、窃血综合征、感染及静脉高压征等。
1、 血栓形成
⑴急性期血栓形成
① 原因:
包括手术原因:内膜损伤、内膜对合不良、吻合口旋转错位 、血管痉挛、扭曲成角、吻合口狭窄;解剖学原因 :血管走行异常、硬化、纤细、术前静脉穿刺、近心端闭锁;原发病 :糖尿病肾病、狼疮性肾炎;全身因素 :低血压、高凝状态、止血药使用等。
② 处理:
重在预防,急性期血栓形成,可采用药物溶栓(最好在血栓形成后8小时内进行);手术取栓:拆除吻合口前壁缝线,用注射器反复抽吸将血栓抽出;或采用Fogaty导管取栓;血管重新吻合等。
⑵ 晚期血栓形成
① 原因:
定点式穿刺、压迫止血力量过大、加压包扎过紧及时间过长 ;低血压和高凝状态;长期使用促红素所致血粘度增加;血栓性静脉炎及血管内膜增生等。
② 处理:
晚期血栓形成作药物溶栓无效。常见的处理方法包括Fogaty导管取栓术;手术切开取栓术;动静脉内瘘重建术及血管移植搭桥术等。
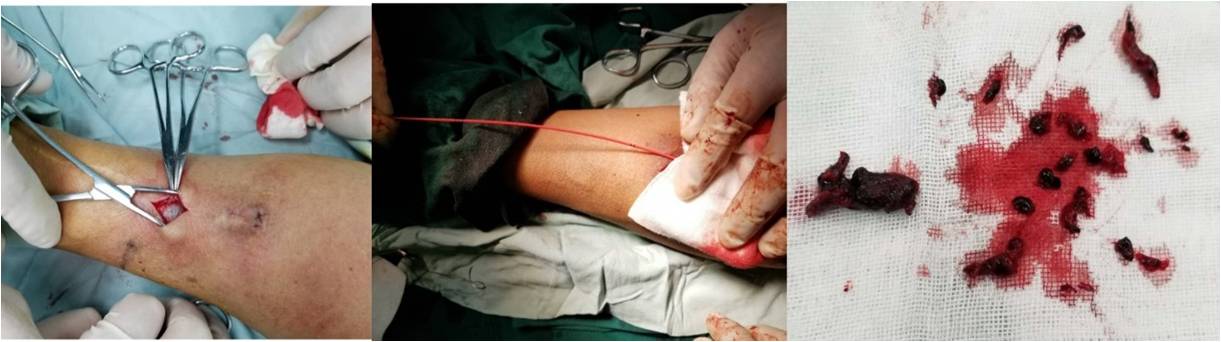
图 晚期血栓形成及Fogaty导管取栓
2、瘤样扩张和动脉瘤形成
⑴ 定义:
自体内瘘静脉在内瘘手术后数月或数年发生扩张,伴有搏动,瘤壁含血管壁全层。定义为超过相邻正常血管内径3倍以上,且内径>2cm。
⑵ 原因及发生部位:
早期使用;持续静脉高压;固定点反复穿刺及穿刺点近心段狭窄等。发生部位包括吻合口、穿刺部位、非穿刺部位的静脉流出道、全程。
⑶ 处理指征:
皮肤受损如变薄、破溃、感染、疼痛;继发血栓影响内瘘流量;静脉压增高;穿刺区域受限;手部出现缺血症状;出现高输出量心力衰竭等。
⑷ 处理措施:
需考虑瘤体大小及破裂风险。小于3cm或无破裂风险者可严密观察,避免穿刺,佩戴护腕。大于3cm或具有破裂风险的动脉瘤可结合发生部位及患者自身血管条件选择。
常见的处理方法:①吻合口部位:推荐外科手术重建。②穿刺部位:外科手术包括切除瘤的部分血管壁、并在狭窄部位补片,切除瘤后与邻近静脉吻合等。③非穿刺部位的静脉流出道:多与解剖原因(如静脉瓣、静脉穿刺史等)、高血压及内瘘流量高有关。如合并瘤后狭窄,可首选PTA,弹性回缩时行支架置入;再狭窄时应行外科手术治疗。
3、血流量不足
⑴ 原因:
静脉过细,直径<2mm;术后充盈不佳,血管硬化;血管纤维化;血管内膜增生:穿刺点、吻合口;吻合口及内瘘部分节段性狭窄等。
⑵ 处理:
球囊扩张修复;AVF重建术;狭窄段切除作间插式血管移植等。
4、窃血综合征
⑴ 定义:
是指AVF建立后,局部血流动力学发生变化,造成远端肢体供血减少,出现缺血性改变的一组临床症状综合征,主要表现有肢体发凉、苍白、麻木、疼痛等症状,严重者可出现坏死。
⑵ 临床分级:
依据临床缺血程度将DAIIS分为4级。0级:无缺血症状;1级:轻度,手指末端发凉,几乎不伴有其他临床症状;2级:中度,透析或运动时出现肢体缺血性疼痛;3级:重度,静息状态下出现疼痛或组织出现溃疡、坏疽等症状。
⑶ 处理:
手部保暖、功能锻炼及改善血液循环的药物治疗。缺血症状严重、临床分级为2~3级者需手术治疗,主要是内瘘结扎。
5、感染
(1)原因:
不洁手术、术后护理、穿刺污染等。
(2)处理:
包括早期使用敏感抗菌素结合局部用药常可治愈而保持AVF通畅;难以控制的感染手术切除感染部分。
6、静脉高压症
(1)原因:
①前臂高位内瘘、上臂内瘘和自体血管移植内瘘;②内瘘回流高压:近心端静脉狭窄(导管长期留置);③回流主干闭塞、堵塞等。
(2)处理:
如内瘘术后2周仍有肢端水肿,或内瘘使用过程中出现内瘘侧肢体水肿、胸壁静脉曲张等,应行影像学检查评价中心静脉是否通畅。可选择CTA、DSA等。中心静脉狭窄首选的治疗是PTA,在以下情况时可以考虑支架植入:①血管成形术后弹性回缩(狭窄超过50%);②3个月以内狭窄复发。PTA失败可结扎内瘘缓解静脉高压症状。
点击查看更多“血透并发症的处理”专题文章。
扫描下方二维码入群参与讨论并获取更多肾病诊疗资讯。

本文来自中国医学论坛报“壹生”平台专题策划,转载请联系授权。
如果您觉得这篇文章对临床工作有帮助,欢迎转发给更多人~~
查看更多