查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





讲者:首都医科大学附属北京友谊医院肝病中心 贾继东
2020年3月4-7日,第29届亚太肝病学会年会(APASL2020)在印度尼西亚巴厘岛举行。本届年会主题为“GOLDEN AGE OF HEPATOLOGY”(肝病学的黄金时代)。
3月6日,来自首都医科大学附属北京友谊医院肝病中心的贾继东教授做了关于“熊去氧胆酸(UDCA)难治原发性胆汁性胆管炎(PBC)患者管理”的报告。
本次报告将从以下四个方面进行介绍。

▲贾继东教授
一、PBC的流行病学与诊断
PBC的患病率评估
2019年,我的团队在《国际肝脏病学》(Hepatol Int)发表了一项关于PBC在亚太地区的流行分布情况的研究报告。研究显示,PBC在整个亚太地区的患病率以往高得多,但仍远低于西方国家。中国和日本是这一地区PBC患病率最高的国家,澳大利亚和韩国最低,新西兰位于中间。该结果可能与某些疾病的特异性或各个国家的公共卫生政策有关。
PBC的临床特点
PBC发病女性较多见,占80%~90%;伴随碱性磷酸酶(ALT)和谷氨酰转肽酶(GGT)的上升;M2型抗线粒体抗体(AMA-M2)、抗-gp210(核周型)、抗-SP100(核点型)呈阳性;并可存在非脓性小叶间胆管炎。
绝大多数患者对熊去氧胆酸(UDCA)应答良好,奥贝胆酸(OCA)、贝特类药物可作为补充治疗。
PBC的临床诊断
PBC的诊断相关简单明了。从即将发布的2020年APASL的PBC临床实践指南(草案)中可以看出,满足以下四项标准中两项即可诊断为PBC。
胆汁淤积的主要生化表现是ALP和GGT显著提高,但需首先通过影像学检查排除肝外胆汁淤积;
AMA检测呈阳性;
组织学上存在非化脓性破坏性胆管炎,主要累及小叶间胆管破坏的表现;
仅AMA阳性无法确诊PBC,因此需要对肝脏血清检查正常的AMA阳性患者进行随访,并每年对肝脏疾病进行生化评估,可以考虑对某些特定患者进行肝活检穿刺。
二、PBC的基础治疗
PBC的基础治疗方案为UDCA 13-15 mg/kg/d。2008年发表在《肝脏病学》(Heptology)杂志的一项研究显示,对UDC生化应答良好的患者,其生存率也更好,显著高于UDCA应答不佳患者的生存率。(图1)
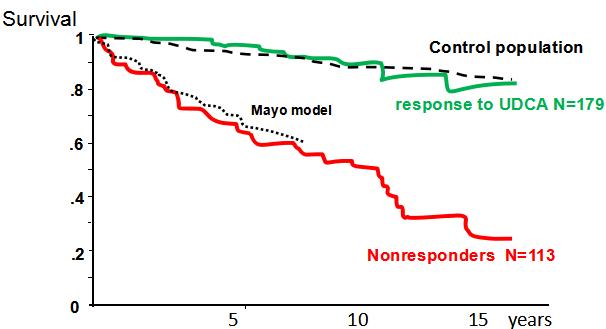
图1 对UDCA应答良好的患者生存率更高
我们团队在《胃肠肝病杂志》(J Gastroenterol Hepatol)发表的一项纳入732例接受UDCA治疗的队列研究显示,患者在2年、5年、10年、15年的非移植生存率分别为94.6%、86.7%、71.1%和60%。这意味着UDCA 对PBC患者有较好的治疗作用。但如果确诊时患者即处于肝硬化代偿期,其生存期将明显下降。
三、UDCA难治性PBC患者的识别
2017年,我们团队在Hepatol Int杂志发表一篇综述,回顾性预测PBC患者长期预后的模型。结果显示,巴黎Ⅰ标准和英国PBC风险评分可更好地预测生存期。(图2)
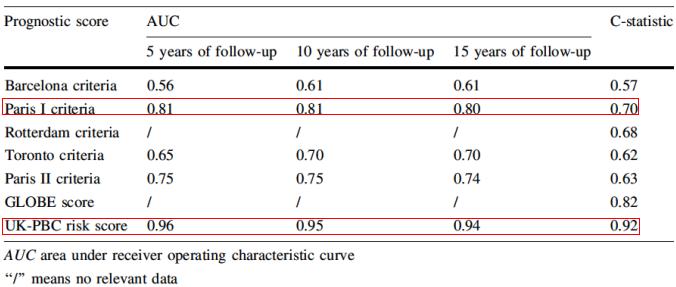
图2 不同评分系统下患者生存期的比较
中国另一项研究则发现英国PBC风险评分和全球PBC评分系统对中国UDCA应答良好的PBC患者的预测效果更佳。因此以上预测模型可以更多应用于实践当中。
四、如何治疗UDCA难治性PBC
针对UDCA难治性PBC患者有一些潜在的治疗药物,有些药物以核受体作为靶标,有些药物以膜受体作为靶标。接下来将讲举例介绍。
苯扎贝特
2015年一项META分析显示,苯扎贝特联合UDCA可以改善PBC患者的血清ALP水平,但不会改善瘙痒症状。另外,一些设计良好的临床研究也验证了其有效性。一项发表在《新英格兰医学杂志》(N Engl J Med)的随机对照临床试验(RCT)显示,与安慰剂组相比,苯扎贝特联合UDCA可以显著降低患者血清ALP水平。(图3)
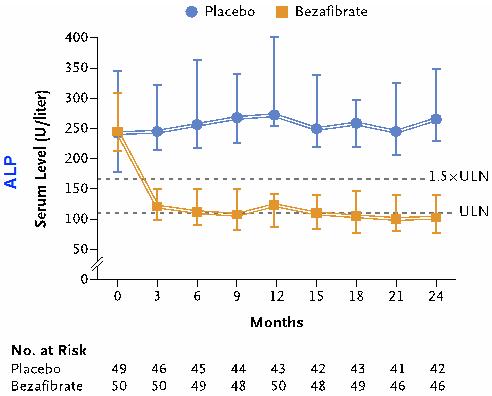
图3 苯扎贝特联合UDCA对患者ALP水平的影响
非诺贝特
中国一项短期小样本临床研究显示,对于UDCA应答不佳的PBC患者,非诺贝特联合UDCA治疗可显著降低血清ALP和GGT水平。我们的另一项针对PBC肝硬化患者的研究也显示,非诺贝特与UDCA联合疗法可以显著降低血清ALP和GGT水平。但值得关注的是,经过24个月的治疗后,该疗法会导致患者血清肌酐水平上升和肾小球滤过率(eGFR)下降。(图4)
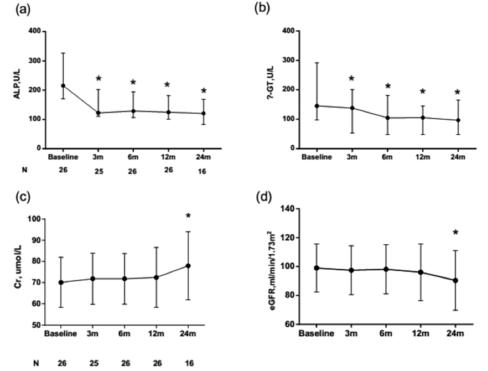
图4非诺贝特与UDCA联合疗法对患者各项生理指标的影响
同样,2015年发表在《肝脏病学与胃肠病学临床研究》(Clin Res Hepatol Gastroenterol )的一项META分析中,亦得出非诺贝特可以降低血清ALP和GGT水平这一结论。
奥贝胆酸(OCA)
OCA是一种半合成的初级胆汁酸-鹅去氧胆酸的类似物,能够选择性激活胆汁酸核受体法尼醇X受体(FXR)。该药已经获得美国和欧洲的批准。
2015年,《胃肠病学》(Gastroenterology)发表的一项RCT研究显示,加用OCA,可以降低UDCA应答不佳的PBC患者的血清ALP水平。但该研究中,OCA剂量为50 mg时,对ALP的改善程度反而较低,这可能与产生不良反应等原因有关。
另一项Heptology发表的RCT研究显示,OCA单药治疗也可以改善PBC患者的血清ALP和GGT水平。当OCA为10 mg和50 mg时,血清ALP和GGT均有显著降低。但随着OCA剂量增加,瘙痒症状加重,这一副作用也同样需要引起注意。(图5)
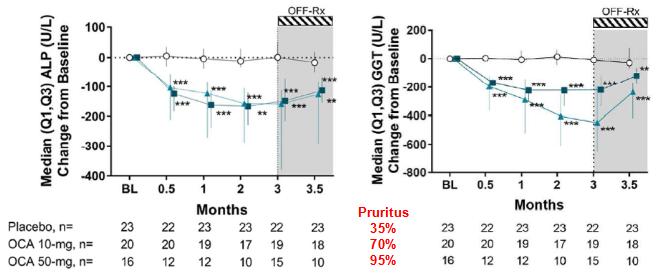
图5 OCA单药治疗可改善PBC患者的血清ALP和GGT水平,但将加重瘙痒症状
布地奈德
2005年,Heptology发表的一项RCT研究显示,口服新型激素布地奈德与UDCA联合治疗3年可以改善PBC患者的组织学病变。该药肝脏首过效应明显,所以肝脏中浓度高于血中浓度,故全身副作用较小。本药可以改善患者的组织学参数,还可以减少副反应。此外,接受这种组合疗法的组织学比接受单一疗法者的有明显改善。(图6)由此,也进一步证实了这一联合疗法的治疗优势。
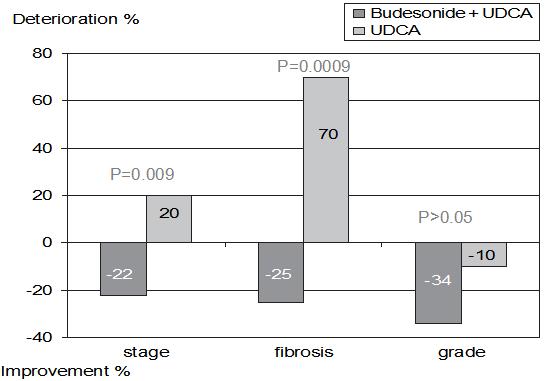
图6 布地奈德与UDCA联合治疗可改善PBC患者的组织学病变
利妥昔单抗
2012年,Heptology发表了一项利妥昔单抗治疗对UDCA应答不佳的PBC患者观察性研究。该研究仅纳入6例患者,在第1天和2周后各接受利一次妥昔单抗1000 mg治疗后,继续观察一年可以看到较好的临床改善。(图7)
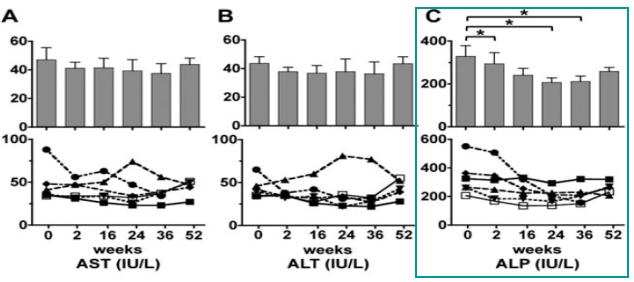
图7 利妥昔单抗对UDCA应答不佳的PBC患者各项生化指标的改善
与之类似的是另一项小样本研究。2013年《美国胃肠病学杂志》(Am J Gastroenterol)发表了一项针对13例UDCA应答不佳患者的临床研究。患者在第1天和2周后接受两次利妥昔单抗1000 mg治疗,并随访72周后,多数患者ALP水平下降,但也有个别患者ALP水平升高。
PBC治疗的指南建议
以上介绍的几种药物均在小规模的研究中取得了较好的治疗效果,因此更推荐2018年AASLD PBC实践指南的建议。
有肝脏酶学异常的PBC患者,无论其组织学分期如何,均推荐长期口服UDCA 13~15 mg/kg/d。
UDCA治疗开始后12个月,应对患者的生化指标进行评估,以确定是否考虑对患者进行二线治疗。
对UDCA应答不佳的患者应考虑接受OCA治疗,初始计量为每天5 mg。
贝特类药物可作为PBC患者和UDCA应答不佳患者的替代治疗。
对于失代偿性肝病患者(Child-Pugh-Turcotte 评分为B或C),不建议使用OCA和贝特类药物。
(本文版权归《中国医学论坛报》,转载需授权)
查看更多