查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:复旦大学附属华山医院神经内科血管组 张怡然
血管内治疗在前循环大血管闭塞中的获益已受到广泛认可,同时在高级影像的指导下,其获益人群已从传统的6小时时间窗扩展到24小时。然而,在后循环椎基底动脉闭塞领域,血管内治疗仍然没有高级别循证证据支持。既往发表的BEST(Basilar Artery Occlusion Endovascular Intervention versus Standard Medical Treatment)[1]、BASICS(Basilar Artery International Cooperation Study)[2]两项随机对照试验(RCT)分别着眼于8小时和6小时时间窗,均得到了阴性结果。但由于两项试验存在入组缓慢、跨组率高、重大研究方案修订和基线不平衡等局限性,尚不能对后循环取栓疗效形成定论。椎基底动脉的取栓治疗一度陷入僵局,直到2天前ESOC大会上首个阳性结果的急性基底动脉闭塞取栓临床试验ATTENTION的公布。该研究显示血管内治疗相较最佳药物治疗能够使得发病12小时内的基底动脉闭塞患者获得更佳的预后(90天mRS 0-3分,EVT 46% vs BMM 23%, 风险差异24.2%),并能显著降低死亡发生风险。这个令人的惊喜治疗获益是否同样能在晚窗实现呢?
2022年5月6日,作为本次ESOC大会的压轴,来自美国Cooper大学医疗中心的Tudor Jovin教授公布了BAOCHE(Basilar Artery Occlusion Chinese Endovascular trial, BAOCHE)试验研究结果。

BAOCHE研究由首都医科大学附属宣武医院的吉训明教授和Tudor Jovin教授牵头,国内39家卒中中心参与,是一项前瞻性、随机、开放标签、评估者盲的临床试验。该研究旨在探究对于发病6-24小时内的椎基底动脉闭塞患者,使用Solitaire进行机械取栓的有效性及安全性[3]。
主要纳入标准:
● 能够在发病6-24小时内进行股动脉穿刺(仅出现单纯眩晕的时间不被认为是症状开始时间)
● CTA/MRA/DSA证实基底动脉或者双侧椎动脉颅内段闭塞(TIMI评分0-1分)
● 年龄≥18且≤80岁
● 基线NIHSS评分≥6分
● 发病前mRS≤1
● NCCT/CTA-SI/MRI-DWI显示PC-ASPECTS≥6且脑干中脑指数(Pons-midbrain-index)≤2分
研究终点:
主要结局:90天mRS评分0-3分
次要结局:
1. 早期功能恢复:24h内NIHSS评分达到0-2分或者∆NIHSS≥8
2. 90天mRS评分0-2分
3. 90天mRS评分0-4分
4. 90天mRS位移分析
5. 90天Barthel指数
6. 90天NIHSS评分
7. 90天MOCA评分和EQ5D评分等
安全性结局:
1. 90天内死亡
2. SITS-MOST标准定义的症状性颅内出血事件
3. ECASSII标准定义的症状性颅内出血事件
4. 手术相关的并发症
5. 实质性出血PH2
6. 其他研究定义的严重不良事件
考虑到在效用加权的mRS(Utility Weighted mRS, UW-mRS)中,mRS 5分和mRS 6分对应的UW-mRS加权值几乎为0(等效于没有生活质量)[4, 5],研究最初设计主要终点为90天mRS 0-4分以最佳区分血管内干预对生活质量的改变。由于着手设计研究的2015-2016年尚没有随机临床试验的参考,BAOCHE团队基于彼时已发表BASICS注册研究[6]和一项使用Solitaire对基底动脉进行取栓治疗的病例系列报道[7],假设血管内治疗组和最佳药物治疗组分别有60%和40%的患者能够达到主要终点。而随着研究的招募与开展,BEST[1]和BASICS[2]临床试验相继公布了结果。两项研究均以mRS评分0-3分作为主要研究终点;同时结果显示干预组和对照组在mRS 0-3分结局的差异要明显大于以mRS 0-4为结局的差异,其中前者更接近于BAOCHE团队最初假设的20%获益。此时,研究团队面临两个选择,重新计算增加样本量或者调整主要终点。为了最小偏离原试验方案以及与考虑到与其他相似研究的可比性,BAOCHE团队在没有揭盲或者期中分析的前提下,对试验主要结局进行了调整而保留了原计划样本量。
研究自2016年8月随机第一名患者,至2020年末达到了期中分析所需的样本量212人。期中分析揭示血管内治疗已达到预先设定的疗效界值,试验因而提前终止。
研究最终随机患者218例,共217例患者纳入意向性治疗(Intention To Treat, ITT)分析,其中血管内治疗组110人,最佳药物治疗组107人,两组中分别有1人和4人存在跨组治疗。年龄均数63.9岁,男性占比73.3%,基线NIHSS中位评分为20分,37.8%在发病12小时后接受血管内治疗,静脉溶栓使用率17.5%,最后正常至随机时间的中位数为663分钟。两组中约有43-50%的患者为基底动脉近段闭塞,提示大动脉粥样硬化狭窄是主要卒中类型,另有接近1/3(35-37%)的患者为基底动脉中段闭塞。在基线临床和影像特征上两组均衡可比。在血管内治疗组有93%的病例使用了Solitaire支架,1%的病例使用Trevo,3%的病例采用直接抽吸取栓,Solitaire取栓次数的中位数为1;共有88%的患者最终达到血管再通mTICI≥2b。
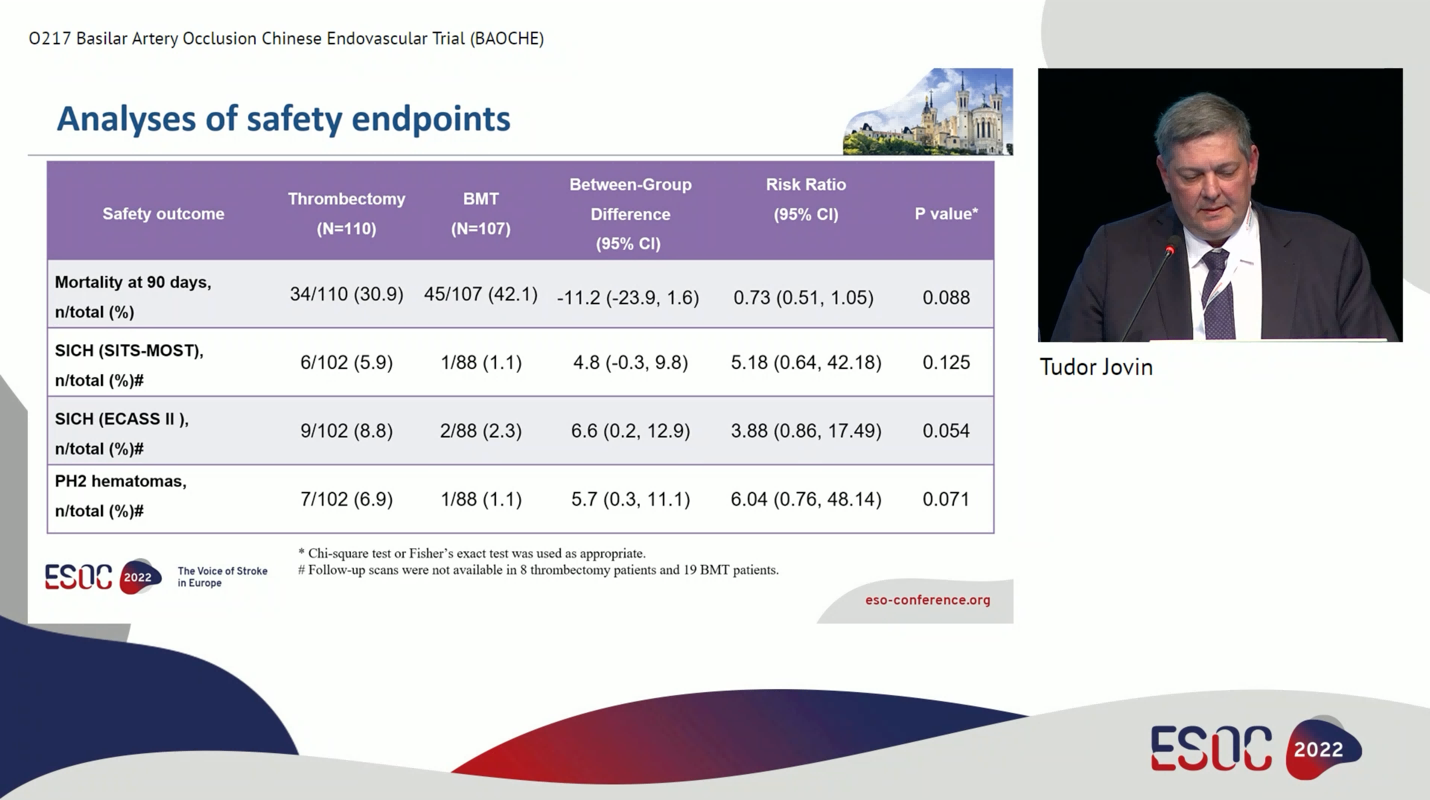
EVT组和BMT组分别有46%和24%的患者达到主要终点(90天mRS 0-3分,aOR 2.92, 95% CI 1.56-5.47, P=0.001;NNT=4.5)。除了90天mRS 0-4分不存在统计学差异外,其他次要结局包括90天mRS位移分析、90天mRS0-2分和24小时神经功能早期改善率均提示血管内治疗优于最佳药物治疗。在安全性结局上,血管内治疗组有降低死亡风险(EVT 31% vs BMT 42%, P=0.088)和增加ECASS-II标准定义的症状性颅内出血风险(EVT 9% vs BMT 2%, P=0.054)的趋势,尽管两者均不具有统计学意义。
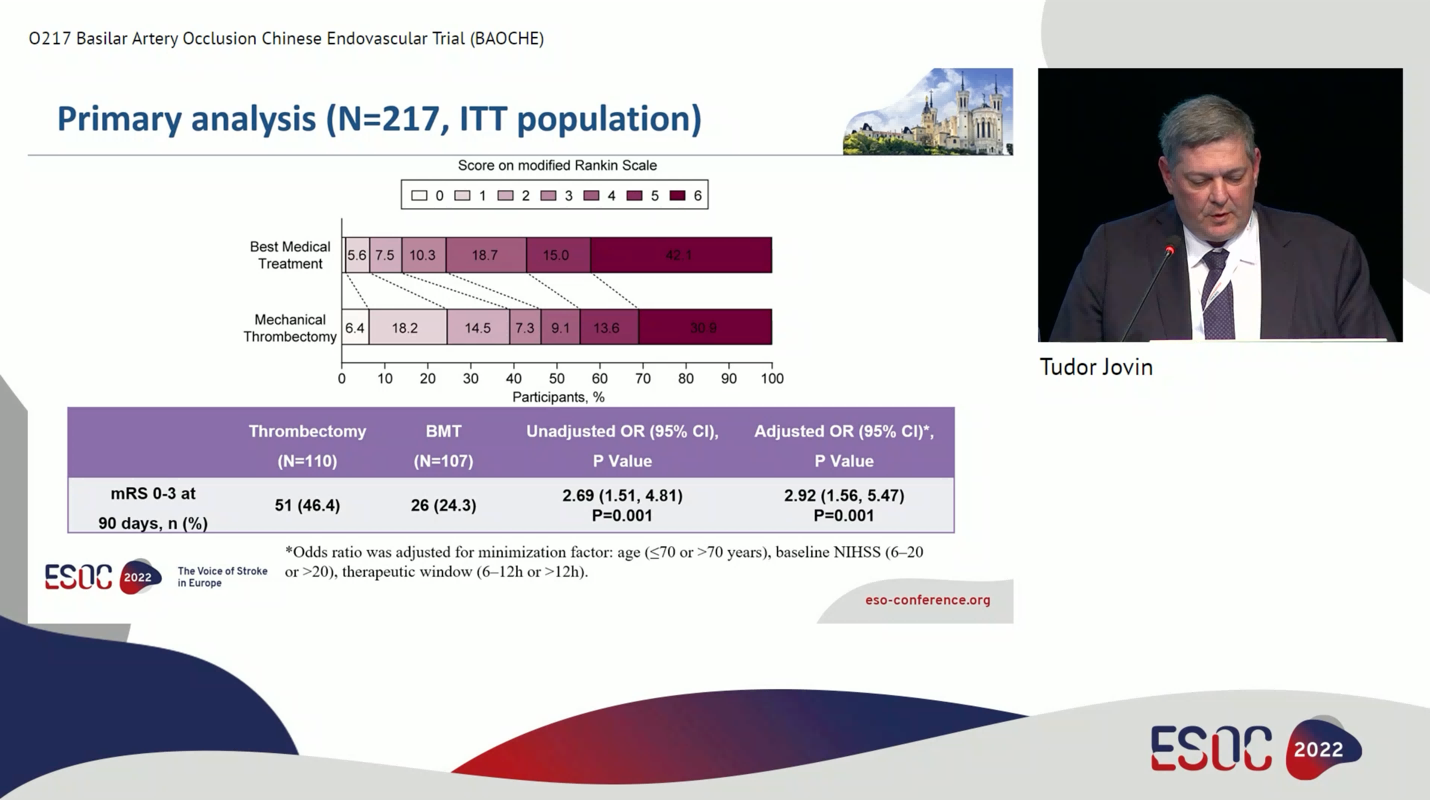
根据年龄、NIHSS分组、随机时间、基线PC-ASPECTS分数、静脉溶栓与否分层进行亚组分析,均未观察到和动脉内治疗获益的交互作用。但在Pons midbrain指数(0-8分,分值越高提示早期缺血改变更佳广泛)亚组分析中发现,Pons midbrain index≥2分的患者较Pons mid brain<2分的患者更能从动脉内治疗中获益(P=0.04)。
本研究结果提示发病6-24小时的急性基底动脉闭塞的血管内治疗较最佳药物治疗显著提高患者的功能预后,同时具有降低死亡风险的趋势,但也可能会增加症状性颅内出血的风险。与ATTENTION研究相同,本研究吸取了此前两项阴性RCT的经验,剔除了too good to treat的轻型卒中,并在设计和试验执行过程中严格把控,有效降低了跨组现象,达到了和BEST研究符合方案集(Per Protocol, PP)分析和接受治疗(as treated)分析相似的结果。同时本研究的晚窗设定也使得ATTENTION研究结果更偏向动脉内治疗—更少的患者符合静脉溶栓条件,患者的自然病程会更差,因而会增加再灌注干预组和对照组的差异。
ATTENTION和BAOCHE两项来自中国的研究相继在3天内抓住世界的目光,刷新了后循环神经介入的循证证据,分别说明了对发病12小时内、6-24小时内经筛选的基底动脉闭塞患者进行血管内治疗的获益。值得欣喜的是,尽管后循环的预后整体较前循环更差,两项研究显示的90天位移分析优势比分别为2.6(acOR 2.6; 95% CI, 1.5-4.5)和2.8(cOR 2.8; 95% CI,1.8-4.4),堪比HERMES(cOR 2.5,95%CI, 1.8-3.5)[8]和AURORA(cOR 2.5; 95% CI, 1.8-3.5)[9]汇总的前循环大血管闭塞的治疗获益。这不禁让人想起2015年接连发表的5项临床研究后的前循环血管内治疗的转折。或许是时候不再在治疗干预的决策中区别对待前循环和后循环了。
应当注意的是,两项研究均在中国进行,其适用性及推广性有待进一步验证。同时,尽管两项研究采取了相似的筛选条件,对于后循环脑梗发病时间的定义尚存在细微差异。小编以为,在进一步个体数据荟萃分析以及指南更新之前,临床实践尚应慎重把控指征,至少应严格遵循两项研究所采用的入排标准。
参考文献:
[1] LIU X, DAI Q, YE R, et al. Endovascular treatment versus standard medical treatment for vertebrobasilar artery occlusion (BEST): an open-label, randomised controlled trial [J]. The Lancet Neurology, 2020, 19(2): 115-22.
[2] LANGEZAAL L C M, VAN DER HOEVEN E, MONT'ALVERNE F J A, et al. Endovascular Therapy for Stroke Due to Basilar-Artery Occlusion [J]. N Engl J Med, 2021, 384(20): 1910-20.
[3] LI C, WU C, WU L, et al. Basilar Artery Occlusion Chinese Endovascular Trial: Protocol for a prospective randomized controlled study [J]. Int J Stroke, 2021, 17474930211040923.
[4] CHAISINANUNKUL N, SAVER J, JOVIN T, et al. A Utility-Weighted Modified Rankin Scale: Derivation and Application to Completed Stroke Trials (P5.008) [J]. Neurology, 2014, 82(10 Supplement): P5.008.
[5] DIJKLAND S A, VOORMOLEN D C, VENEMA E, et al. Utility-Weighted Modified Rankin Scale as Primary Outcome in Stroke Trials: A Simulation Study [J]. Stroke, 2018, 49(4): 965-71.
[6] SCHONEWILLE W J, WIJMAN C A C, MICHEL P, et al. Treatment and outcomes of acute basilar artery occlusion in the Basilar Artery International Cooperation Study (BASICS): a prospective registry study [J]. The Lancet Neurology, 2009, 8(8): 724-30.
[7] MOHLENBRUCH M, STAMPFL S, BEHRENS L, et al. Mechanical thrombectomy with stent retrievers in acute basilar artery occlusion [J]. AJNR Am J Neuroradiol, 2014, 35(5): 959-64.
[8] GOYAL M, MENON B K, VAN ZWAM W H, et al. Endovascular thrombectomy after large-vessel ischaemic stroke: a meta-analysis of individual patient data from five randomised trials [J]. The Lancet, 2016, 387(10029): 1723-31.
[9] JOVIN T G, NOGUEIRA R G, LANSBERG M G, et al. Thrombectomy for anterior circulation stroke beyond 6 h from time last known well (AURORA): a systematic review and individual patient data meta-analysis [J]. The Lancet, 2021.
查看更多