查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2020年9月10日至13日,中国医药教育协会感染病专业委员会(IDSC)第六届学术大会在美丽的苏州召开。本次大会的主题是“直面感染 合作共赢”。多学科大咖齐聚,共同探讨当前感染病诊疗难点,分享各自领域抗感染最新进展,以及自己的独到见解与珍贵经验,可谓干货满满的“抗感染”学术盛宴!
在学术报告环节,苏州大学附属第一医院血液科主任吴德沛教授以“血液病感染流行及诊治进展”为题进行了精彩汇报!
讲者:苏州大学附属第一医院 吴德沛

一、血液病患者存在诸多感染危险因素
血液病患者存在诸多感染危险因素,包括:
第一,疾病因素:血液病本身合并粒细胞减少,如急性白血病(AL)、骨髓增生异常综合征(MDS)、重型再生障碍性贫血(SAA);体液和细胞免疫功能缺陷,如多发性骨髓瘤(MM)、非霍奇金淋巴瘤(NHL)、慢性淋巴细胞白血病(CLL)。
第二,治疗因素:放化疗致骨髓抑制,中性粒细胞减少;采用大剂量激素、环孢素A(CsA)、抗人淋巴细胞免疫球蛋白(ALG)/抗人胸腺细胞球蛋白(ATG)、单抗、肿瘤靶向药。
第三,骨髓移植:预处理致骨髓空虚期、移植物抗宿主病(GVHD)、免疫抑制剂。
第四,防御屏障破坏:肿瘤组织侵犯破坏黏膜组织,放化疗导致黏膜屏障破坏,以及各类穿刺插管术均可导致防御屏障破坏。
血液病患者感染的临床特点:
①病灶隐匿,发热可能是唯一的症状;
②起病急骤,易在2~4天内发生严重的细菌感染,脓毒血症;
③临床表现不典型,不易形成局部化脓病灶;
④败血症、重型肺炎等严重感染发生率高,易发生混合感染。
我国血液病患者院内感染的发生率较高,恶性血液病患者的感染情况尤为严重。
一项回顾性研究调查了我国血液科1999~2006年1659例住院患者发生细菌和真菌感染情况。结果显示,总感染发生率为24.4%,医院感染约为社区感染的10倍(22.1% vs 2.3%)。
本团队于2012~2013年发表的一项国内研究(n=538)显示,总体医院感染为14.1%,恶性血液病患者的院内感染率更高。
二、血液病细菌感染流行和诊治进展
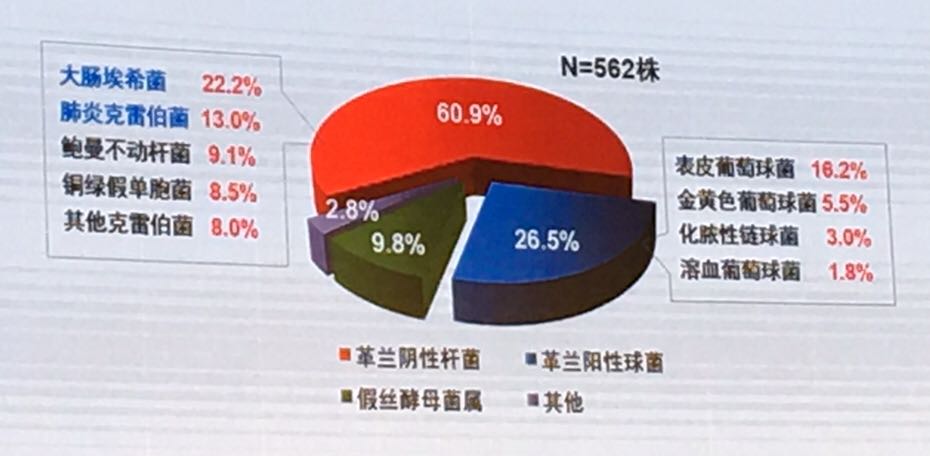
2008~2011年苏州大学附一院血液科感染病原菌检出率结果(n=562)显示,血液科感染病原菌仍以革兰氏阴性杆菌为主(占60.9%),其中大肠埃希菌为第一位致病菌(22.2%),其次是肺炎克雷伯菌(13.0%)。具体数据如下图所示。
2014~2015全国11家血液病中心的多中心前瞻性流行病学研究显示,粒缺伴发热患者感染G-菌占比达70%以上。
全球血液科患者面临碳青霉烯类耐药的严峻挑战。
耐碳青霉烯类肠杆菌科细菌(CRE)已在全球范围内流行。粒缺感染患者检出菌中碳青霉烯类耐药情况严峻:一项纳入全球1995~2016年来自21个国家共计30项研究的荟萃分析显示,中性粒细胞缺少患者感染G-对碳青霉烯类的耐药率最高可达53%(2%~53%,平均9%)。
中国CRE感染形势同样严峻,血液科CRE感染情况不容乐观。2014~2015年江苏省三级医院血液科病房数据显示:CRE共检出123株,占所有肠杆菌科菌株的6.7%。
粒缺伴发热的诊断需要十分重视临床资料采集。首先,详细的病史询问和体格检查是对患者进行感染评估时的基本工作;其次,粒缺伴发热患者的炎症症状和体征往往减弱或缺乏,发热常为严重潜在感染的唯一征象;最后,应重视血培养,至少行两套培养检查(外周+导管或2出外周静脉)。
早期发现并早期治疗是关键。粒缺伴发热患者的抗感染诊治流程如下图所示。

此外,还要积极筛查和识别CRE、CRAB、CRPA等耐药菌感染高危患者。
粒缺患者多重耐药感染的评估和治疗时机如下图所示。

“三剑客”:黏菌素、替加环素、头孢他啶阿维巴坦钠,对碳青霉烯耐药的肠杆菌科细菌具有良好的体外抗菌活性。对于碳青霉烯耐药肺炎克雷伯菌,头孢他啶阿维巴坦钠敏感率为85.1%、替加环素为93.3%、硫酸粘菌素为96.2%。
三、血液病真菌感染流行和诊治进展
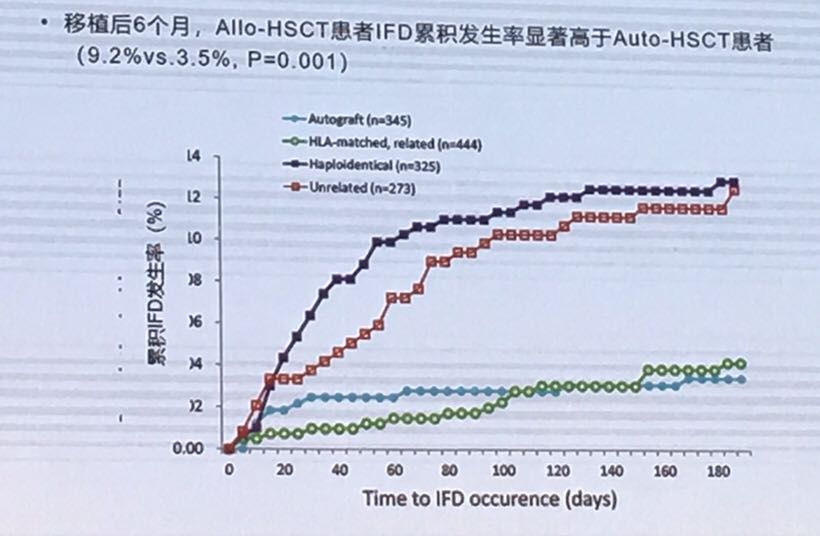
我国的一项在35家血液中心开展的多中心、前瞻性、现状观察研究显示,血液病患者最主要的致病菌为曲霉菌和念珠菌,造血干细胞移植(HSCT)患者曲霉菌感染比例70.6%。其中,侵袭性真菌感染(IFD)发生率为7.7%,其中异基因造血干细胞移植(Allo-HSCT)的IFD发生率显著高于自体造血干细胞移植(Auto-HSCT)。
在血液病真菌感染流行病学变迁方面,酵母菌检出率有所下降,而毛菌霉、隐球菌等罕见菌检出率上升。
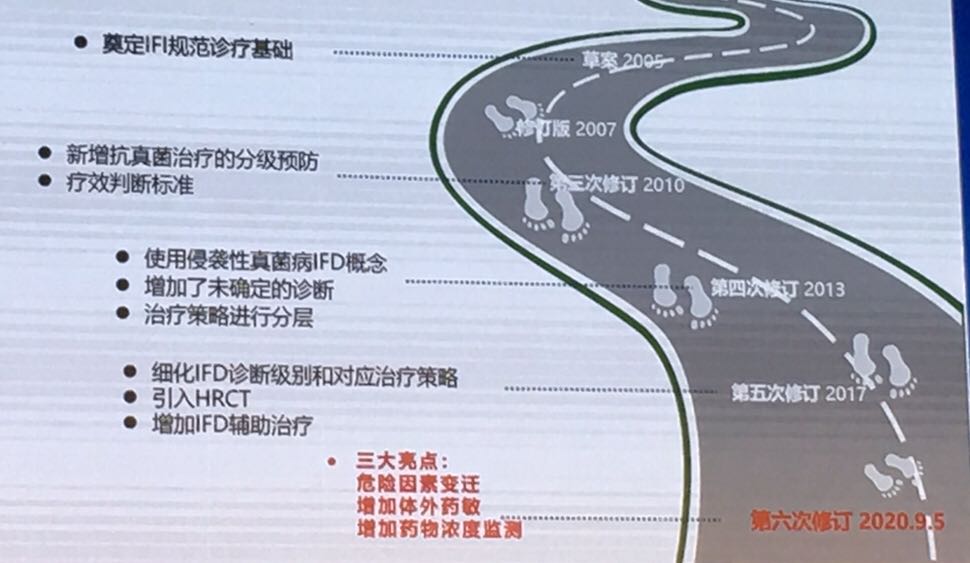
从2005年到2020年,中国《血液病/恶性肿瘤患者侵袭性真菌感染的诊断标准与治疗原则》的发展经历多次变迁,如下图所示。
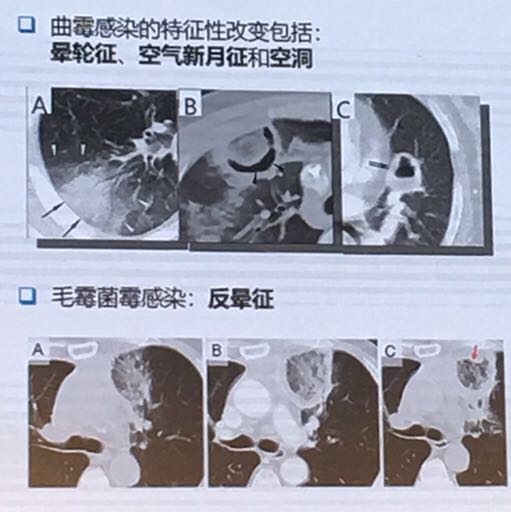
胸部CT仍是血液科最重要的真菌感染诊断工具。曲霉菌感染的特征性改变包括:晕轮征、空气新月征和空洞,是诊断曲霉菌感染的重要标志。毛霉菌感染表现为反晕征。CT非特征性改变以气道侵袭为主,CT特征性改变以血管侵袭为主。
对于感染病,过去是经验性治疗,也就是发热驱动的治疗,现在更多的是诊断驱动的治疗。与细菌一样,真菌耐药的情况也是存在的,但临床对其认知尚浅,有待更多的探讨。
病毒感染是移植相关死亡的一个重要危险因素,主要包括单纯疱疹病毒(HSV)、水痘带状疱疹病毒(VZV)、巨细胞病毒(CMV)、EB病毒(EBV)、腺病毒等。
对于病毒感染,传统的治疗策略包括:降低免疫抑制剂、抗病毒药物、CD20单抗。此外,也有一些新的治疗策略在探索中,如过继抗原特异性细胞毒性T淋巴细胞(CTL),以及抗程序性死亡受体-1(PD-1)/PD-L1免疫治疗。
感染性疾病防治进入精准时代,一些新的技术,如微流控芯片检测技术、NGS二代测序技术、核酸质谱和数字PCR都在发展中。而无菌部位病原体培养仍然是诊断感染相关性疾病的金标准!
2016年一项系统性回顾研究显示,通过粪菌移植(FMT)治疗艰难梭菌感染(CDI)成功率约83%~100%,FMT是治疗复发、难治性CDI的高效手段。苏大附一院血液科采用FMT治疗8例类固醇难治胃肠道急性GVHD初步研究,其中部分患者合并CDI。结果显示,接受FMT治疗后,所有患者的临床症状都得到改善,细菌富集,微生物群落结构重剪;无进展生存率优于未接受FMT的患者。
最后,吴教授强调,多学科会诊对于感染性疾病诊疗非常重要,期待微生物、药学、影像学等多学科共同合作,大数据、技术的更新也能帮助改善感染病诊疗模式。
(中国医学论坛报整理发布,转载须申请授权。注:中国医学论坛报为IDSC官方合作媒体)
查看更多