查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





肝脏是肿瘤好发部位之一,良性肿瘤较少见,恶性肿瘤中转移性肿瘤较多。本文总结了14种常见肝脏良肿瘤的解剖及影像图解,供各位医友参考学习~
肝血管瘤
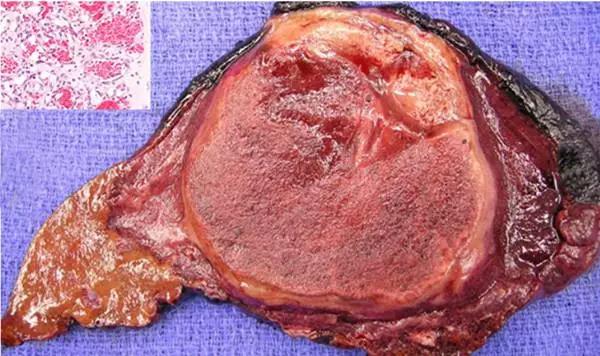
(大图来自罗杰威廉斯医疗中心Ali Ahmad,左上角小图来自Wikimedia Commons/Nephron)
肝血管瘤是最常见的肝脏良性肿瘤,人群发病率在估计0.4%~20%。该病特征是起病隐匿,生长缓慢,对肝脏功能大多无影响。肝血管瘤常见的病理类型主要有海绵状血管瘤(最常见)、硬化性血管瘤和毛细血管瘤等。
肝血管瘤为间叶组织来源,多数单发,男女发病比例约为1:4~6。部分肝血管瘤与一些遗传疾病相关(如Kassabach-Merritt综合征、Osler-Weber-Rendu病)。绝大多数肝血管瘤无症状,通常因其他原因的腹部不适或在体检中偶然发现。血管瘤的诊断通常采用CT或MRI。肝穿活检准确率低且有出血风险,一般不采用。PET/CT对排除代谢活跃的恶性肿瘤有一定价值。
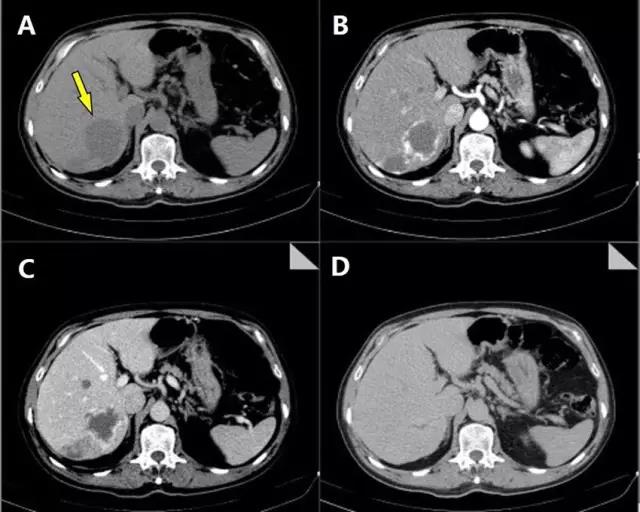
(图片来自Radiopaedia.org/Dr Bruno Di Muzio)
〖上图为肝血管瘤CT表现。图A为平扫期,箭头所示边界清楚的均匀低密度病灶。图B为动脉期,血管瘤边缘过度强化,右后方可见另一个病灶。图C为静脉期,正常肝组织开始强化,病灶边缘强化减弱。图D为延迟期,正常肝组织与血管瘤强化呈等密度填充。〗
对于直径≤5 cm且无症状的肝血管瘤患者,一般无需治疗,随访即可。而是否采取治疗,需考虑肿瘤大小、临床症状、肿瘤生长速度、并发症以及患者的焦虑程度和治疗成本。肝血管瘤的治疗方法包括血管瘤剥除术、肝切除术、肝动脉介入栓塞、射频消融甚至药物治疗等。对于巨大无法切除的肝血管瘤,可以考虑肝移植。
肝局灶性结节性增生
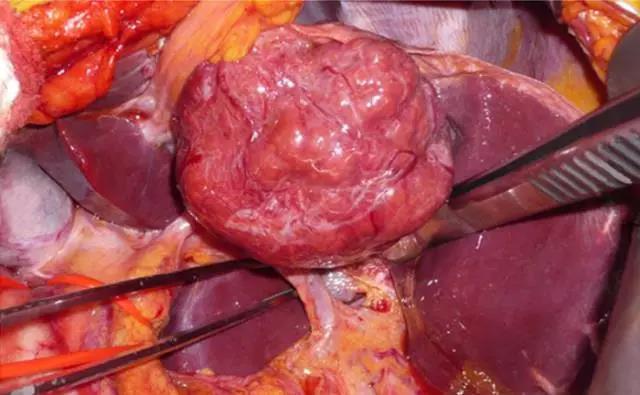
(图片来自罗杰威廉斯医疗中心Ali Ahmad,术中FNH表面呈多结节状)
肝局灶性结节性增生(FNH)位居肝脏原发良性肿瘤发病率第二,女性发病占绝大多数(约90%)。临床上FNH单发多见,大小一般不超过5cm,部分可呈巨大占位。FNH有一定概率多发,也可与血管瘤同时存在。该病通常无症状,可出现右上腹不适等非特异表现。FNH的形成与肝脏血管畸形有关,与其他血管性疾病(遗传性出血性毛细血管扩张症等)有一定潜在的联系。
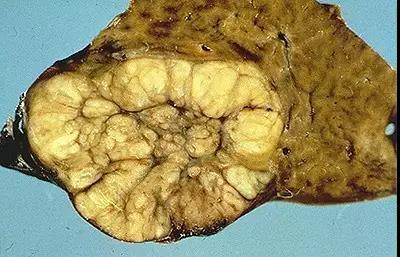
(图片来自upTodate.com/Frank A Mitros,FNH肿瘤切面)
FNH的典型病变病灶呈结节状, 大体切面可见特征性中央星状瘢痕。镜下病变区域中央肝组织呈结节状结构,纤维间隔内有畸形厚壁血管及毛细胆管增生。上图FNH手术切除标本可见肿块切面中央呈星状瘢痕。
FNH的诊断需要与其他肝脏占位鉴别。影像学检查中,MRI对病灶内瘢痕及分隔显示更清晰,因此诊断敏感性比超声和CT都要高。而对于病灶不典型的情况,在MRI的基础上加用超声造影(CEUS),可以获得更准确的诊断。
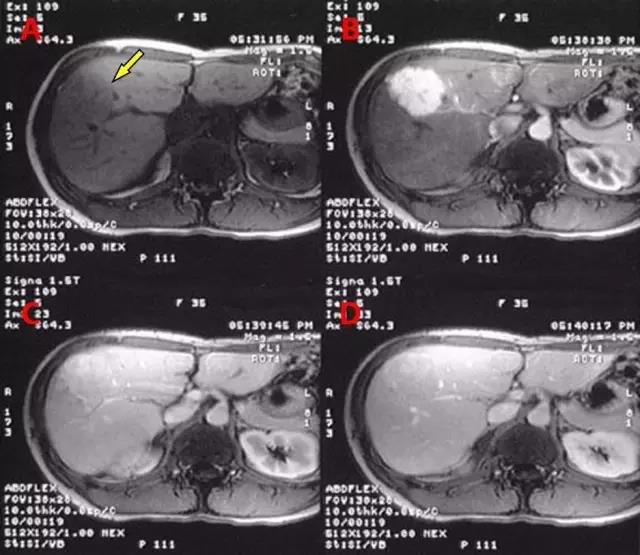
(图片来自medscape.com)
上图为肝脏FNH的MRI扫描T1加权像。图A为平扫期,箭头所指处隐约可见低信号占位。图B为动脉期,可见瘤体呈类圆形高信号,强化明显。图C为静脉期,可见瘤体信号强度稍下降,与强化后的正常肝组织对比不明显。图D为延迟期,FNH与周围肝组织信号强度几乎相等。
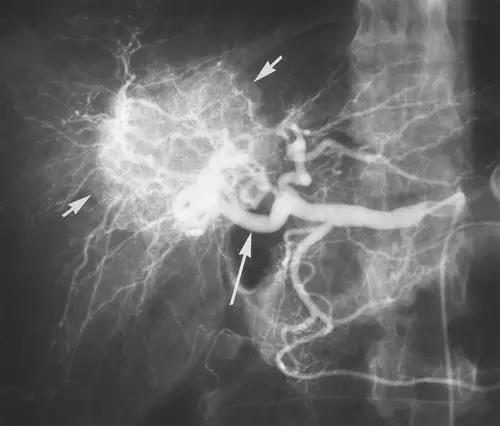
(图片来自American Journal of Roentgenology/Stephanie K. Carlson)
上图为FNH选择性肝动脉造影,短箭头所指可见瘤体异常丰富的血管网。根据长箭头所指,该FNH由右肝动脉供血,瘤体血管网自外周向中心呈辐轮状结构。
FNH多无肝炎和肝硬化背景,也没有证据表明存在恶变倾向,因此绝大多数无症状患者确诊后无需手术治疗。当确诊困难怀疑为恶性变,或者占位巨大症状明显,可考虑手术切除。
肝脏腺瘤
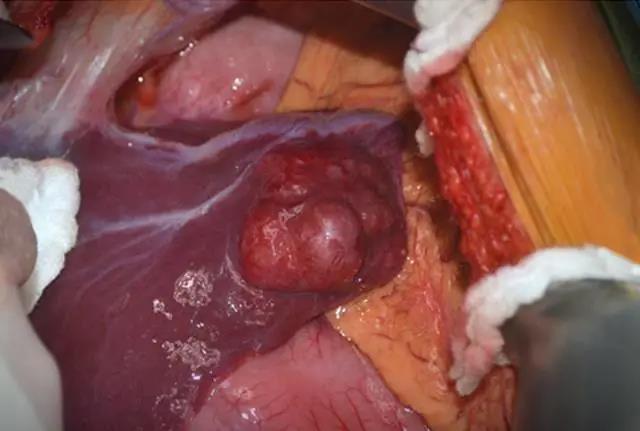
(图片来自罗杰威廉斯医疗中心Ali Ahmad,术中肝左叶腺瘤)
肝腺瘤是的临床少见的上皮源性良性肝脏肿瘤,年轻(20~44岁)女性高发,其发生与长期口服避孕药及雄激素类固醇治疗关系密切。肝腺瘤多位于肝右叶,70%~80%为单发,大小不等,部分肿瘤较大的患者可有上腹部痛或肝区疼痛等症状。该病除了可能恶变为肝细胞癌外,较大的肿瘤发生出血、瘤体破裂和腹腔积血等并发症风险增加。有报道beta-catenin基因突变的肝腺瘤恶变风险高。
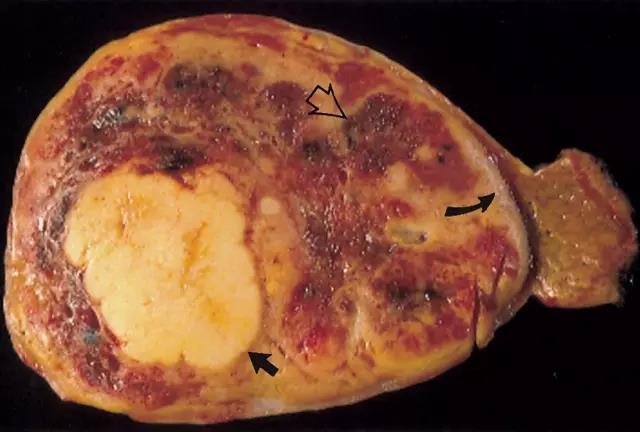
(图片来自RNSA/Luigi Grazioli)
上图为肝腺瘤手术标本切面观,瘤体边界清晰,空心箭头所指暗红色区域为瘤内出血,弯箭头处可见部分包膜,实心箭头所指黄褐色团块组织学检查可见胞质内多量脂质堆积。
肝腺瘤的诊断需要综合服药史、临床表现和影像学检查结果,一般不采用肝穿刺活检,因为该病有自发出血倾向,而且穿刺组织量不一定能满足病理确诊需要。肝腺瘤影像学诊断需要与肝血管瘤、FNH等疾病鉴别,主要依赖特征性的瘤内出血、坏死,脂肪堆积等表现。常用的检查手段有超声(超声造影),CT或MRI增强扫描等。
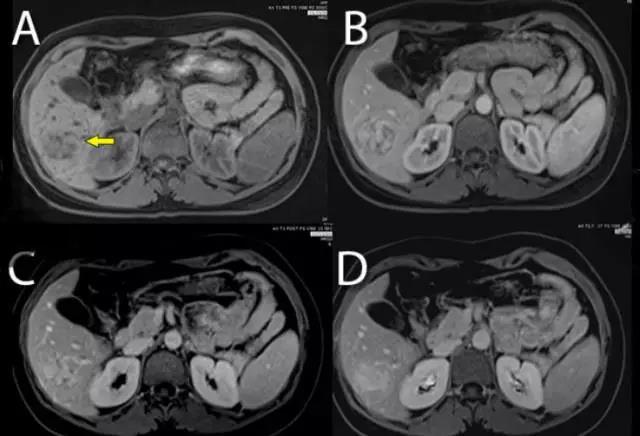
(图片来自罗杰威廉斯医疗中心Ali Ahmad)
上图为肝腺瘤MRI的T1加权像。图A为平扫期,箭头所指处可见边界清晰的非特异性低密度团块。图B和C为动脉期,可见瘤体呈向心性强化。图C为延迟期,肿瘤强化信号减低至与周围肝组织近似。
如果肝腺瘤诊断确立,则患者要停止使用口服避孕药或类固醇药物。对于有症状较重或瘤体大于5 cm,应选择手术治疗。对于小于5cm的肿瘤,若无症状或症状较轻,在停用口服避孕药的情况下,每半年进行影像学复查。
单纯性肝囊肿
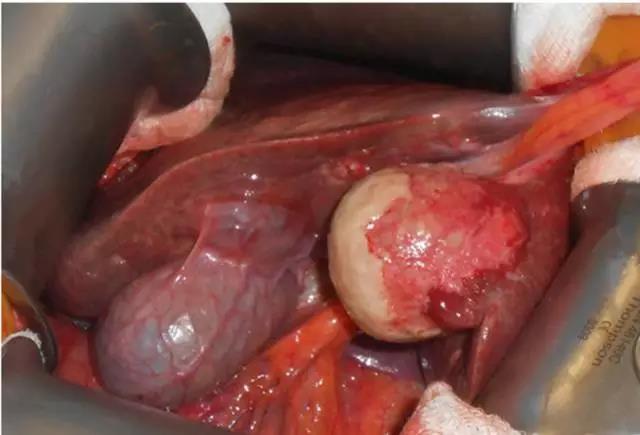
(图片来自罗杰威廉斯医疗中心Ali Ahmad,术中肝囊肿,囊内出血)
单纯性肝囊肿是肝内发生的囊性病变。囊肿由上皮细胞排列组成闭合腔隙,一般不与肝内胆管交通。单纯性肝囊肿是起源于肝内迷走胆管的一种滞留性囊肿,属于先天性发育异常,可为单发或多发,很少引起临床症状,仅在体检时被偶然发现。当囊肿靠近重要脏器或体积过大时,可出现压迫症状,部分也可有囊内感染、出血等并发症出现。
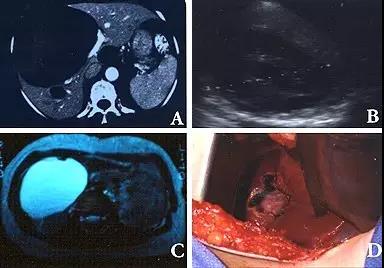
(图片来自upTodate.com/Regev,A/J Am Coll Surg)
上图为典型的巨大肝囊肿。图A为CT增强,可见肝左叶界限清晰的巨大低信号区域。图B为超声图像,可见囊腔呈巨大椭圆形液性暗区,内部回声一致,囊后壁回声增强。图C为MRI的T2加权像,整个囊肿边缘光滑,与周围组织分界清楚,呈高信号。图D为术中情况,可见囊壁开窗吸去囊液后,肝脏表面略微塌陷。
单纯性肝囊肿的诊断首选超声,CT和MRI对鉴别其他肝脏占位有一定帮助。该病无需活检确诊。
大多数单纯性肝囊肿无需治疗,但对于直径大于4 cm的囊肿,应该定期超声监测大小有无变化。若出现囊肿相关症状或囊肿增大,则要警惕黏液性囊腺瘤或恶性腺瘤的可能。手术治疗肝囊肿应尽量完整切除囊肿,仔细检查是否存在胆管交通。超声引导下穿刺引流可缓解压迫,但容易复发。
肝脏肿瘤包括原发或继发于肝脏的良恶性病变,最常见的组织类型为肝细胞癌,多数无症状肝脏肿瘤由影像学检查发现。今天先为大家图文讲解3种临床常见的肝脏恶性肿瘤。
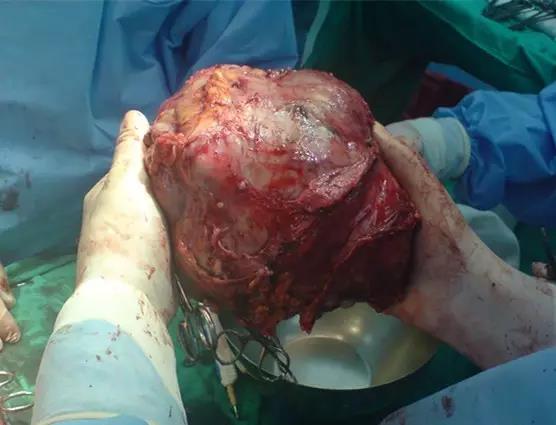
(图为术中切除的巨块型肝癌,来自Wikimedia Commons/Haitham Alfalah)
常见的肝脏恶性肿瘤
◇肝细胞癌(肝癌,最常见的原发性肝恶性肿瘤)
◇胆管癌
◇肝转移癌
◇肝母细胞瘤
◇肝血管肉瘤
常见的肝脏恶性肿瘤
◇肝血管瘤(最常见的肝良性肿瘤)
◇肝腺瘤
◇肝局灶性结节性增生
肝细胞癌
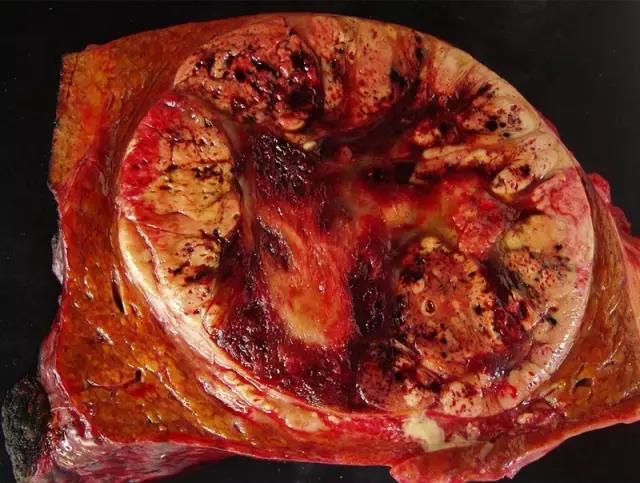
(图为巨块型肝癌切面,来自达特茅斯医学院病理科Arief Suriawinata)
肝癌是最常见的原发性肝脏恶性肿瘤,在肝硬化等慢性肝脏疾病患者中高发。主要致病因素有病毒性肝炎(主要是乙肝、丙肝)、黄曲霉毒素等,其他危险因素还包括饮食污染、吸烟、酗酒等。
早期肝癌患者无明显临床症状与体征。一旦出现典型症状,往往已进入中、晚期。此时,病情发展迅速,约3-6个月,主要临床表现为:(1)肝区疼痛,右上腹疼痛最常见。(2)食欲减退,腹胀,消化不良,恶心、呕吐和腹泻等非特异性症状。(3)消瘦、乏力、发热、黄疸、牙龈或鼻出血。(4)伴癌综合征。
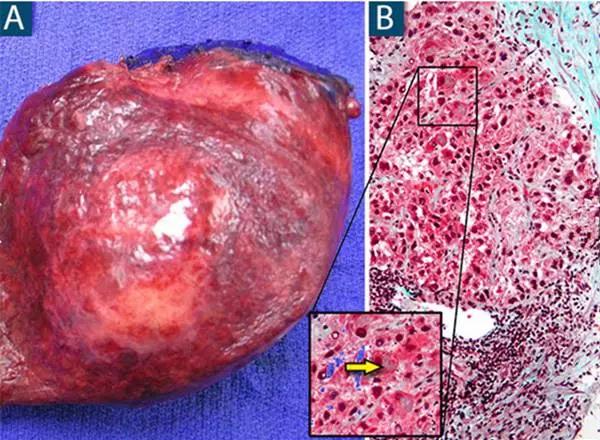
(图A来自罗杰威廉斯医疗中心Ali Ahmad,图B来自Wikimedia Commons/Nephron)
上图A为肝癌术后标本。上图B为肝癌病理切片镜下观,整体可见肝细胞的排列杂乱,正常结构消失,核异型性明显。右上角的青色区域为肝纤维化,箭头所指为Mallory小体
肝癌的预后较差,与预后相关因素主要有肝功能、肿瘤大小、肿瘤结节数目、包膜浸润、肝硬化程度、血管侵犯、手术切缘等。肝细胞癌中的一个特殊类型——纤维板层型肝癌的预后较好。
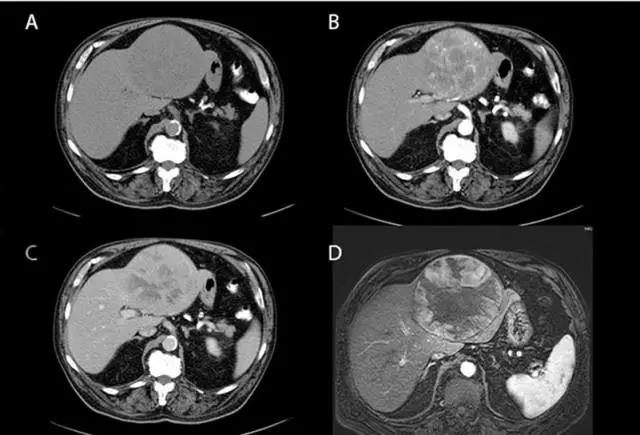
(图片来自罗杰威廉斯医疗中心Ali Ahmad)
上图A为肝脏CT平扫期,可见左肝类圆形巨大肿物。图B为肝脏CT动脉期,可见肿瘤血供丰富,强化强化。图C为肝脏CT静脉期,肿瘤造影剂排出速度较快,密度稍低。图D为肝脏MRI增强扫描,可见肿瘤外包膜,内部缺血坏死和门静脉分支受侵
◆肝癌影像学检查主要包括超声、CT、MRI、肝血管造影和PET-CT等。
◆血生化检查主要有转氨酶(AST/ALT)、碱性磷酸酶(AKP)、乳酸脱氢酶(LDH)、胆红素、白蛋白,以及乙肝病毒5项定量等。
◆甲胎蛋白(APF)是最重要的肝癌特异肿瘤标志物,但要注意排除妊娠、生殖腺胚胎癌和活动性肝病。
所有的实体瘤中只有肝癌可采用临床诊断标准,因此确诊肝癌可无肝穿刺病理活检结果。
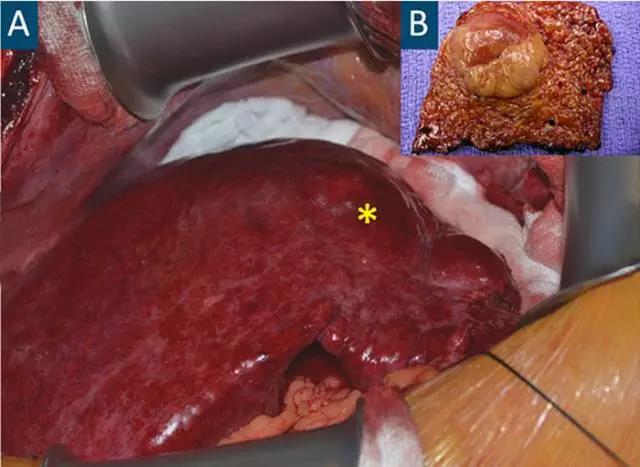
(图片来自罗杰威廉斯医疗中心AliAhmad)
图A中的星标代表肝硬化结节,图B是肝癌切除术后标本,注意肿瘤外层包膜较为完整
能延长肝癌患者生存期的治疗手段主要有肝切除、肝移植、肝动脉内栓塞化疗、各种局部治疗和放疗等。具体治疗方式应根据肿瘤分期、肝功能、全身情况等酌情选择。手术切除仍是患者取得长期生存的重要手段,一般小肝癌(我国标准为单个癌结节最大直径≤3cm;多个癌结节数目不超过2个,其最大直径总和≤3cm)的治疗效果较好。
肝功能是肝癌治疗的基础参考指标,合并肝硬化、肝功能差的肝癌患者预后不佳。
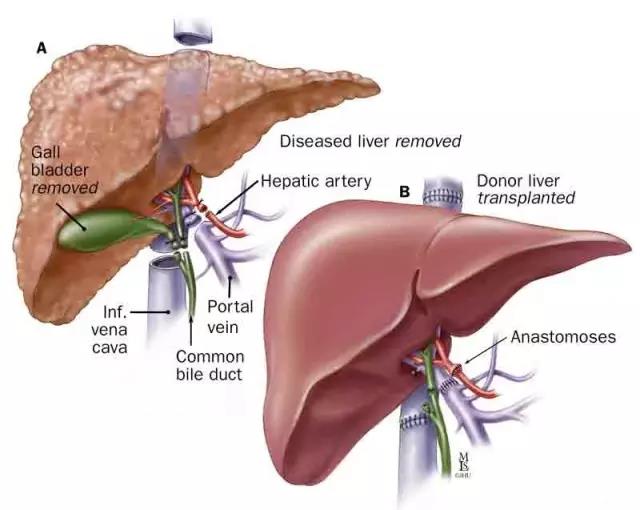
(图片来自hopkinsmedicine.org)
上图为肝移植前后对比
肝移植可作为肝癌治疗的一种选择,但适应证标准较为严格。目前国际上多采用米兰标准,我国2008年提出的杭州标准在国际上率先引入肿瘤生物学特性和病理学特征,这是对以往局限于肿瘤形态学标准的巨大突破。杭州标准大大扩充了米兰标准纳入肝癌患者的范围,而且肝移植受者术后生存率满意。
胆管癌
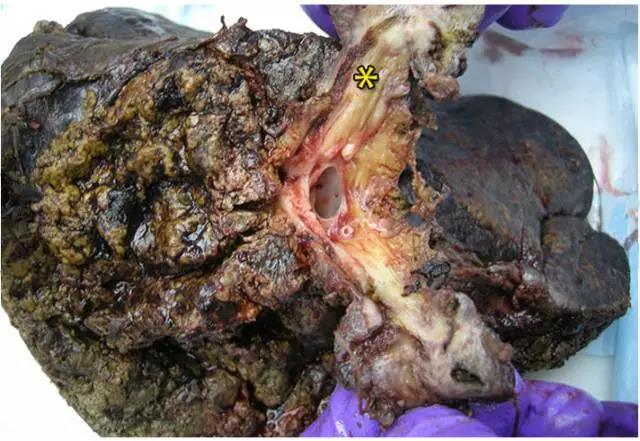
(图片来自罗杰威廉斯医疗中心Ali Ahmad)
「上图星标处为切除的胆管癌标本,可见肿瘤已经侵犯至肝内胆道,因此行肝切除术」
胆管癌最常见的组织学类型为腺癌,起源于胆管上皮细胞,其他病理类型还包括腺鳞癌、鳞癌、黏液腺癌等。胆管癌危险因素主要有胆管结石、胆管腺瘤、胆管乳头瘤状病、原发性硬化性胆管炎、病毒性肝炎和肝硬化等。
胆管癌生物学恶性程度高,常在发现时已出现转移。根据肿瘤在肝内外胆道系统的不同位置可分为:
◆肝门部胆管癌(约50%)
◆肝内胆管癌(<10%)
◆远端胆管癌(约40%)
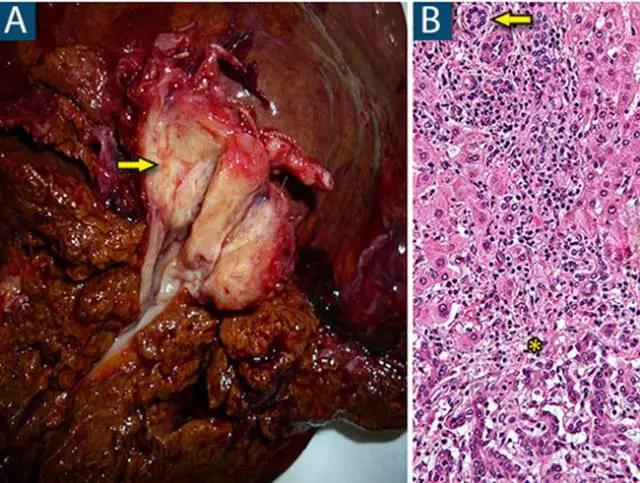
(图A和B分别来自WikimediaCommons/Fidel22、Nephron)
上图A为肝内胆管癌。上图B为胆管癌术后病例切片镜下观,图片下半部分星标周围可见明显的非典型腺样细胞排列杂乱,纤维结缔组织增生。箭头所指处为正常腺管结构
根治性切除是唯一有希望治愈胆管癌的治疗方式。只要有根治性切除指征,病人全身情况能够耐受,无远处转移,均应积极行手术治疗,争取获得根治性切除。对有胆道梗阻而肿瘤不能切除的患者,可根据患者预期寿命选择置入胆道支架引流,或经皮胆道引流,或ERCP下鼻导管引流。
无法切除或有转移的胆管癌可以考虑新辅助化疗,可能使肿瘤降期,获得手术切除的机会。外放射治疗的效果不佳,可以考虑采用外放射控制病灶出血和局限性转移灶。现在认为胆管癌肝移植术前配合放化疗,可以显著提高移植术后患者长期存活率。
肝转移癌
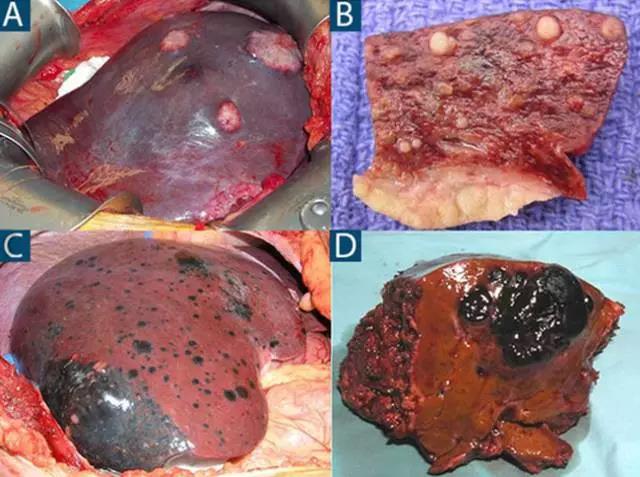
(图片来自罗杰威廉斯医疗中心Ali Ahmad)
「上图A和图C是肝转移癌术中照片,原发肿瘤分别为直肠胃肠间质瘤(GIST)和葡萄膜黑色素瘤。上图B是肝癌肝内转移卫星灶切面,图D是切除的黑色素瘤肝转移标本」
肝脏特殊的双血供系统使其成为重要的肿瘤转移靶器官之一,其中结直肠癌肝转移最为常见,约占所有肝转移性瘤的60-70%。除了多为胃肠外道肿瘤外,其他还有黑色素瘤、泌尿系统肿瘤、生殖系统肿瘤、乳腺癌、肺癌等。
从TNM分期的角度,肝脏转移意味着原发肿瘤直接进入晚期(IV期)。如何处理原发灶和肝转移灶,不同的原发肿瘤类型的治疗目标不同,应尽量给予患者最合理的检查和最恰当的综合治疗方案。以结直肠癌为例,手术根治性切除转移灶和原发灶是最理想选择,但切除顺序和辅助治疗要结合实际情况。其他包括微波消融、射频消融、冷冻治疗、肝动脉栓塞化疗等局部治疗也有相应的适用情况。
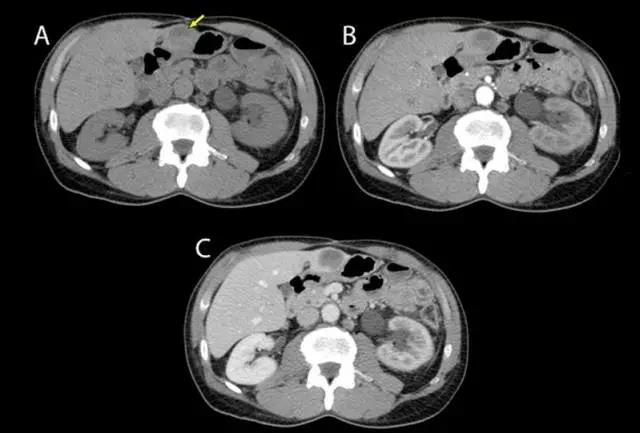
(图片来自罗杰威廉斯医疗中心AliAhmad)
上图A为肝脏CT平扫期,箭头标示为肝转移瘤,与周围肝实质相比密度较低。上图B为动脉期,转移肿瘤血供较少,密度较低。上图C为静脉期,正常肝实质呈强化表现,与肝转移瘤低密度对比明显
对于原发灶肿瘤已知的情况,CT、MRI及增强扫描诊断肝转移的特异性和敏感性较高,MRI对良恶性的辨别能力稍优于CT。术中超声对转移瘤的诊断敏感性很强,适合定位肿瘤。
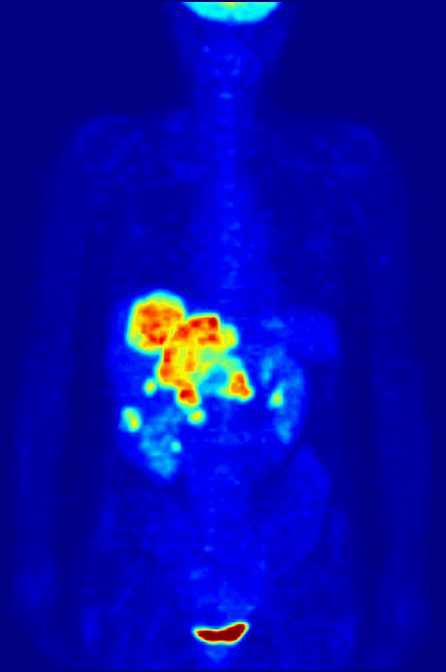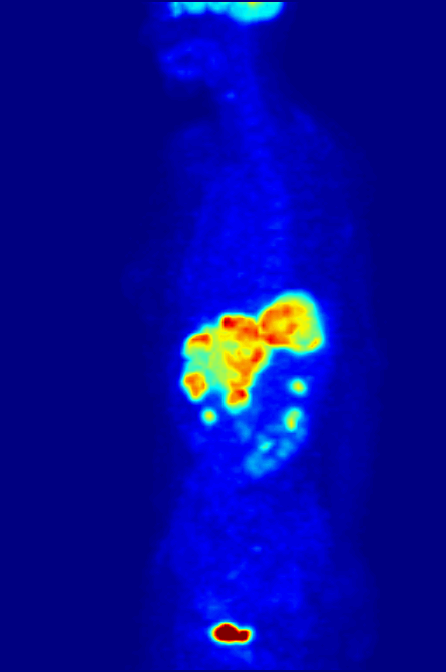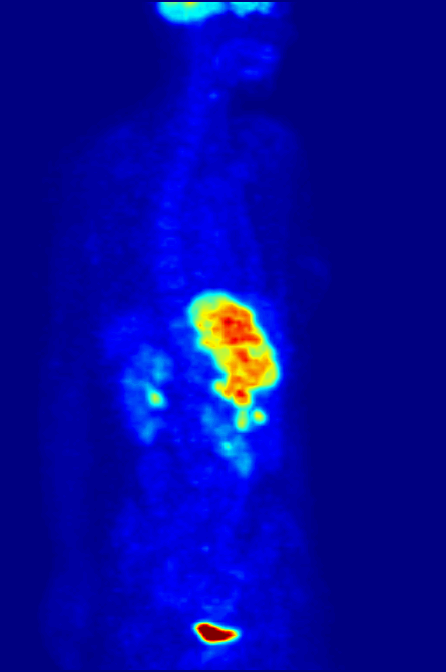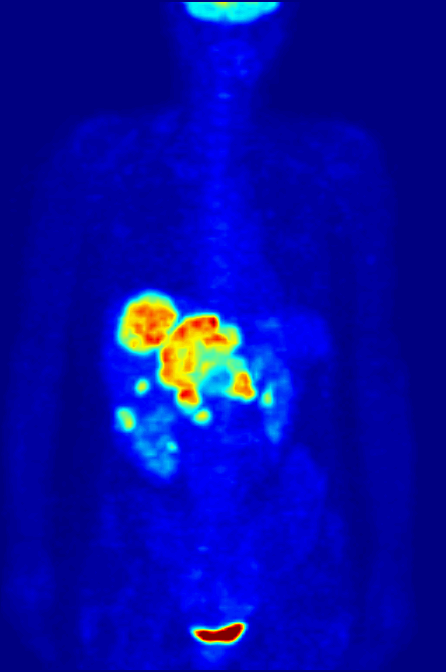
图片来自Wikimedia Commons/Jens Maus
上图为全身正电子发射断层显像(PET)的最大密度投影。结直肠癌患者接受静脉注射18F-FDG,1小时后18F-FDG在全身器官完成正常水平蓄积,开始PET检查。可见右上腹肝脏代谢明显异常增高,为结直肠癌肝转移
来源:影领学苑

查看更多