查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





造血干细胞移植(HSCT)被认为是有效控制血液系统恶性疾病的重要手段,也是实现临床治愈的潜在措施。我国HSCT患者数量与日俱增,且以异基因HSCT(allo-HSCT)为主,无论在移植过程中,还是移植后免疫重建,侵袭性真菌感染(IFD)是常见的并发症,一旦发生IFD,患者死亡率可达20%以上,严重影响患者的生命安全及预后,而及时、有效、规范的预防性抗真菌治疗可以有效降低IFD发生率。
但是,对于HSCT患者来说,多个因素增加了真菌治疗的复杂性,真菌感染预防用药的时机、疗程、药物选择等尚无统一标准。面对这些现实问题,临床医生应如何把握?来自空军军医大学西京医院血液科张娜教授分享了她的看法。
流行病学
2015年,中国血液病抗真菌治疗评估(CAESAR)进行的大样本、多中心前瞻性观察研究结果显示,HSCT确诊、临床诊断和拟诊IFD的发生率分别为1.1%、6.6%和19.0%,并且allo-HSCT患者的确诊/拟诊IFD累积发生率高于auto-HSCT患者。此外,患者接受HSCT后的第一个月内,IFD发生率迅速增高,此阶段时间为IFD高发期。
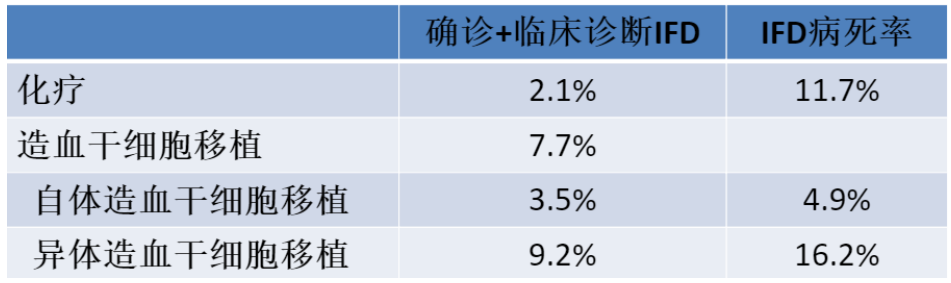
表:HSCT患者IFD发病率、病死率(CAESAR大样本前瞻性研究结果)
在HSCT的不同阶段,IFD的病原体不同,念珠菌和曲霉菌是IFD最常见的两种致病菌。血液系统恶性肿瘤患者IFD的病原菌多以念珠菌为主,而HSCT相关IFD的病原菌则以曲霉菌属更为多见,其次为假丝酵母菌。CAESAR研究报道,在51例HSCT后确诊/临床诊断的IFD患者中,曲霉菌感染占70.6%,念珠菌感染占27.5%,未确定种类的毛霉菌占2.0%。在曲霉菌中,烟曲霉最常见,占56%;在假丝酵母菌中,白色假丝酵母菌比例降低,而非白色假丝酵母菌、耐棘球菌素类假丝酵母菌比例升高。
近年来,使用氟康唑预防性抗真菌治疗有效降低allo-HSCT相关白色念珠菌感染所致的IFD发生率,但该药可导致光滑念珠菌和克柔念珠菌等耐药,同时曲霉菌感染率也有升高趋势。研究结果显示,结合菌、镰刀菌等罕见病原体所引起的IFD发生率有所增加。
预防策略
IFD临床症状及影像学都没有特异性,其病原体检测以及药敏试验也不如细菌的快速稳定,诊断难度大,而且HSCT患者发生IFD,临床可选择的抗真菌药物非常有限,治疗效果不佳,因此,做好IFD预防尤为重要。
目前,大部分HSCT患者真菌感染的预防从预处理开始。
真菌感染的预防分为初级预防和再次预防。初级预防是指针对具有IFD高危因素的患者,出现临床感染症状之前预先应用抗真菌药物预防IFD发生。再次预防是指对既往确诊或临床诊断IFD病史的患者,再次接受化疗或HSCT治疗时,给予既往IFD治疗有效的抗真菌药物,以预防IFD再次发生。
抗真菌药物主要包括三唑类(氟康唑、伊曲康唑、伏立康唑、泊沙康唑)、棘白菌素类(卡泊芬净、米卡芬净)及多烯类(两性霉素及其脂质体)。根据中国血液病/恶性肿瘤患者侵袭性真菌病的诊断标准与治疗原则(第五次修订版),allo-HSCT患者,初级预防推荐:泊沙康唑、伊曲康唑、氟康唑、伏立康唑、米卡芬净及卡泊芬净。再次预防推荐:首选对既往真菌治疗有效的抗真菌药,常用伏立康唑、卡泊芬净、两性霉素脂质体或者泊沙康唑。
氟康唑是应用最早、最广泛的预防性抗真菌药物。研究表明,在移植后粒细胞缺乏期预防性使用氟康唑能够显著减低IFD病死率,但由于氟康唑不能覆盖曲霉菌及非白念菌,因此,降低了预防性抗真菌治疗的总体效果。泊沙康唑能够有效降低曲霉菌属感染,欧洲白血病感染会议指南及美国感染病学会指南均建议应用泊沙康唑预防HSCT患者曲霉菌感染。但是三唑类药物易与环孢素、他克莫司等药物发生相互作用;肝肾功能不全时,往往需要调整药物剂量,谨慎使用;还可以干扰GM试验结果,从而影响突破性IFD的早期诊断。
棘白菌素类药物的安全性高、耐受性好,并且药物相互作用少,可替代唑类和其他药物用于HSCT患者IFD的预防治疗,但不适用于HSCT后合并GVHD者。其中,米卡芬净具有药物安全性高、抗菌谱广等优势,被推荐用于allo-HSCT患者的初级预防,疗效优于氟康唑,但突破性感染的发生率较伏立康唑和泊沙康唑高。
在预处理阶段,尤其是在allo-HSCT患者中,不但合并用药多样,而且高强度化疗引起的粒细胞缺乏和黏膜屏障损伤进一步增加感染风险,因此,对预防性抗真菌的药物选择,不仅要考虑有效性,还要兼顾药物之间的相关作用,关注安全性。此外,在机体免疫损伤之初,以念珠菌高发,伴随免疫损伤持续,深部曲霉感染明显增加。因此,预处理阶段应考虑选择覆盖常见念珠菌及曲霉、药物安全、对器官损伤小、潜在药物相互作用少、敏感性高的药物。
干细胞回输后,HSCT患者感染的主要病原体在不同阶段有所不同。在植入前期(0-30天),细菌、病毒和真菌感染均可发生;植入后期(>30天)则以CMV、真菌感染等机会性感染多见;在100天后病毒和细菌感染发生率急剧下降,免疫损伤6个月后,新型隐球菌、慢性曲霉等感染风险较大;在1年内真菌感染发生率较高。
CAESAR研究表明,中国HSCT患者真菌感染的预防疗程大约至移植后24天,国内外指南或专家共识推荐HSCT真菌感染的预防需至少持续至移植后75天或GVHD消失,真菌防治贯穿HSCT始终。因此,需要根据患者的治疗阶段、流行病学特征、药物抗菌谱、潜在药物相互作用等选择高效安全的药物。
HSCT移植后感染风险较高,约80%患者在移植后2年内发生中至重度感染,感染是仅次于疾病复发导致HSCT患者死亡的主要原因。此外,HSCT患者免疫系统重建的特点是固有免疫重建相对迅速,特异性免疫重建较为缓慢,而特异性免疫重建延迟与IFD高风险密切相关,因此,在免疫重建过程中仍需关注真菌防治。
小结
造血干细胞移植患者接受预防性抗真菌治疗能显著降低IFD发生和系统性抗真菌药物使用。而HSCT是一个复杂而细致的治疗,无论在治疗中,还是移植后,患者具有发生IFD的高危因素,并且在不同阶段导致IFD的病原体并不相同,此外,HSCT患者往往需要合并使用多种药物。因此,在不同时期需要结合患者实际情况,选择能够覆盖病原体、安全、高效、性价比高的药物。
本文转发自SIFIC感染视界
查看更多