查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:东部战区总医院 国家肾脏疾病临床医学研究中心 徐峰 曾彩虹

青年男性患者,移植术后7年,应用吗替麦考酚酯、他克莫司、泼尼松等免疫抑制治疗,临床表现为大量蛋白尿伴少量镜下血尿,肾活检组织学为局灶节段性肾小球硬化,免疫荧光IgA肾小球沉积,同时小动脉壁中膜和外膜见滴状透明变性。结合临床,考虑移植肾IgA肾病合并钙调磷酸酶抑制剂肾毒性。

肾移植 IgA肾病 局灶节段性肾小球硬化 钙调磷酸酶抑制剂肾毒性 肾活检

病史 男性,34岁,因“肾移植术后7年,蛋白尿复发1年”于2022-06-08入院。患者于2015-01-31因慢性肾功能不全[慢性肾脏病(CKD)5期]在国家肾脏疾病临床医学研究中心行右侧同种异体肾移植术[心脏死亡供者(DCD)供肾,2个位点匹配],手术顺利,术后应用吗替麦考酚酯(MMF)、他克莫司(FK506)、泼尼松免疫抑制治疗,术后3月血清肌酐(SCr)逐步降至正常。术后于我科门诊随访, SCr波动于76.0~90.2 μmol/L,尿检正常,FK506血药浓度波动于6~9 ng/mL。2015-09-28查尿蛋白1+,SCr 82.2 μmol/L,后随访尿蛋白逐步增加至3+。2015年11月我科住院,查尿蛋白定量4.63 g/24h,血白蛋白27.1 g/L,SCr 91.9 μmol/L,行移植肾活检提示移植肾系膜增生性病变,予利妥昔单抗(800 mg)治疗,并将FK506切换为环孢素A(CsA)。2016年3月尿蛋白转阴,此后尿蛋白持续阴性。2021年6月查尿蛋白2+,2022年5月复查尿蛋白3+,SCr波动于61.9~97.2 μmol/L。为进一步诊治收治入院。
既往史 既往高血压病史11余年。2013-05-12因皮肤瘙痒、口中异味检查发现SCr 993 μmol/L,Hb 73g/L,尿检不详,诊断为“慢性肾功能不全”,并开始腹膜透析治疗。2013年12月因腹膜透析不充分,加血液透析1次/周。2014年6月行肾移植术前检查,未见明显手术禁忌。
家族史无特殊。
体格检查 体温 36.9℃,脉搏101 次/min,呼吸16 次/min,血压170/99 mmHg,BMI 32.33kg/m2。轻度贫血貌,全身浅表淋巴结无肿大。双肺呼吸音清晰,未闻及干湿性啰音和胸膜摩擦音。心律齐,各瓣膜区未闻及心脏杂音。腹部平软,无压痛及反跳痛,肝脾肋下未触及,右下腹见一长约12cm的手术瘢痕,可及移植肾,大小约10 cm×5 cm,质中,无压痛,边界清,未闻及血管杂音,移动性浊音阴性。双侧眼睑及双下肢无水肿。
血常规 Hb 107 g/L,WBC 4.52×109/L,中性粒细胞比例48.7%,淋巴细胞比例 41.4%,PLT 245×109/L。网织红细胞百分数0.73%。外周血涂片:未见明显异常。
尿液 尿蛋白 12.5 g/d,尿沉渣红细胞22.3/μL(非均一性红细胞),尿白细胞1.8/μL,尿上皮细胞12.5/μL,尿管型1.48/μL;尿肌酐 42.35,尿NAG 40.2 U/L,RB蛋白7.63 mg/L。
血生化 血清白蛋白29 g/L,球蛋白20.3 g/L,尿素氮4.1 mmol/L,SCr 78.7μmol/L,尿酸363μmol/L,谷丙转氨酶12 U/L,谷草转氨酶17 U/L,三酰甘油6.01 mmol/L,总胆固醇7.84 mmol/L,钠142.7 mmol/L,钾2.78 mmol/L,氯105.8 mmol/L,钙2.06 mmol/L,磷1.02 mmol/L,血糖6.07 mmol/L,Hb1Ac 6.6%。
免疫学检验 补体C3 0.98 g/L,C4 0.22 g/L。抗脐静脉内皮细胞抗体(AECA)阴性。抗磷脂酶A2受体抗体<2RU/mL。血游离轻链:κ链16.6 mg/L,λ链13.6 mg/L,κ/λ 1.22。外周血淋巴细胞亚群:CD3 1269 个/μL,CD4 724个/μL,CD8 511个/μL,CD20 159个/μL。
其他 全血CsA浓度 124.2 ng/mL。传染病四项:阴性。
辅助检查 心电图:窦性心动过速。胸部CT:主动脉及冠状动脉壁钙化;右侧第4、5肋及左侧第三肋骨骨质扭曲;双肾萎缩,左肾小结石,请结合临床;肝左叶钙化灶;肠系膜区渗出及小淋巴结。
光镜 皮质肾组织1条。25个肾小球体积不大,系膜区轻度增宽,毛细血管袢开放好,囊壁节段增厚。PASM-Masson:阴性。肾小管间质病变轻度,小灶性小管萎缩、基膜增厚(图1B),偶见小管上皮细胞扁平,管腔内见蛋白管型,间质小灶性单个核细胞浸润。小动脉节段透明变性,部分位于外膜(图1A)。
免疫荧光 IgG、IgA、IgM、C3、C1q均阴性。C4d 约10%管间毛细血管阳性。
免疫组化 SV40染色阴性。
电镜 电镜下观察1个肾小球。肾小球系膜区轻度增宽,系膜区未见电子致密物沉积。肾小球毛细血管袢开放好,偶见内皮细胞胞浆连拱。肾小球基膜厚约320~550 nm,偶见基膜与基膜紧贴,内皮下和上皮侧未见电子致密物沉积。肾小球足细胞足突融合约20%~30%(图1C),偶见足突剥离。个别管周毛细血管见分层(2~3层)。
小结 移植肾肾小球轻度系膜增生性病变。banff评分:C4d1,ct1,t-IFTA1。
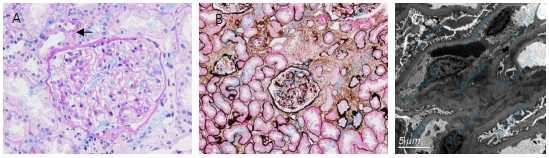
图1 A:肾小球系膜区轻度增宽,小动脉外膜透明变性(↑)(PAS,×400);B:小灶性肾小管萎缩和间质纤维化(PASM-Masson,×200);C:肾小球系膜区未见电子致密物沉积,足细胞足突节段融合(EM)
光镜 皮质肾组织2条,28个肾小球,3个球性废弃,11个节段硬化(图2A),硬化处见泡沫细胞分布和假小管形成。余肾小球系膜区轻-中度增宽,系膜细胞和基质增多,毛细血管袢开放好,袢内单个核细胞3~8个,囊壁节段增厚分层。PASM-Masson:肾小球系膜区较多嗜复红物沉积(图2B)。肾小管间质轻度急性病变,多处小灶性肾小管上皮细胞刷状缘脱落,伴轻度慢性病变,多处小灶性肾小管萎缩、基膜增厚,间质较多单个核细胞、浆细胞浸润,亦见少量中性粒细胞分布,皮质间质多处小灶性纤维化,部分呈条索状(图2C)。小动脉节段透明变性,部分呈滴状突向中膜和外膜,小叶间动脉弹力层增厚分层。
免疫荧光 IgA+++,颗粒状沉积于系膜区,呈弥漫分布(图2D)。IgM trace,颗粒状沉积于系膜区,呈弥漫分布。C3+,颗粒沉积于系膜区,呈弥漫分布。IgG、C1q阴性。肾小管基膜及间质血管均未见免疫球蛋白、补体沉积。C4d管周毛细血管10%阳性。
免疫组化 CD3、CD4、CD8、CD20、IL-2R、CD68PG-M1、CD138皮质区间质散在分布;SV40染色阴性
电镜 电镜下观察1个肾小球,肾小球系膜区增宽,系膜细胞和基质增多,系膜区见高电子密度的致密物沉积(图2E)。肾小球毛细血管袢开放好,基膜厚320~500nm,见基膜和基膜紧贴,节段基膜内皮下区域增宽、疏松,基膜内皮下偶见中等电子密度的致密物分布(图2F),上皮侧未见电子致密物沉积。肾小球足细胞足突节段融合,约20%~30%,胞浆少量微绒毛化。个别管周毛细血管分层。
小结:移植肾:(1)局灶节段性肾小球硬化(FSGS);(2)IgA肾病;(3)慢性钙调磷酸酶抑制剂(CNI)肾毒性。banff评分:i1,C4d1,ci1,ct1,cv1,ti1,i-IFTA1,t-IFTA1。
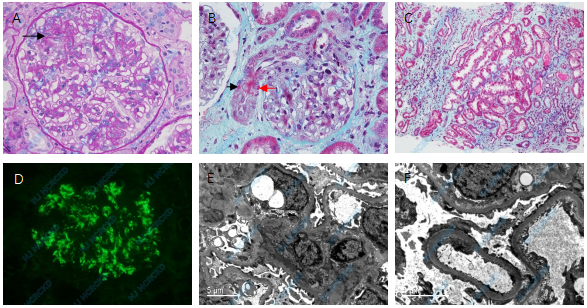
图2A:肾小球系膜增生性病变,见节段硬化(↑)(PAS,×400);B:肾小球系膜区见嗜复红物沉积,小动脉中膜(↑)和外膜(↑)透明变性(PASM-Masson,×400);C:肾间质条索状纤维化(PASM-Masson,×200);D:IgA++,呈颗粒状弥漫沉积于系膜区(IF,×400);E:肾小球系膜区电子致密物沉积(EM);F:肾小球节段基膜内皮下区域增宽、疏松,足细胞足突节段融合(EM)
入院后继续给予MMF、CsA、泼尼松免疫抑制治疗,同时加用利妥昔单抗800 mg静滴,大蒜素胶囊、复方磺胺预防感染。患者一般情况较好,予出院。2022-9-29门诊复查尿蛋白(2+),尿红细胞(-),血白蛋白43.5 g/L,SCr 104.3 μmol/L。全血环CsA浓度 110.80 ng/mL。

本例青年男性患者,移植术后7年。移植后8月出现蛋白尿,并逐渐增多,术后10月第一次肾活检提示肾小球轻度系膜增生性病变,免疫荧光阴性,予利妥昔单抗治疗,并将FK506切换为CsA。经治疗后尿蛋白转阴,术后7年再次出现逐渐增多的蛋白尿,同时伴有少量镜下血尿,肾功能正常。第二次肾活检光镜表现为FSGS,系膜区较多嗜复红物沉积,间质条索状纤维化,小动脉中膜和外膜见滴状透明变性。免疫荧光肾小球IgA沉积为主。结合临床和病理,符合移植肾FSGS、IgA肾病合并慢性钙调磷酸酶抑制剂肾损害。
移植肾出现蛋白尿需要考虑如下可能:(1)慢性活动性抗体介导的排斥反应;(2)复发的肾小球疾病;(3)新生肾小球疾病,以上因素均可导致移植肾失去功能。慢性活动性抗体介导的排斥反应表现为中等量甚至大量蛋白尿,伴有肾功能下降,同时具有特征性的组织学表现:慢性移植肾肾小球病,管周毛细血管炎,临床检测 FLOW-PRA阳性。本例患者有10%管周毛细血管C4d阳性,但未见明显的肾小球炎和管周毛细血管炎,因此不考虑存在慢性活动性抗体介导排斥反应。
本例患者复发或新生肾小球疾病的可能性较大,结合组织学改变,IgA肾病和FSGS均有可能与患者逐渐增多的蛋白尿有关。判断复发或新生肾小球疾病,需要自身肾和供肾的病理类型,移植肾小球疾病与自体肾小球疾病一致为复发,如不一致,且供肾没有相似的肾小球疾病,则为新生。本例缺少自体肾活检资料,判断移植肾复发或新生肾小球疾病较为困难。肾小球疾病均可能复发,其中IgA肾病(IgAN)、特发性膜性肾病(IMN)、FSGS、膜增生性肾小球肾炎(MPGN)较为常见,总体复发率为10.3%~39.5%,其中IgA肾病的复发率为10%~50%,FSGS的复发率为9%~35%。肾小球疾病通常在移植后3~5年内复发,但部分病例亦可在移植后10~15年甚至更晚复发。随着移植肾存活率的增加和随访时间的延长,复发的发生率也会逐渐增高。肾小球疾病复发增加了移植肾功能丧失的风险。
相较于复发,新发肾小球疾病通常在移植后较晚的时间出现,发生率为4%~20%。FSGS, IMN和MPGN是最常见的新发肾小球疾病。相对移植肾IgAN复发,新发IgAN的发病率较低,但可能被低估,无症状IgAN可能在程序性活检时才被发现。新发IgAN的预后相对较好,但如果出现活动性新月体,则预后较差。
本例患者出现FSGS,可能的原因也比较复杂,可能为复发,可能为新生,亦可能为IgA肾病伴发的节段硬化。鉴别具体原因更为困难。朱莹等总结了移植肾FSGS的病例,发现移植肾FSGS主要表现为中等量蛋白尿,术后早期发病者蛋白尿更多。通过追问病史,患者移植前并无肾病综合征病史,移植后8月出现逐渐增多的蛋白尿,但第一次肾活检并未发现FSGS,经过利妥昔单抗治疗后蛋白尿完全缓解,因此复发的可能性不大。新生FSGS通常在移植后12月甚至数年才被发现,可能因素包括高血压、糖尿病、排斥反应、病毒感染、抗排斥药物如CNI和西罗莫司等。新生的FSGS多为继发性FSGS。结合本例患者特点,糖尿病、排斥反应和病毒感染因素可排除,单纯高血压相关FSGS通常没有大量蛋白尿,因此高血压相关可能性不大。与CNI毒性相关的FSGS临床表现为高血压、蛋白尿,部分患者出现移植肾功能下降。本例二次肾活检提示存在移植肾CNI毒性的血管病变,因此,CNI相关的FSGS不能除外。有趣的是本例患者表现为大量蛋白尿和低蛋白血症,而足细胞并没有出现广泛足突融合,大量蛋白尿的原因尚不明确。
CNI导致的肾毒性包括急性和慢性,急性肾毒性一般为可逆损伤,由药物导致的血流动力学变化所介导的肾功能障碍,组织学改变包括近端肾小管等立方空泡变性,小动脉平滑肌细胞空泡变性和损伤,严重时可出现肾小球和小动脉血栓性微血管病(TMA)样病变。慢性肾毒性则不可逆,可累及肾小球、肾小管间质和血管,具体表现为局灶节段性肾小球硬化,肾小管萎缩,间质条索状纤维化,小动脉外膜和中膜透明变性。其中小动脉特别是入球小动脉中膜和外膜的滴状透明变性是CNI肾毒性的特征性标志。本例患者移植后首次肾活检可见小动脉外膜透明变性,第二次肾活检出现FSGS和条索状纤维化,小动脉中膜和外膜透明变性更加明显,因此慢性CNI肾毒性诊断明确。本例患者CsA浓度并不高,虽然血清CNI浓度的升高有助于CNI肾毒性的诊断,但低浓度并不能预防慢性CNI肾毒性的发展,也不能排除CNI肾毒性的诊断。这是由于移植肾局部浓度的个体差异较大,与全身浓度没有直接对应关系,局部药物浓度可远高于血液中的浓度。目前认为肾小管P糖蛋白的表达与功能差异、CYP3A4/5、ABCB1(ATP结合盒转运蛋白超家族B成员1)和ACE的基因多态性以及其他一些因素如供体年龄、非甾类体抗炎药、肾素-血管紧张素(RAS)激活可能与CNI肾毒性的易感性有关。
最后,同样重要的问题是肾移植术后患者会出现血糖一过性升高、糖耐量异常甚至糖尿病,本例患者糖化血红蛋白(Hb1Ac)偏高,空腹血糖正常,虽然组织学上尚不支持糖尿病肾病的诊断,仍需要进一步随访监测餐后血糖和Hb1Ac的情况,明确是否出现肾移植后糖尿病。
本例是1例移植后IgA肾病合并CNI肾毒性,同时伴有FSGS,临床表现为逐渐增多的蛋白尿。与自身肾比较,导致移植肾损伤的因素更加多样,并可同时存在,移植肾的诊断更加复杂。在免疫抑制治疗不断进展,移植肾排斥反应逐渐减少的背景下,移植肾疾病的复发和新生、治疗药物肾毒性将更加多见,而且药物肾毒性存在被低估的情况,因此完善自体肾、供肾和移植肾活检资料对判断疾病类型尤为重要。
来源:东部战区总医院供稿,摘自《肾脏病与透析肾移植杂志》
查看更多