查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





美国心脏病学会(ACC)于近期发布了“2022 ACC专家共识决策路径:降低低密度脂蛋白胆固醇的非他汀类治疗在动脉粥样硬化性心血管疾病风险管理中的作用”(2022 ACC Expert Consensus Decision Pathway on the Role of Nonstatin Therapies for LDL-Cholesterol Lowering in the Management of Atherosclerotic Cardiovascular Disease Risk)。

前文参见
(本部分译者:董漪,复旦大学附属华山医院)
5.2.无临床ASCVD且基线LDL-C≥190 mg/dl的非继发性原因成人患者,使用他汀类药物进行一级预防(图3)
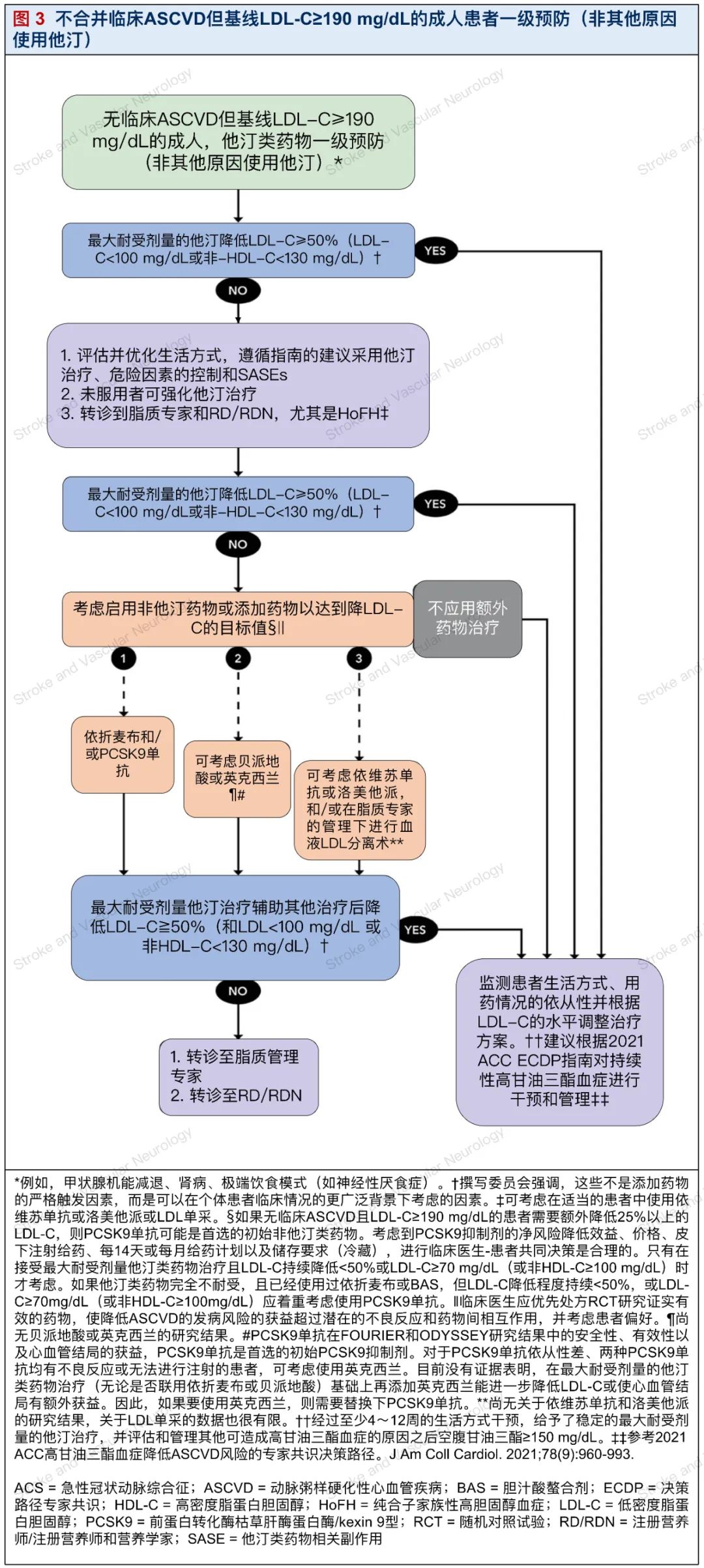
(图译者|桂莉 中国人民解放军陆军军医大学第一附属医院)
非继发性可改变原因导致的LDL-C基线升高≥190 mg/dL的患者,由于其终生暴露于显著升高的LDL-C水平,首次和复发性ASCVD事件的风险非常高;因此,在该人群中不需要进行10年ASCVD风险评估。相反,应遵循图3中建议的流程。当存在其他ASCVD危险因素时,ASCVD的风险会加剧。大多数低密度脂蛋白≥190 mg/dl的患者都存在多基因高胆固醇血症。然而,这些个体更有可能患有HeFH或HoFH、合并有严重的高胆固醇血症相关的遗传性疾病,以及严重高胆固醇血症家族史和早发性ASCVD家族史(参见表5)。

(表译者|桂莉 中国人民解放军陆军军医大学第一附属医院)
来自美国6项涉及20~79岁个体的大型流行病学研究的汇总数据表明,与LDL-C<130 mg/dl的患者相比,LDL-C≥190 mg/dl的患者发生ASCVD事件的风险显著增加[冠心病的风险比(HRs) 5.0,ASCVD (HRs) 4.1]。
一项美国和欧洲的基因测序研究,纳入了26025例LDL-C≥190 mg/dl的个体,研究发现与未发生这些LDLR、载脂蛋白B或PCSK9突变的患者相比,合并突变的患者发生冠状动脉疾病事件的风险几乎增加了4倍。
早期治疗非常有益。严重的高胆固醇血症患者长期药物治疗可显著降低ASCVD风险,需要终身治疗并定期随访。对于LDL-C≥190 mg/dl的患者,应考虑转诊至脂质专家,尤其是儿童、青少年、妊娠期女性以及HoFH或严重HeFH患者。由于这些高风险个体中的高胆固醇血症通常是由基因决定的,因此在这一群体中家庭筛查尤其重要,以确定从评估和早期治疗中获益的其他家庭成员。应在所有HeFH或HoFH患者中进行家族级联筛查,这是一个系统评估密切生物学相关性的过程,以确定其他可能从治疗中获益的患者。
根据基因突变、表达和遗传模式(即纯合子或杂合子),LDL-C≥190 mg/dl的患者可能对药物治疗有不同的反应。因此,应监测对生活方式改变和最大耐受剂量他汀类药物治疗的反应,必须治疗可逆性ASCVD风险因素,并可能需要强化联合治疗。所有患有严重高胆固醇血症的患者均应鼓励低饱和脂肪、低胆固醇饮食,患者应参考RDN的建议。然而,即使严格坚持,饮食对这一高危患者人群中高胆固醇血症患者的严重程度的影响也有限。
5.2.1. LDL-C≥190 mg/dl的成人,有或无伴发ASCVD危险因素(图3)
尽管所有基线LDL-C≥190 mg/dl的患者由于其终生暴露而发生首次和复发性ASCVD事件的风险较高,ASCVD伴随危险因素的存在{包括早发ASCVD事件家族史、吸烟、糖尿病、高血压、慢性肾病 (CKD)、亚临床动脉粥样硬化证据、脂蛋白(a) [Lp(a)] 升高或高敏C反应蛋白升高}进一步显著增加了ASCVD风险。这些患者的管理应尽可能解决并尝试控制所有其他导致ASCVD的危险因素。
个体化治疗可能适用于服用他汀治疗用于一级预防基线LDL-C仍≥190 mg/dl的患者。撰写委员会注意到,对于基线LDL-C≥190 mg/dl的患者,若无其他高风险特征或合并症的患者,实现LDL-C降低50%和LDL-C<130 mg/dl可能是合理的,且不需要进一步强化治疗。然而,对于基线LDL-C≥190 mg/dl且具有多种高风险特征的患者,或有证据表明存在显著的亚临床动脉粥样硬化(参见第5.5章节),LDL-C不能达到降低50%和LDL-C<70 mg/dl的目标,这在患者与临床医生讨论后可进一步考虑强化治疗。
基线LDL-C≥190 mg/dl且具有其他高风险特征的患者应首先接受最大耐受剂量的他汀类药物治疗。如果患者LDL-C比基线降低50%且LDL-C<100 mg/dl(或非HDL-C<130 mg/dl),可继续他汀治疗,监测药物依从性及生活方式改变对LDL-C水平的影响。对最大耐受剂量他汀类药物治疗的反应低于预期的患者,LDL-C降低<50%或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),常规临床评估和干预是必要的(参见第3.3章节)。撰写委员会认为,所有此类患者应考虑转诊至脂质专家以及RD/RDN,特别是HoFH患者。
如果在这些干预措施后,患者的LDL-C仍未能达到LDL-C低于基线50%或LDL-C≥100 mg/dl(或非HDL-C<130 mg/dl),则临床医生应与患者协商,重点讨论在当前方案中添加非他汀类药物的共同决策(参见表3)。
在这些高危患者中,可考虑将依折麦布或PCSK9单抗联合最大耐受剂量他汀类药物治疗的方案,因为这两种药物在加入他汀类治疗后都有临床试验的结果数据,尽管在一级预防中证明与高强度他汀类药物治疗相结合的效果尚有限。
考虑依折麦布作为初始非他汀类药物的因素包括:LDL-C需要额外降低<25%、通用制剂的成本、作为口服药物使用方便药物负担低,以及患者偏好。撰写委员会还指出,依折麦布的反应存在个体差异,某些患者LDL-C降低超过25%。考虑PCSK9单抗作为初始非他汀类药物的因素包括:期望将LDL-C额外降低>25%,是否存在额外的ASCVD风险因素或合并症(参见前面的讨论)和患者偏好。
如果基线LDL-C≥190 mg/dL的高危患者需要额外降低LDL-C[LDL-C需降低<50%或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl)]。在最大耐受剂量他汀类药物治疗中添加单一非他汀类药物(即依折麦布)后,有理由考虑添加第二种非他汀类药物(即依折麦布加PCSK9单抗)。
撰写委员会还提到LDL-C≥190 mg/dL的患者合并其他风险因素,且单药不能达到预期效果,需要联合其他药物进一步降低LDL-C时考虑同时添加2种药剂是合理的,以更快速地降低事件风险。备选方案包括高强度或最大耐受剂量他汀类药物治疗和依折麦布的联合治疗,或最大耐受剂量的他汀类治疗(含或不含依折麦布和PCSK9单抗)。
如果需要额外降低LDL-C[LDL-C降幅<50%或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl)]时,可在添加依折麦布和(或)PCSK9单抗后,进行临床医生-患者讨论考虑添加贝派地酸的净获益是合理的。美国食品药品监督管理局(FDA)已批准贝派地酸用于FH的治疗,其在降低LDL-C方面的有效性已得到证实,但尚未得到证实临床结局的获益。
另外,该药对于他汀相关肌病的患者是有用的。在撰写此ECDP时,CLEAR研究关于贝派地酸的临床结果试验尚未完成,因此应优先选择依折麦布和PCSK9单抗作为一线和二线非他汀药物。若权衡贝派地酸可能额外获益及进一步降低LDL-C(平均预期降低约17%)、有证据的他汀类药物不耐受情况、其他非他汀类药物的不耐受性,以及不愿药物注射的患者则可以考虑。对于有痛风或肌腱断裂病史的患者,应谨慎使用贝派地酸。
目前,鉴于PCSK9单抗在FOURIER和ODYSSEY研究中证实了安全性、有效性和心血管结局的益处,可首选PCSK9单抗。在ORION-4和Victorian-2P研究中,使用英克西兰的心血管结局试验目前正在进行中,预计分别于2026年和2027年完成。
然而,考虑到每年两次的给药方案,对于PCSK9单抗依从性较差的患者,也可考虑使用英克西兰。PCSK9单抗产生不良反应的患者或无法自行注射的患者也可考虑使用英克西兰进行治疗。目前还没有在最大耐受剂量他汀治疗(联合或不联合依折麦布或贝派地酸)基础上联合PCSK9单抗和英克西兰的证据或机制上的合理性。如果要使用英克西兰,则应代替PCSK9单抗。
美国食品和药物管理局已批准英克西兰用于FH的治疗,因其在降低LDL-C方面的有效性,但尚未有结果数据。它也是非他汀类治疗的备选方案以供共享决策。如果患者使用最大耐受剂量他汀类药物治疗(含或不含依折麦布和/或贝派地酸)后LDL-C持续下降<50%,且LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),但患者仍考虑使用英克西兰,则应转诊至脂质专家。当临床医生-患者讨论中的治疗目标已经实现时,继续监测对生活方式、药物和LDL-C治疗反应的依从性是合理的。
如果将他汀类和非他汀类药物联合依折麦布、PCSK9单抗、贝派地酸或英克西兰联合治疗都已尝试,但患者LDL-C降低仍<50%或LDL-C降低≥100 mg/dl(或非HDL-C≥130 mg/dl)时,撰写委员会建议转诊至脂质专家和RD/RDN。
对于ASCVD患者和基线LDL-C≥190 mg/dl和(或)表型HoFH患者,如果他汀类药物(含或不含依折麦布和PCSK9抑制剂)效果不理想,则可能需要特殊治疗,如依洛尤单抗、洛美他派或LDL单采来降低LDL-C(参见表3)。撰写委员会认为,这些治疗最好在脂质专家的管理下进行。
当临床医生-患者讨论中的治疗目标已经实现时,继续监测生活方式改变、药物治疗和LDL-C治疗反应的依从性是合理的。
基线LDL-C≥190 mg/dl患者应启动降低LDL-C百分比、绝对LDL-C值和非HDL-C降低的治疗。然而,如果患者持续合并高甘油三酯血症,则应根据2021 ACC ECDP关于高甘油三酯血症管理原则进行治疗。
高甘油三酯血症与心血管风险增加和胰腺炎相关(尤其是在甘油三酯水平高于500 mg/dl的患者中)。因此,在严重高胆固醇血症的患者中,除他汀类和非他汀类LDL降低治疗外,对持续性高甘油三酯血症进行治疗可能是必要的。
5.2.2. LDL-C≥190 mg/dl与妊娠
对于所有妊娠前基线LDL-C≥190 mg/dl或有FH记录的绝经前女性,需要特别考虑脂质管理(参见第5.7章节)。尽管如第5.7.3.章节所述,他汀类药物被推荐用于正在使用有效避孕且未哺乳的女性,或绝经后女性,但FDA已建议改变包装标签,以删除在怀孕的高危人群中完全禁止使用的措辞。
[译者:朱珠,美国肯塔基大学医学中心;隋轶,沈阳市第一人民医院(沈阳脑科医院)]
5.2.3. 家族性高胆固醇血症的儿童与青少年
对阳性家族史的儿童及青少年的脂质管理超出本文内容并在其他文章中有详细探讨。美国FDA已批准依洛尤单抗用于10岁及以上儿童。详细内容读者可参见Widgman及Goldberg的指南。
5.3. 患有糖尿病和无ASCVD且基线LDL-C<190 mg/dl的成人患者接受他汀类药物治疗的一级预防(图4)
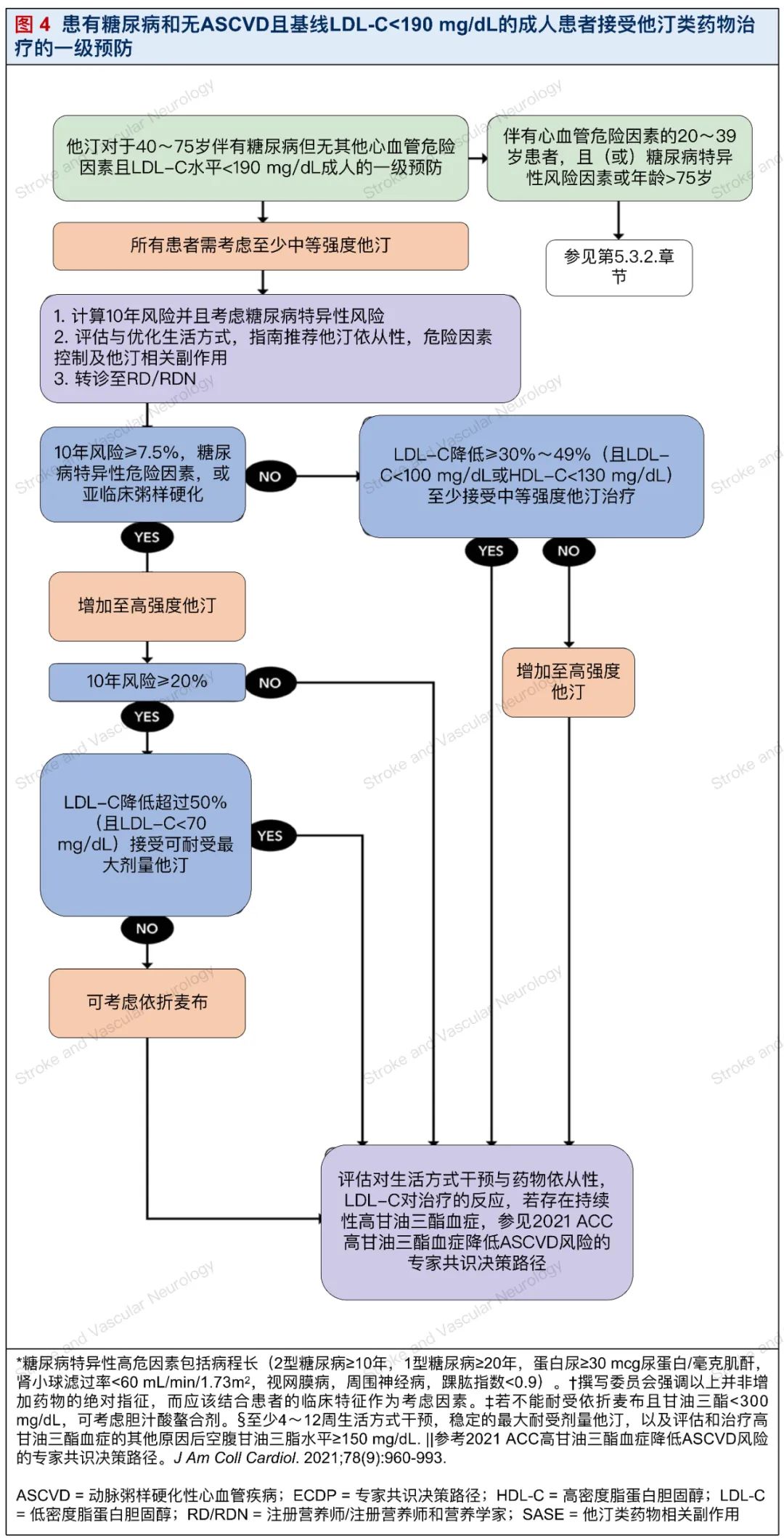
(图译者|朱珠 美国肯塔基大学医学中心)
在大型糖尿病患者队列中进行的一级预防试验表明,中等强度他汀类药物治疗可提供显著的心血管结局获益,因此2018 AHA/ACC多学会胆固醇指南推荐,所有40~75岁的成人糖尿病患者会从至少中等强度的他汀类药物中获益。糖尿病患者的高风险亚组(老年患者、有额外ASCVD危险因素的患者、白蛋白尿、视网膜病变、糖尿病病程长、肾小球滤过率<60 ml/(min·1.73m2)、神经病变、踝臂指数<0.9)是高强度他汀治疗的潜在人群。因此,所有40~75岁的糖尿病患者应接受10年ASCVD风险评估和全面的危险因素评估。糖尿病患者与首次心血管事件相关的发病率和死亡率增加,使强化预防工作变得更为关键。
5.3.1. 40~75岁患有糖尿病、无临床ASCVD、基线LDL-C<190 mg/dl的成人患者接受他汀类药物治疗作为一级预防(图4)
对于10年预测ASCVD风险<7.5%且无其他高危特征的40~75岁糖尿病患者中的一小部分,高水平的证据支持使用中等强度的他汀治疗(预计LDL-C降低30%~49%)。除了坚持适当的生活方式干预外,也可以考虑食用可溶性膳食纤维和植物甾醇。
对于糖尿病和10年ASCVD风险<7.5%的患者,尽管坚持生活方式建议和中等强度的他汀类药物治疗,但LDL-C或非HDL-C的降幅不足,且LDL-C降低<30%~49%或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),则应考虑强化降脂治疗。尽管糖尿病患者的LDL-C水平较低,但考虑到该类患者非HDL-C升高的频率,在这一高危患者群体中同时考虑非HDL-C阈值是很重要的。
作为第一步,常规的临床评估和干预是必要的(参见第3.3章节)。如果患者现在已经实现了预期的治疗反应,即LDL-C下降了30%~49%且LDL-C<100 mg/dl(或非HDL-C<130 mg/dl),那么继续目前的治疗是合理的,并继续监测药物的依从性和生活方式的改变以及持续的LDL-C治疗反应。
在这些干预措施后,如果患者的LDL-C仍然下降<30%~49%或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),患者和临床医生可以考虑将他汀类药物剂量增加至高强度。如果患者现在已经达到了预期的治疗反应,那么继续目前的治疗是合理的,并继续监测药物的依从性和生活方式的改变以及持续的LDL-C对治疗的反应。
如果升级到高强度他汀类药物治疗的结果是LDL-C降低百分比不足或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),临床医生和患者应进入讨论,重点是共同决策关于在当前治疗方案中是否增加非他汀类药物(参见表5)。如果此时决定不进行额外的药物治疗,那么继续目前的治疗是合理的,并继续监测对药物和生活方式调整的依从性以及持续的LDL-C对治疗的反应。
如果升级到高强度他汀治疗的结果是LDL-C降低百分比不足或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),当需要额外降低LDL-C时,可以考虑将依折麦布每日10 mg作为大多数患者的初始非他汀药物。尽管证明在糖尿病一级预防中使用依折麦布加他汀疗效的RCT证据尚有待完善,但由于依折麦布的安全性、耐受性、便利性和单片日剂量,撰写委员会支持依折麦布作为首选的初始非他汀疗法。
胆汁酸螯合剂(BAS)可能具有适度的降血糖作用,对一些空腹甘油三酯<300 mg/dl的糖尿病患者可能有效。如果患者对依折麦布反应不足或对依折麦布不耐受,也可考虑使用BAS。
对于40~75岁的糖尿病患者,有较大比例患者的10年ASCVD风险升高并伴有高风险特征或糖尿病特异性风险增强因素,高水平的证据支持他们使用高强度的他汀治疗(预计LDL-C降低≥50%)。如果患者在坚持生活方式建议和高强度他汀治疗的情况下,LDL-C或非HDL-C降低不足,作为第一步,需要进行常规临床评估和干预(参见第3.3章节)。如果患者现在已经达到了预期的治疗反应,即LDL-C降低≥50%且LDL-C<100 mg/dl(或非HDL-C<130 mg/dl),那么继续目前的治疗是合理的,并继续监测对药物和生活方式调整的依从性以及持续的LDL-C对治疗的反应。
如果高强度的他汀类药物治疗导致LDL-C降低不足,LDL-C降低<50%或LDL-C≥100 mg/dl(或非HDL-C≥130 mg/dl),临床医生和患者应一起讨论,重点是共同决策目前治疗方案中是否增加非他汀类药物(参见表5)。如果此时决定不增加药物治疗,那么继续目前的治疗是合理的,并继续监测药物和生活方式调整的依从性以及持续的LDL-C对治疗的反应。
在不伴有ASCVD或基线LDL-C≥190 mg/dl而非继发性原因的情况下,PCSK9单抗,贝派地酸或英克西兰目前在糖尿病患者ASCVD的一级预防中没有明确的、基于证据的作用。如果糖尿病患者被证实有明显的亚临床动脉粥样硬化,可以考虑对其使用这些药物(参见第5.5章节和图6)。当临床医生与患者讨论的治疗目标已经实现时,继续监测对生活方式调整的依从性、药物治疗和LDL-C对治疗的反应是合理的。
降低LDL-C的百分比、LDL-C和非HDL-C的绝对值应该是糖尿病患者的主要治疗方法。然而,尽管坚持了生活方式的调整和药物治疗,但高甘油三酯血症仍持续存在的患者应根据2021 ACC ECDP关于高甘油三酯血症的管理进行治疗。高甘油三酯血症与心血管风险和胰腺炎的增加有关(尤其是甘油三酯水平≥500 mg/dl的患者)。因此,对于糖尿病患者来说,可能需要在他汀类和非他汀类降LDL疗法之外对持续的高甘油三酯血症进行治疗。
5.3.2. 年龄在20~39岁伴有CV危险因素和/或糖尿病特定风险增强因素或年龄>75岁的成人(图4)
不伴有ASCVD但存在ASCVD危险因素的年轻糖尿病患者通常具有较低的10年ASCVD预测风险,但终身预测风险较高。风险随着时间的推移而增加,到30~39岁时可能达到中度风险水平,特别是在长期存在的2型糖尿病患者和病程超过20年的1型糖尿病患者中。考虑终生风险估计可能有助于对患者进行咨询,以激励其改变生活方式或坚持治疗。2018 AHA/ACC多学会胆固醇指南建议,对于20~39岁的成人患者,如果糖尿病病程长、白蛋白尿、肾小球滤过率<60 ml/(min·1.73m2)、视网膜病变、神经病变或踝臂指数<0.9,启动他汀类药物治疗可能是合理的。
糖尿病患者的ASCVD风险随年龄增长而增加,年龄>75岁的男性和女性的10年致命性CVD风险分别为70%和40%。尽管关于他汀类药物治疗对年龄>75岁的糖尿病患者的获益的RCT证据有限,但一项荟萃了JUPITER(Justification for the Use of Statins in Prevention: an Intervention Trial Evaluating Rosuvastatin)和HOPE-3(Heart Outcomes Prevention Evaluation)试验的meta分析表明,在年龄>70岁与<70岁的人群中,减少ASCVD的获益相似。其中纳入的患者中约有21%年龄>75岁且患有糖尿病。
2018 AHA/ACC多学会胆固醇指南建议,如果治疗耐受性良好,75岁以后的糖尿病患者继续中度或高强度的他汀类药物治疗是合理的。对于年龄>75岁的近期或新诊断的糖尿病患者,开始使用他汀类药物治疗的获益还不太清楚。
因此,临床医生与患者进行讨论,评估在这个年龄段启动他汀类药物治疗的潜在获益和风险,可能是合理的。对年龄>75岁的患者启动非他汀类药物治疗的决定,应根据预期寿命、虚弱程度、多重用药、对治疗不良反应的易感性和照料目标等因素进行个体化。

来源:SVN俱乐部
转载已获授权,其他账号转载请联系原账号
未完待续……
2022 ACC专家共识决策路径(六)
相关链接
引起心梗脑梗的10个因素,3个不可改变,7个可以改变,看看都有哪些?
发现斑块或心肌缺血,就吃阿司匹林吗?周医生教你正确使用阿司匹林
正在吃抗凝或抗血小板药物者,手术期间该如何管理? 美国胸科医师学会指南
胆固醇控制正常后他汀可以减量或者停药吗?胆固醇会不会降得太低?会不会有危险?
查看更多