查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





29岁男性患者,腹痛2日。
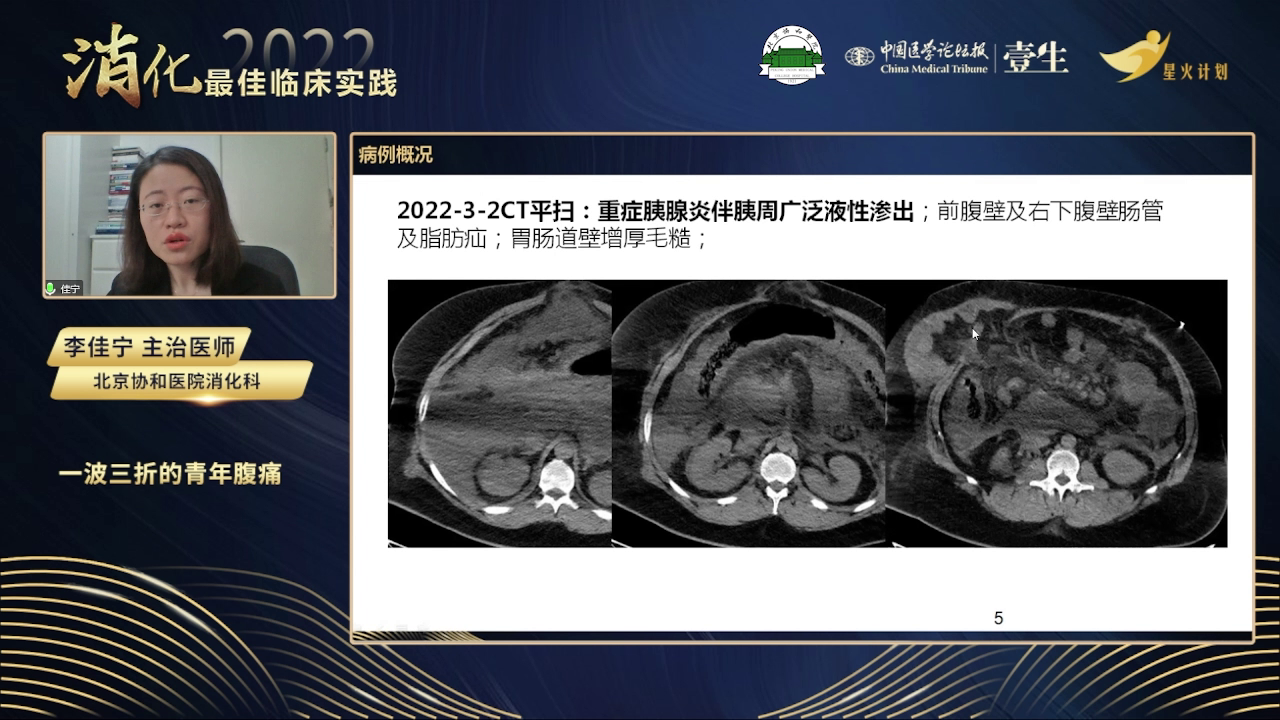
患者于2022年3月2日因进食油腻食物后出现持续性胀痛,疼痛由上腹部转移至中下腹部,无呕吐、发烧、腹泻、黑便血便等症状。外院腹部CT提示急性胰腺炎伴右下腹少量渗出,白细胞显著升高(20×10⁹/L),中性粒细胞占88.6%,红细胞压积升至56.8%,血脂升高但具体不详。就诊当日转诊至我院急诊抢救室。血气分析显示代酸合并呼碱,乳酸达4.9 mmol/L,外周血为明显脂血标本,血甘油三酯大于检测正常上限(报大于70%),淀粉酶和脂肪酶升高三倍以上,胆红素和转氨酶无明显异常,肌酐接近500 μmol/L,超敏C反应蛋白大于300 mg/L,PCT明显升高。我院CT评估显示胰腺周围液性渗出明显增多,无假性囊肿及明显出血。
患者既往有胰腺炎病史(具体病因不明),两年前因外伤行腹腔镜下开腹、脾切除及肠粘连松解术,字体输血史;无胆石症及明显饮酒嗜好;青霉素过敏
心率150次/分,呼吸窘迫,呼吸频率超40次/分,需血管活性药支持血压,呼吸支持条件较高,膀胱内压28,BMI接近40,双肺未闻及干湿啰音,无Grey-Turner征,腹部张力增高,腹肌紧张、压痛明显。
急性胰腺炎(脂源性,重症)
分布性休克
急性腹腔间隔室综合征
急性肾功能衰竭
急性呼吸窘迫综合征
腹腔镜中转开腹+脾切除术+肠粘连松解术后
腹内疝
高脂血症

急性期治疗
1) 综合处理:急诊给予吲哚美辛栓直肠给药抗炎、足量补液抗感染、抑酸抑酶及胃肠减压治疗。但患者呼吸困难进行性加重,出现血压下降、少尿等休克表现,遂给予肾静脉置管及去甲肾上腺素支持治疗,并进行血浆置换清除血脂。然而,患者呼吸困难及ARDS症状仍加重,心率超150次/分,呼吸频率超40次/分,予气管插管、机械通气及镇静镇痛治疗后转入ICU。
2) 脏器功能支持:
血脂管理:入院后给予双膜血浆置换,使甘油三酯从大于70%降至4.51 mmol/L左右。患者开放经口进食后,逐渐加用依折麦布、多烯酸乙酯,后根据淀粉酶、胆红素及耐受情况加用非诺贝特,最终血脂稳定在10 mmol/L以内。
肾功能支持:针对急性肾功能衰竭,自3月2日入院至5月11号间断给予CRRT支持,随着病情好转,自主尿量恢复,需间断利尿治疗维持每日1000 ml以上,五月底肌酐从接近500 μmol/L降至275 μmol/L左右。
呼吸功能支持:患者ARDS进行性加重,氧合恶化,二氧化碳分压升高。3月3-7日给予ECMO支持,之后随病情好转,气管插管改为高流量氧疗。因容量窗难把控,转入普通病房后因呼吸困难加重转回ICU,经精密呼吸机参数滴定及负平衡治疗,呼吸情况好转,逐渐撤至鼻导管吸氧。
循环支持:患者存在分布性休克,入院后经积极胃肠减压、抗感染治疗,血管活性药逐渐减停。因交感神经兴奋,使用β受体阻滞剂控制心室率,治疗后血压维持在140/80 mmHg左右,心率100次/分以上。
3) 抗感染治疗:患者存在腹腔感染和血流感染,三月份痰培养出产碳青霉烯酶的肺炎克雷伯菌和铜绿假单胞菌,血培养和腹腔培养检出多种耐药菌及白色念珠菌。根据药敏先后给予碳青霉烯类、替加环素、万古霉素、卡泊芬净、多粘菌素等高级别抗生素及抗真菌药物治疗。
4) 介入与手术治疗:ICU治疗一个月后,腹部CT显示除胰周及腹腔渗出外出现气体影,抗感染效果不佳且出现循环波动。4月11日先尝试CT引导下穿刺引流腹腔积液及感染物质,48小时后临床情况未见好转,遂行腹腔镜探查及盆腔坏死组织清创引流手术,之后又进行第二次CT引导下腹腔积液穿刺引流及腹腔镜探查、清创坏死引流手术。术后腹腔积液、渗出及气体影明显好转,感染指标改善。患者胆囊增大且胆红素升高,行PTBD引流。
恢复期治疗
1) 肠道功能恢复:患者肠麻痹严重,肠鸣音消失,腹腔压力高,限制肠道营养启动。通过加强灌肠通便(口服多酶片、中药,甘油灌肠剂灌肠,肛管胃肠减压,新斯的明足三里注射)等治疗,降低腹腔压力,具备开通肠内营养条件,从经口饮水开始逐渐耐受,后加入白蛋白鼻饲泵注。虽胃液引流量较多(600-1000 ml/d),但注意监测电解质和酸碱平衡,同时进行胆汁回输维持消化吸收功能。
2) 并发症处理:患者出现长期卧床并发症,如下腔静脉、双侧髂静脉及颈内静脉置管旁血栓,经血管外科会诊,给予肝素泵入,以APTT 30-35秒为目标调整抗凝治疗。
3) 消化内科治疗:患者生命体征和脏器功能趋于稳定后转入消化内科。期间出现急性意识障碍,血气分析提示严重代谢性碱中毒伴代偿性呼吸性酸中毒,考虑与胃肠胃液丢失过多有关,经ICU行CRRT治疗后神志转清。为排除十二指肠和幽门梗阻导致的胃液大量丢失,行急诊胃镜检查,仅见黏膜肿胀无明显梗阻。抗凝治疗中调整目标APTT至40,血栓好转后恢复华法林抗凝。七月底,患者仅保留一根外科引流管(引流量5-10 ml/d),可在康复科指导下站立、室内活动,肠内营养维持在每天1500左右百普力,体温正常,无腹痛腹胀,胃肠道通畅,给予得每通口服替代胰酶治疗,控制心力衰竭、降脂及拜瑞妥抗凝治疗,各项指标稳定。
查看更多
专家点评
本例重症急性胰腺炎诊治难度大,其管理应关注以下三个关键环节:
第一,早期充分液体复苏至关重要。该患者转诊至我院时已发病三日,红细胞压积高达56%以上,提示此前复苏可能不足。早期液体复苏不充分是导致胰腺炎重症化的重要原因,国内外指南均对此予以明确强调。
第二,必须依靠多学科协作(MDT)。患者重症化后并发症多,涉及多器官衰竭及胰腺坏死感染等,需ICU、消化内科、外科等多科室共同参与。此类疾病的诊疗水平,往往是衡量医院消化学科综合能力的重要指标。
第三,应重视出院后的长期管理。患者出院并非终点,而是康复管理的起点。后续风险包括引流不畅所致的再感染、胰腺坏死导致的糖尿病、长期卧床引起的肌肉减少症及心理问题等。需通过密切门诊随访,避免病情反复与再住院。
综上,对重症急性胰腺炎实行涵盖早期干预、多学科协作与出院后随访的全流程管理,是改善预后的关键。