查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





来自:CSA&TISC 天坛会
中国卒中学会第四届学术年会暨天坛国际脑血管病会议2018(CSA & TISC 2018)于6月29日-7月1日在北京国家会议中心召开。6月30日下午,急性卒中溶栓论坛正式启动,现场坐满站满了前来听课的医务工作者,场面十分火爆。论坛上多名权威专家针对急性卒中溶栓的相关问题作了精彩报告。

溶栓治疗并发症的正确处理
王丽华教授 哈尔滨医科大学附属第二医院
静脉溶栓是治疗急性缺血性卒中的有效手段,可显著改善患者预后。但有时静脉溶栓治疗也是一把双刃剑,可能会出现溶栓后并发症。溶栓治疗的常见并发症包括出血转化、系统性出血、血管再闭塞、血管源性水肿以及过敏等。
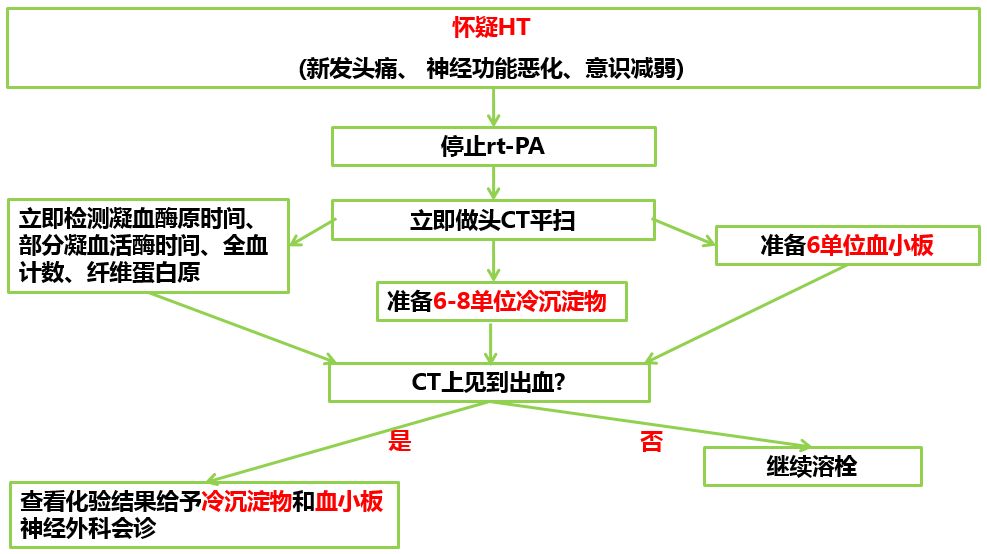
溶栓后出血转化(HT)是指在急性缺血性卒中患者使用静脉溶栓治疗后一段时间内出现的出血性卒中。美国国立神经病与卒中研究所指出:出血转化为CT证实的颅内出血,并与患者临床症状恶化有时间相关性。关于出血转化的发生机制目前尚未完全清楚,多数研究认为是由闭塞血管再通、再灌注损伤、侧支循环建立导致。出血转化的分型包括临床分型和影像分型两种。其中临床分型包括无症状的出血转化、轻微症状出血转化和严重症状出血转化;影像分型包括出血性梗死和脑实质血肿。影响出血转化的因素包括临床指标(时间窗、年龄、血压、NIHSS评分等)、生化指标(血糖、蛋白尿等)和影像指标(TCD、CT、MR等)。那么当患者溶栓后出现出血转化时应该怎么办呢?来看一下处理方法:
系统性出血为溶栓后另一潜在并发症,AHA/ASA指南指出近期大型手术史患者可能导致系统性出血,建议动脉内溶栓替代静脉内溶栓。系统性出血的发生率如下:胃肠道5%,泌尿生殖道4%,皮下1%,腹膜后<1%,鼻衄<1%。当发生系统性出血时,应立即停止rt-PA;检测PT、APPT、纤维蛋白原、全血计数及配血;给予适当支持疗法,包括监测血压、补液、输血、改善循环;进行抗纤溶治疗,予氨甲环酸;如纤维蛋白原过低(<1 g/L),可给予冷沉淀物(含纤维蛋白原和Ⅷ因子)。
血管再闭塞是急性缺血性卒中血管内治疗常见并发症,和临床症状恶化相关,早期再阻塞预示长期预后不良可能与血栓分解或血管内皮损伤后脂质核心的暴露血小板被激活聚集、围手术期抗血小板药物使用不充分或抗血小板药物抵抗有关。急性缺血性卒中血管内治疗中国专家共识指出溶栓联合抗血小板治疗可能会减少再闭塞的发生,联合应用GP Ⅱb/Ⅲa抑制剂可减少再闭塞发生和治疗再闭塞。
血管源性水肿发生率为1.3%~5%,合用ACEI者风险增加,其发病机制可能与肥大细胞激活引起组胺释放相关,可表现为唇、舌水肿。如仅局限于舌部,可给予抗组胺药物和采取鼻咽通气道,如病情进展出现喉头水肿,可加用类固醇激素治疗;一旦患者出现全身反应,即刻应用肾上腺素;当出现气道梗阻现象时,及时行气管切开,保持呼吸道通畅,避免发生呼吸衰竭,必要时使用人工呼吸机,机械通气维持呼吸通畅;因ACEI类药物使水肿加重,建议溶栓时停用。
过敏通常为轻度,其表现可以是皮疹、荨麻疹、支气管痉挛、血管源性水肿、低血压、休克和其他与过敏反应有关的症状。当患者出现过敏反应时应停止rt-PA,并对气道、呼吸、循环功能进行紧急医疗评估,根据严重程度给予相应治疗:轻者静注类固醇和抗组胺药物;重者肾上腺素(雾化吸入或肌注)及气管插管。
阐述完溶栓后常见并发症的理论知识,王教授又结合自己的从医经验与大家分享了丰富精彩的临床病例,启示大家在临床工作中还应做到理论与实践相结合。
查看更多