查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





现病史
1岁7个月女性患儿,主诉周身水肿4天。
患儿4天前无明显诱因出现眼睑水肿,逐渐加重蔓延至全身,无发热,无咳嗽,无流涕,无关节肿痛,无皮疹,无头晕头痛,今晨家属自觉患儿眼睑水肿较前加重,为求进一步诊治来我院,门诊完善肝功提示白蛋白16.1g/L,血红蛋白60g/L,以“水肿原因待查”为诊断收入我科。病来患儿精神状态稍差,无腹痛,无呕血,进食稍差,睡眠稍差,尿量偏少,无肉眼血尿,排便困难,无黑便。
个人史、过敏史、家族史
无特殊。
既往史
患儿1月前出现过感染,伴眼睑水肿。
辅助检查
(1)体格检查
生命体征平稳,身高体重发育正常范围,神志清楚,周身水肿,双眼睑最为明显,伴中度贫血貌。心肺查体无异常,腹部专科查体腹软,无固定压痛,肝脾肋下未触及肿大,未触及腹腔异常包块,肠鸣音正常,移动性浊音阴性,双下肢存在凹陷性水肿,神经系统查体正常。
(2)实验室检查
本院门诊:血常规示血红蛋白下降(60g/L),嗜酸性粒细胞及嗜碱性粒细胞轻度升高,肝功提示白蛋白降至16.1g/L。尿常规尿比重偏低,尿蛋白阴性,肾功能、心肌酶、凝血功能、CRP均正常。
入院检查:血常规嗜酸性粒细胞较门诊明显升高,血脂轻微升高但未达肾病综合征水平,支原体、衣原体、军团菌等感染指标阴性,EB病毒DNA定量轻微升高,ANCA抗体阴性,视神经功能正常。免疫球蛋白检测显示IgG、IgA、IgM均降低,贫血系列检查提示铁蛋白缺乏、促红细胞生成素代偿性增高,NSE升高,淋巴细胞绝对计数及胸片检查排除免疫缺陷。过敏原检测提示牛奶蛋白过敏(IgE介导,强阳性)。连续三次尿常规尿蛋白检测及24小时尿蛋白定量检查均正常,基本排除蛋白从肾脏丢失。

(3)影像学检查
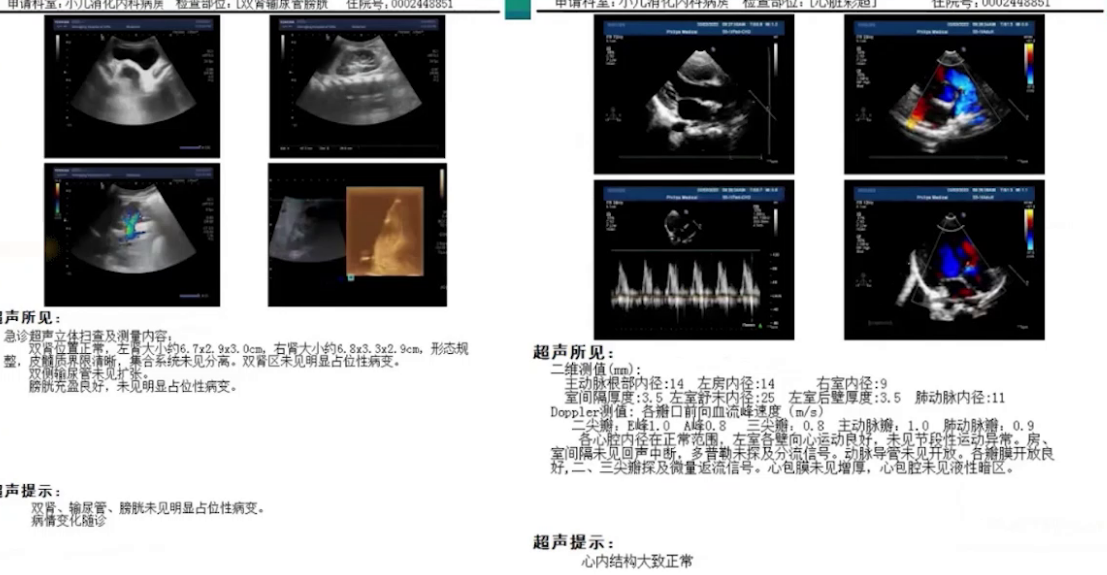
外院:腹腔超声提示少量腹腔积液(1.3cm),肝胆脾胰彩超显示胆囊壁水肿增厚、胰腺肿大伴腹腔积液及左侧胸腔积液(0.8cm)。
本院:全腹增强CT排除腹腔肿瘤及巨大胃黏膜肥厚症,心脏彩超和肾脏彩超未见异常。

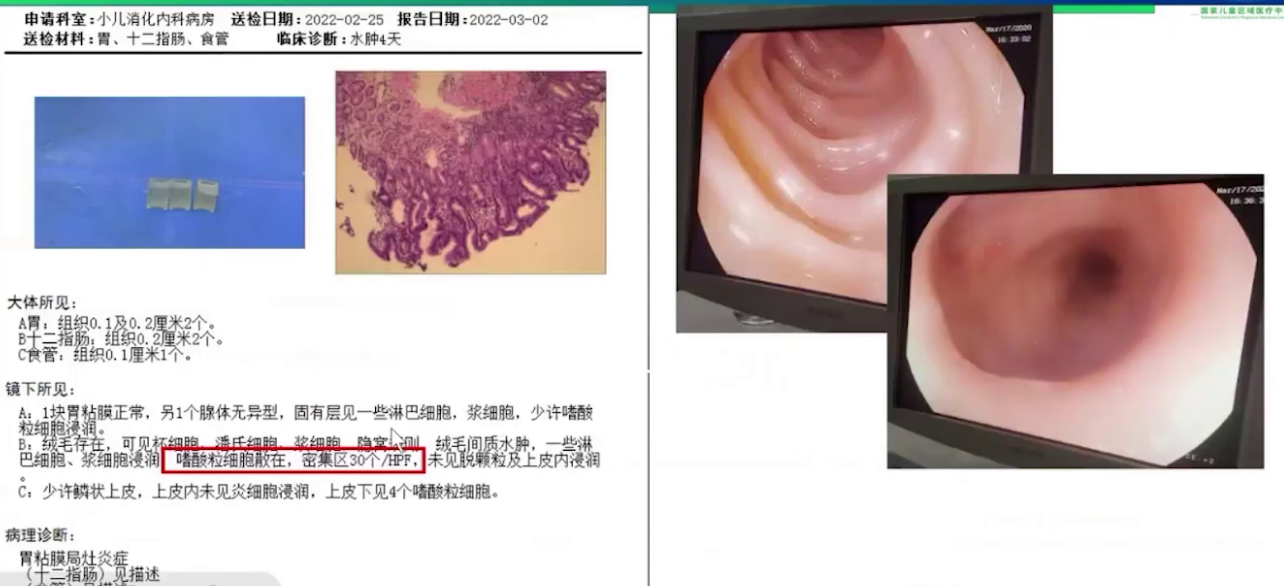
(4)病理学检查:胃肠镜检查显示十二指肠黏膜水肿但无肠淋巴管扩张症的树样结节改变,胃窦胃壁有散在糜烂但无巨大胃黏膜肥厚表现,病理检查发现十二指肠较多嗜酸性粒细胞浸润(密集区每高倍视野30个),达到嗜酸性粒细胞性胃肠炎诊断标准。
初步诊断及鉴别诊断
初步诊断:1、低蛋白血症;2、重度小细胞低色素性贫血。
鉴别诊断:1、肠淋巴管扩张症?2、嗜酸细胞性胃肠炎?3、巨大胃黏膜肥厚症?4、肿瘤?
明确诊断及诊断依据

结合症状、查体、化验和病理明确嗜酸性粒细胞性胃肠炎。
后续治疗及随访
治疗:采用游离氨基酸一加配方粉进行24小时持续肠内营养,同时口服布地奈德(1mg配上2-3g蔗糖溶于20ml水,每日两次,服用前后半小时禁食)。随访:一周后周身水肿明显减轻,将肠内营养改为顿服,12天后出院。两周后门诊复查血常规、肝功正常,白蛋白38.2g/L,血红蛋白125g/L,免疫球蛋白恢复正常,后续持续氨基酸配方喂养6个月,逐渐恢复低敏饮食,监测各项指标逐渐趋于正常。
1、疾病特点
嗜酸性粒细胞胃肠炎(eosinophilic gastroenteritis,EGE)是一种少见的胃肠道疾病,儿童时期相对罕见,以胃肠道嗜酸性粒细胞浸润为特征,最常受累部位为胃和小肠。根据嗜酸性粒细胞浸润部位不同,可分为黏膜型、肌层型和浆膜型,其中黏膜型最常见。
2、分型及临床表现
(1)黏膜型:长期反复发作上腹部疼痛、餐后恶心呕吐、腹泻、体重下降,病变广泛严重时可出现小肠吸收不良、蛋白丢失性肠病、失血及贫血等全身表现。
(2)肌层型:相对少见,主要表现为梗阻性症状,如幽门梗阻、肠道梗阻,随病情进展梗阻症状加重。
(3)浆膜型:更为少见,特征性表现为胸腔积液或腹腔积液,常见大量无痛性腹腔积液。
3、诊断标准
2024年联合指南给出的标准为:(1)有胃肠道症状(如痉挛性疼痛、恶心呕吐、发热、腹泻、体重下降等);(2)病理活检需有一个或一个以上部位嗜酸性粒细胞浸润(不同部位有不同数量标准),或腹水中明确找到嗜酸性粒细胞;(3)排除能引起嗜酸性粒细胞增多的其他疾病,如寄生虫感染、结缔组织病、克罗恩病、淋巴瘤等。
4、治疗手段
治疗原则:避免接触过敏原、抑制变态反应和稳定肥大细胞,达到缓解症状、清除病变的目的。
(1)回避过敏原:对于过敏引起者,严格回避过敏原,抑制变态反应,稳定肥大细胞。约50%患儿有过敏性疾病病史,需进行饮食控制。
(2)糖皮质激素:对激素敏感,分为全身类固醇激素(如泼尼松,每公斤体重每天0.5-1mg,最大剂量不超过40mg,症状改善后2-8周内减量,以最低维持量维持治疗)和局部类固醇(如布地奈德,睡前空腹口服,全身副作用小,局部治疗效果好。
(3)免疫抑制剂等:针对难治性、重症、激素依赖或抵抗患者,研究使用免疫抑制剂、白介素受体拮抗剂、单克隆抗体等。
(4)肠内营养:适用于不能经口喂养、经口喂养不能满足能量需求、肠道疾病需限制液体量并增加营养配方能量密度的患者。可弥补热量不足,改善营养不良,提高免疫功能。途径包括口服和管饲(鼻胃管、鼻空肠管、胃造瘘、胃造瘘空肠管、空肠造瘘等),可按需喂养、间歇喂养或持续喂养。营养成分来源根据患儿状态选择要素配方(氮源为氨基酸)、半要素配方(氮源含短肽)或多聚物配方(整蛋白配方)。
查看更多
专家点评
儿童嗜酸性粒细胞性胃肠炎诊治核心指引:
1、疾病认知:嗜酸细胞浸润为核心,分型定症状
(1)本质:以胃肠道(胃、小肠最常受累)弥漫性 / 局限性嗜酸细胞浸润为特征,儿童罕见,需病理活检确诊。
(2)分型与症状:
1)黏膜型(最常见):长期反复上腹痛、餐后恶心呕吐、腹泻、体重下降,严重时出现蛋白丢失性肠病、贫血;
2)肌层型(少见):以幽门 / 肠道梗阻为主要表现,恶心呕吐、腹痛逐渐加重;
3)浆膜型(极少见):特征为大量无痛性腹腔积液(或胸腔积液)。
2、诊断要点:病理金标准 + 多维度排查
核心依据(2024 年联合指南):(1)有胃肠道症状(腹痛、呕吐、腹泻等);(2)病理活检(或腹水检查)证实嗜酸性粒细胞浸润(不同部位有明确数量标准);(3)排除寄生虫感染、结缔组织病、克罗恩病等其他致嗜酸性粒细胞增多的疾病。
辅助检查:(1)实验室检查:20%-80% 患者外周血嗜酸性粒细胞增高(不同分型数值不同),黏膜型常伴白蛋白、免疫球蛋白降低,部分IgE升高;(2)影像学:CT 示肠壁增厚、腹腔积液等,X 线可见粘膜水肿;(3)腹水穿刺:浆膜型患者腹水为渗出性,含大量嗜酸性粒细胞。
3、治疗核心:分层干预 + 营养支持
(1)基础治疗:严格回避过敏原(约 50%患者有过敏性疾病史),减少变态反应触发。
核心药物:糖皮质激素(对疾病高度敏感)
全身激素(泼尼松):剂量0.5-1mg/kg/d(最大≤40mg),症状改善后2-8周减量,以最低剂量维持;
局部激素(布地奈德):睡前空腹口服,全身副作用小,推荐优先使用。
进阶治疗:免疫抑制剂、白介素受体拮抗剂等(用于难治性、激素依赖/抵抗病例,仍在研究阶段)。
(2)营养支持(肠内营养):
适应证:无法经口喂养、热量摄入不足、需限制液体量的患者;
途径:口服或管饲(鼻胃管、鼻空肠管等),可选择按需、间歇或持续输注(营养泵匀速输注更安全高效);
配方选择:优先游离氨基酸配方(无致敏性、全营养、高能量密度、含易吸收的中链甘油三酯),适配蛋白过敏及低蛋白血症患者。
4、预后提示:多数预后良好,逐步恢复饮食耐受
大部分患者经规范治疗后预后佳,需回避过敏食物4-6周,之后可逐步降阶梯引入整蛋白食物,多数能恢复正常饮食耐受。