查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





女性,55岁,上海人,2021-12-08入中山医院感染病科。
主诉:左上肢皮肤斑块4月余,颈部及下肢斑疹2周。
现病史:
2021-07 患者左前臂出现多个斑疹,未予重视。
2021-08-02 斑疹加重,发展为红色水肿性丘疹,伴瘙痒,无发热、关节肿痛等。至A医院就诊:考虑丘疹性荨麻疹,予复方炉甘石洗剂,地松樟薄乳膏外涂。2021-08-21 加用卤米松外涂,症状无缓解,仍有新发,呈环状离心性扩散。
【体格检查】
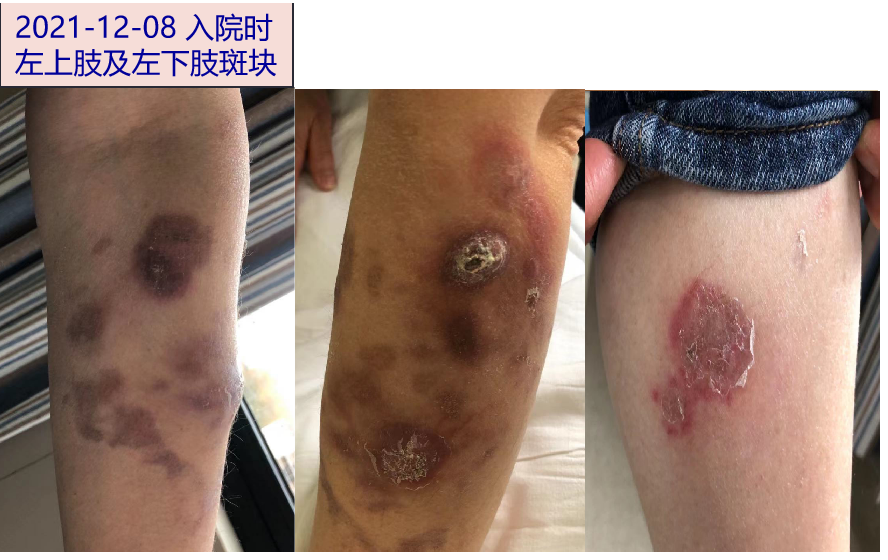
【实验室检查】
血常规:WBC 4.36×10^9/L;N 65%;HB 139 g/L;PLT 206×10^9/L;
炎症标志物:hs-CRP 0.6 mg/L;ESR 2 mm/H;PCT 0.03 ng/ml;
生化:ALT/AST 52/32 U/L;sCr 57 μmol/L,UA 217 μmol/L;LDH 232 U/L;Na 144 mmol/L,K 3.6 mmol/L;CK 98U/L,CK-MB 12 U/L;
尿常规、粪常规:(-);
病毒抗体:CMV-IgG+;CMV-IgM-;EBV抗体及HIV抗体均阴性;单个核细胞EBV-DNA <5.0×10^3,血浆EBV-DNA低于检出下限;CMV-DNA低于检出下限;
T-SPOT :A/B 14/35(阳性对照 305);
血涂片找微丝蚴:未找到;
免疫固定电泳:阴性;
细胞免疫:CD4 434 cells/ul;CD8 274 cells/ul;CD4/CD8 1.6 ;
肿瘤标志物:糖类抗原72-4 22.7 ng/ml,余均正常水平;
自身抗体:均阴性;
【辅助检查】
病史特点:患者中年女性,左上肢皮肤斑块4月余,下肢斑疹2周。起病慢,病程较长,以皮肤斑块斑疹为主要临床表现,无发热等全身症状。血炎症标志物均正常,T-SPOT升高,血清寄生虫抗体均阴性。外院皮肤活检病理无特征性改变,先后予以外涂抗过敏、抗真菌药膏治疗效果不佳。考虑病因如下:
细菌性感染:应考虑慢性感染病原体,如皮肤结核感染,可表现为鲜红色或红褐色粟粒大小结节,可融合成片,好发于面部,颈部等;也可见疣状皮肤病变, 可出现中央网状瘢痕、疣状边缘和四周红晕称为“三廓征”,多见于成年男性手背、指背等暴露部位;也可见硬红斑、皮肤溃疡等。再如,皮肤非结核分枝杆菌感染,可出现结节病变、皮肤溃疡。该患者皮肤病变病程进展缓慢,应考虑上述感染,结合T-SPOT升高,需警惕结核菌感染。建议再次行皮肤病理活检,完善病理及组织病原体检测协助诊断。
真菌感染:孢子丝菌病:由申克孢子丝菌引起的皮肤、皮下组织的慢性感染,病程可延续数月乃至数年,多见于农民、矿工等,可表现为皮下结节、脓肿、溃疡、肉芽肿等,可沿皮肤淋巴管分布。组织病理PAS染色可见圆形、梭形孢子和星状体。结合该例患者斑疹改变,考虑该诊断,但病程中无病原学证据,伊曲康唑短期抗真菌治疗后斑疹无好转。仍需病理及微生物检测进一步明确。
恶性肿瘤:该例患者中年女性,上肢斑块,慢性起病,先后抗真菌、抗过敏药物治疗效果不佳,虽外院病理未见明显肿瘤细胞,但仍需警惕皮肤来源肿瘤、血液系统肿瘤。可再次组织活检,必要时行PET-CT协助诊断。
急性发热性嗜中性皮病(Sweet病):与感染相关,部分与肿瘤相关,好发于女性,多见于四肢和颈部面部,病初为红色结节,逐渐扩大,边缘隆起,可形成脓疱或水疱。组织病理见中性粒细胞为主的浸润。该例患者皮损类似,但外院病理以淋巴细胞浸润为主。必要时再次活检协助诊断。
脂膜炎:起病急性或亚急性,以反复全身不适、关节痛、发热、皮下结节为特征。皮肤型脂膜炎以皮下结节为特征,皮下结节大小不等,结节性红斑好发于年轻女性,表现为胫前成群疼痛性结节。病理见淋巴细胞浸润为主,该患者起病缓慢,无发热、关节痛等症状,该诊断可能较小。
2021-12-08 多次建议外借外院病理切片会诊,患者及家属拒绝,要求重新活检。
2021-12-09 皮肤科会诊建议左上肢皮疹活检,1处红色水肿性斑块,1处结节。
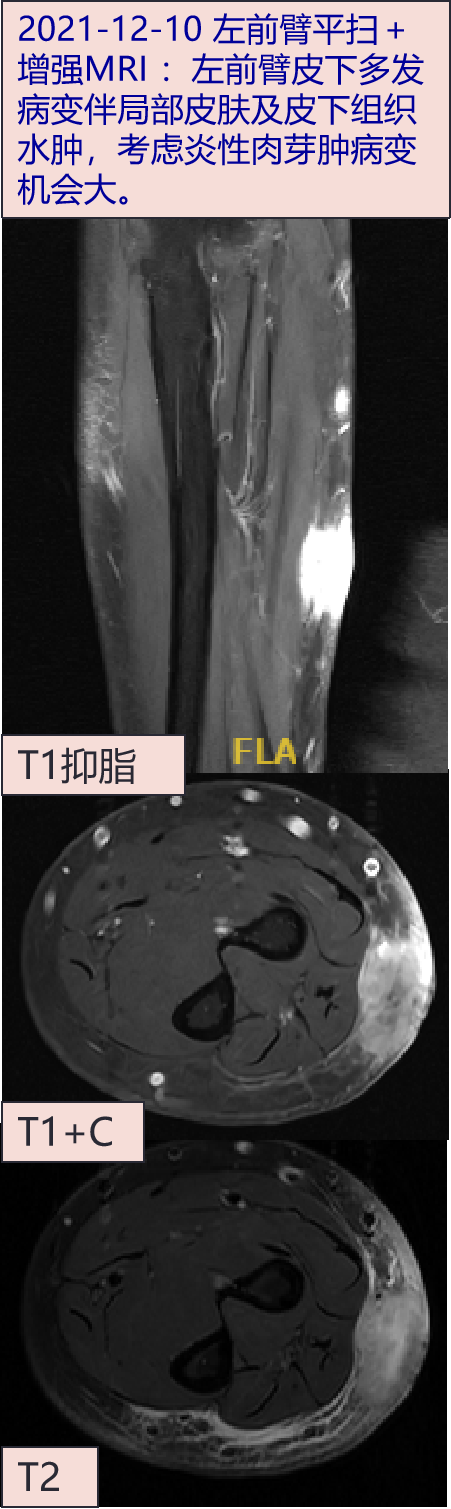
2021-12-10 左前臂平扫+增强MRI :左前臂皮下多发病变伴局部皮肤及皮下组织水肿,考虑炎性肉芽肿病变机会大。

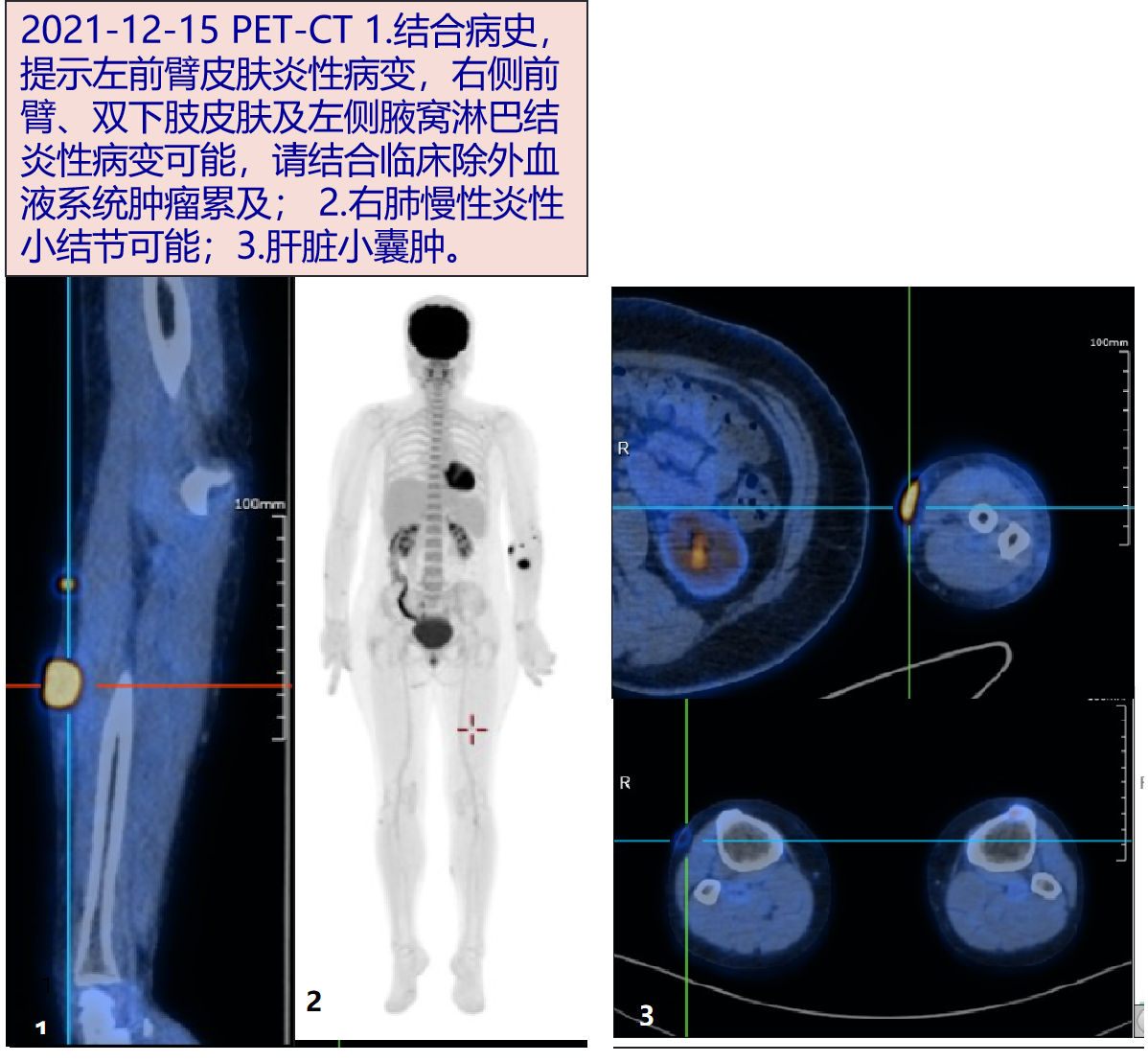
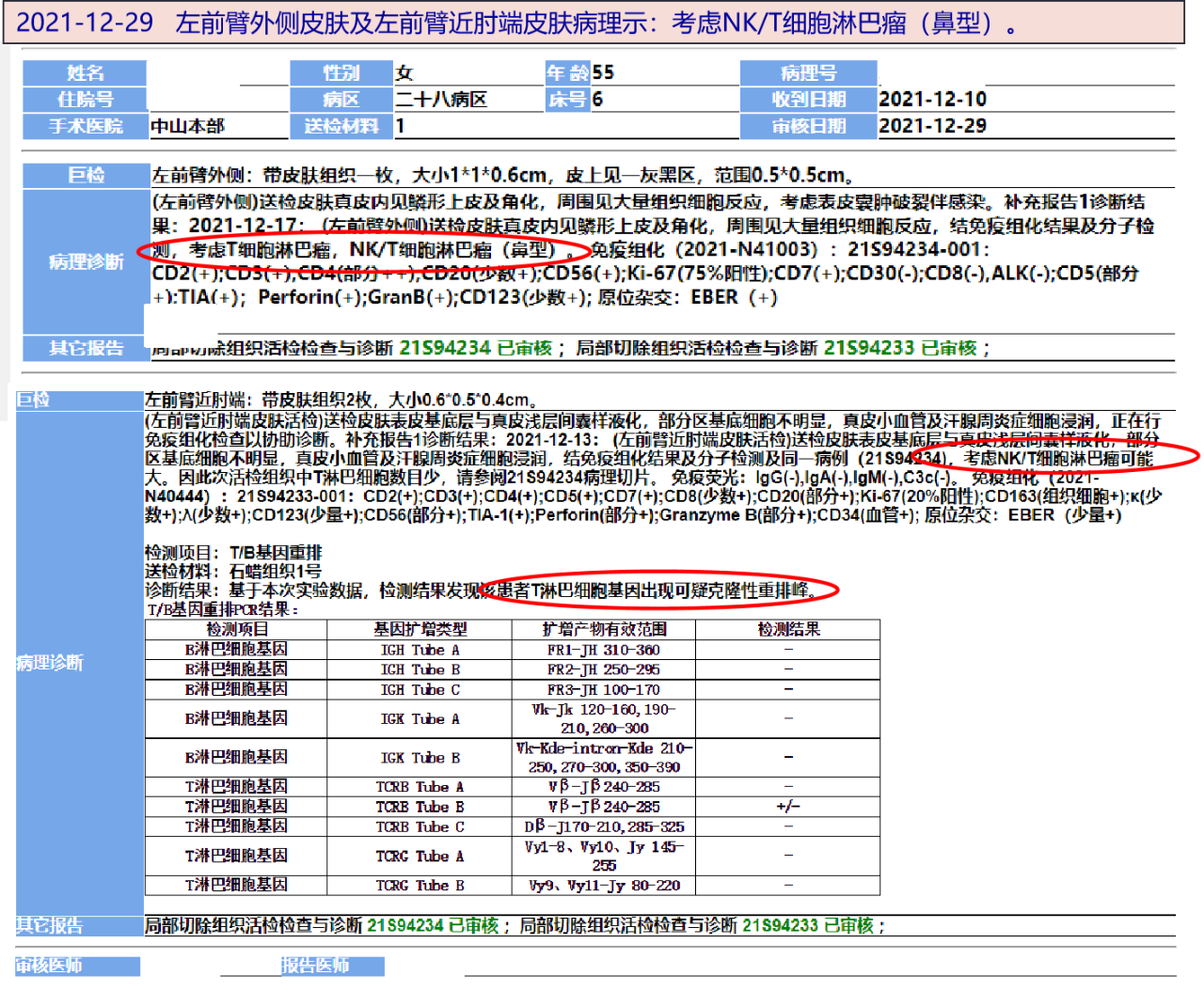
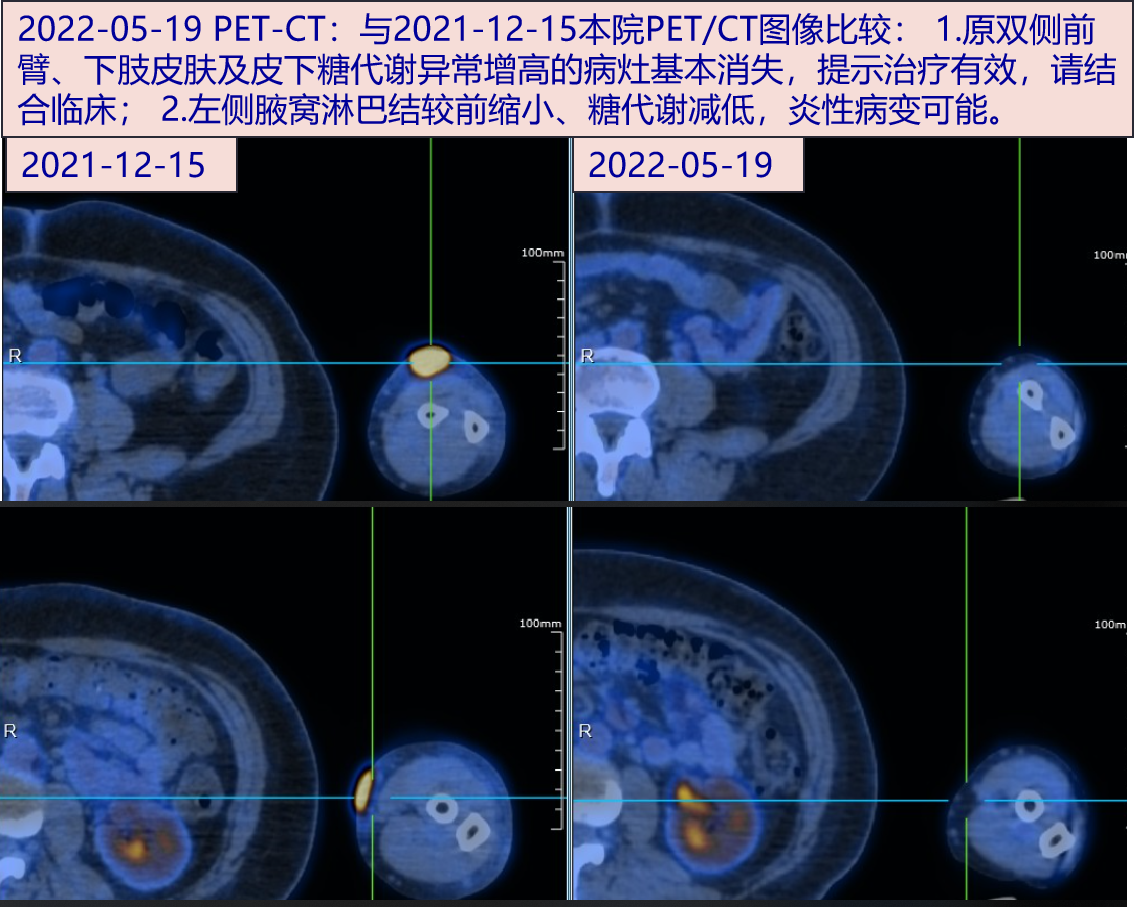
最后诊断:
结外NK/T细胞淋巴瘤(鼻型)
潜伏结核
诊断依据:
患者中年女性,因上肢斑块4月余,颈部及下肢斑疹2周入院,病程进展较慢,全身症状表现不明显。查血常规、CRP、ESR均正常,肝酶轻度升高,T-SPOT升高;PET-CT示左前臂皮肤、右侧前臂、双下肢皮肤及左侧腋窝淋巴结炎性病变;皮损组织活检病理示NT/T细胞淋巴瘤(鼻型),评估病情,无鼻部或鼻窦、上颌窦等部位累及,化疗后斑块消失。故诊断明确。
结外NK/T细胞淋巴瘤(鼻型)(extranodal NK/T-cell lymphoma, nasal type,ENKTL-NT)属于非霍奇金淋巴瘤(NHL)的一种少见类型,是发生于淋巴结外、源于成熟NK细胞或NK样T细胞的高度侵袭性恶性淋巴瘤;约占NHL的10%和结外淋巴瘤的30%,在亚洲和拉丁美洲多见。大多数ENKTL-NT发生于鼻腔、咽喉部,仅有20% 发生于鼻外部位,包括皮肤、胃肠道等。该案例属于皮肤结外NK/T细胞淋巴瘤(鼻型),好发于40岁男性,多见于四肢,也可累及头颈部和躯干;病情进展快,预后差(中位生存时间2-15月)。
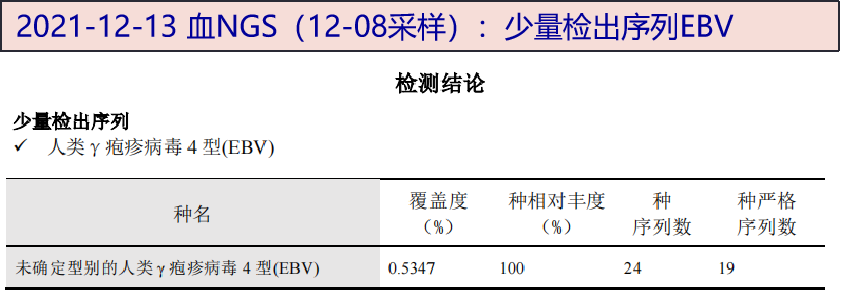
目前ENKTL-NT被证实是EBV感染相关淋巴瘤。可利用此特点进行疾病的诊断和疗效监测。如EBV编码小RNA早期区域(EBER)-1原位杂交阳性是其病理诊断的必要条件,血液EBV-DNA水平是具有高敏感性的肿瘤标志物。目前用于EBV-DNA水平检测的血标本成分包括全血、血浆及单个核细胞。有研究发现NK/T细胞淋巴瘤患者治疗前EBV-DNA载量越高预后越差。在该案例中全血EBV-DNA低于500 copy/ml,单个核细胞EBV-DNA低于5×10^3 copy/ml,化疗疗效尚可,可能与EBV载量不高相关。
ENKTL-NT的早期诊断至关重要,但由于病例较为少见,临床症状不典型,常常容易被误诊。本案例患者先后经历2次皮肤活检,最终确诊。其间由于疾病疑难,我科与血液科、病理科、影像科、核医学科进行了多学科诊疗讨论,提高了诊断效率。自我科开设多学科诊疗模式门诊以来,每月需要进行2-6场的讨论,为疑难病症患者提供了更精准的医疗服务,也体现患者对该医疗模式的需要。
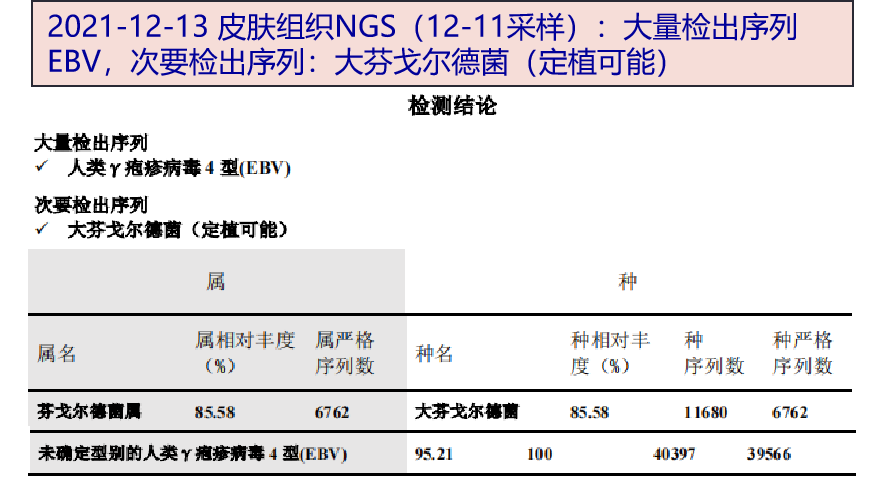
值得注意的是,本案例中对患者的血、皮肤组织标本均进行了宏基因组二代测序,血和组织标本中检出EBV,其中组织标本存在大量EBV序列,可见mNGS血标本具有更高的灵敏度。
作者:王青青 金文婷 马玉燕
审阅:胡必杰 潘珏

查看更多