查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





慢性阻塞性肺疾病(简称慢阻肺)是最常见的慢性气道疾病,也是健康中国2030行动计划中重点防治的疾病。为了及时反映国内外的研究进展,更好地指导我国慢阻肺的临床诊治和研究工作,中华医学会呼吸病学分会慢性阻塞性肺疾病学组和中国医师协会呼吸医师分会慢性阻塞性肺疾病工作委员会组织专家对“慢性阻塞性肺疾病诊治指南(2013年修订版)”进行了修订。
临床表现、诊断及评估
(一)临床表现
1.病史:诊断慢阻肺时,为减少漏诊,应全面采集病史,包括症状、危险因素暴露史、既往史、系统回顾和并发症等。
(1)危险因素;
(2)既往史:包括哮喘史、过敏史、结核病史 、儿童时期呼吸道感染及呼吸道传染病史如麻疹、百日咳等;
(3)家族史:慢阻肺有家族聚集倾向;
(4)发病规律:起病隐匿,缓慢渐进性进展,常有反复呼吸道感染及急性加重史,随着病情进展,急性加重愈渐频繁;
(5)发病年龄、与季节的关系:多于中年以后发病,秋、冬寒冷季节症状明显;
(6)并发症:心脏病、骨质疏松、骨骼肌肉疾病、肺癌、抑郁和焦虑等;
(7)慢性呼吸衰竭和肺源性心脏病史:慢阻肺后期出现低氧血症和(或)高碳酸血症,可合并慢性肺源性心脏病和右心衰竭。
2.症状:
(1)主要临床表现:慢阻肺的主要症状是慢性咳嗽、咳痰和呼吸困难。早期慢阻肺患者可以没有明显的症状,随病情进展日益显著;咳嗽、咳痰症状通常在疾病早期出现,而后期则以呼吸困难为主要表现。
(2)症状特征及演变:①慢性咳嗽:是慢阻肺常见的症状。咳嗽症状出现缓慢,迁延多年,以晨起和夜间阵咳为著。②咳痰:多为咳嗽伴随症状,痰液常为白色黏液浆液性,常于早晨起床时剧烈阵咳,咳出较多黏液浆液样痰后症状缓解;急性加重时痰液可变为黏液脓性而不易咳出。③气短或呼吸困难:早期仅在劳力时出现,之后逐渐加重,以致日常活动甚至休息时也感到呼吸困难;活动后呼吸困难是慢阻肺的“标志性症状”。④胸闷和喘息:部分患者有明显的胸闷和喘息,此非慢阻肺特异性症状,常见于重症或急性加重患者。
3.并发症的表现:
(1)右心功能不全:当慢阻肺并发慢性肺源性心脏病失代偿时,可出现食欲不振、腹胀、下肢(或全身)浮肿等体循环淤血相关的症状。
(2)呼吸衰竭:多见于重症慢阻肺或急性加重的患者,由于通气功能严重受损而出现显著的低氧血症和二氧化碳潴留(Ⅱ型呼吸衰竭),此时患者可有明显发绀和严重呼吸困难;当二氧化碳严重潴留,呼吸性酸中毒失代偿时,患者可出现行为怪异、谵妄、嗜睡甚至昏迷等肺性脑病的症状。
(3)自发性气胸:多表现为突然加重的呼吸困难、胸闷和(或)胸痛,可伴有发绀等症状。
4.体征:慢阻肺的早期体征可不明显,随着疾病进展,胸部体检可见以下体征:
(1)视诊及触诊:胸廓前后径增大、剑突下胸骨下角(腹上角)增宽;呼吸变浅、呼吸频率增快、呼气时相延长、辅助呼吸肌(如斜角肌和胸锁乳突肌)参加呼吸运动,重症患者可见胸腹呼吸矛盾运动,部分患者在呼吸困难加重时采用缩唇呼吸方式和(或)前倾体位;合并低氧血症时可见患者黏膜和皮肤发绀;触诊可有剑突下心脏抬举感等。
(2)叩诊:胸部叩诊可呈过清音,心浊音界缩小,肺肝界降低,均系肺过度充气所致。
(3)听诊:双肺呼吸音减低,呼气延长,可闻及干性啰音或哮鸣音和(或)湿啰音;心音遥远,剑突下心音较清晰响亮。此外,合并肺心病时患者可见下肢水肿、腹水和肝脏肿大并压痛等体征;合并肺性脑病时偶可引出神经系统病理体征。
5.实验室检查及其他监测指标:
(1)肺功能检查:肺功能检查是目前检测气流受限公认的客观指标,是慢阻肺诊断的“金标准”,也是慢阻肺的严重程度评价、疾病进展监测、预后及治疗反应评估中最常用的指标。慢阻肺的肺功能检查除了常规的肺通气功能检测如FEV1、FEV1与FVC的比值(FEV1/FVC)以外,还包括容量和弥散功能测定等,有助于疾病评估和鉴别诊断。吸入支气管舒张剂后FEV1/FVC<70%是判断存在持续气流受限,诊断慢阻肺的肺功能标准。在临床实践中,如果FEV1/FVC在68%~70%之间,建议3个月后复查是否仍然符合FEV1/FVC<70%的条件,减少临界值病例的过度诊断。在明确慢阻肺诊断的前提下,以FEV1占预计值%来评价气流受限的严重程度。气流受限导致的肺过度充气,使肺总量(TLC)、残气容积(RV)、功能残气量(FRC)、残气容积与肺总量比值(RV/TLC)增高,肺活量(VC)减低。深吸气量(IC)是潮气量与补吸气量之和。在慢阻肺中,IC的下降与呼气末肺容量增加有关,可作为肺容量变化的简易评估指标。深吸气量与肺总量之比(IC/TLC)可以反映慢阻肺呼吸困难程度,预测死亡风险。肺泡间隔破坏及肺毛细血管床丧失可使弥散功能受损,一氧化碳弥散量(DLCO)降低。(2)胸部影像学检查:①胸部X线检查。慢阻肺早期X线胸片可无明显变化,随后可出现肺纹理增多和紊乱等非特征性改变。主要X线征象为肺过度充气,表现为肺野透亮度增高,双肺外周纹理纤细稀少,胸腔前后径增大,肋骨走向变平,横膈位置低平,心脏悬垂狭长,严重者常合并有肺大疱的影像学改变。X线胸片对确定肺部并发症及与其他疾病(如肺间质纤维化、肺结核等)鉴别具有重要意义。慢阻肺并发肺动脉高压和肺源性心脏病时,X线胸片表现为:右下肺动脉干扩张,其横径≥15 mm或右下肺动脉横径与气管横径比值≥1.07,或动态观察右下肺动脉干增宽>2 mm;肺动脉段明显突出或其高度≥3 mm;中心肺动脉扩张和外周分支纤细,形成“残根”征;圆锥部显著凸出(右前斜位45°)或其高度≥7 mm;右心室增大。②胸部CT检查:高分辨率CT对辨别小叶中心型和全小叶型肺气肿以及确定肺大疱的大小和数量,有较高的敏感度和特异度,多用于鉴别诊断和非药物治疗前评估。对预测肺大疱切除或外科减容手术等的效果有一定价值。利用高分辨率CT计算肺气肿指数、气道壁厚度、功能性小气道病变等指标,有助于慢阻肺的早期诊断和表型评估。
(3)脉搏氧饱和度(SpO2)监测和动脉血气分析:当患者临床症状提示有呼吸衰竭或右心衰竭时应监测SpO2。如果SpO2<92%,应该进行动脉血气分析检查。呼吸衰竭的动脉血气分析诊断标准为静息状态下海平面呼吸空气时 PaO2<60 mmHg,伴或不伴有 PaCO2>50 mmHg。
(4)心电图和超声心动图检查:对于晚期慢阻肺以及慢阻肺急性加重的鉴别诊断、并发肺源性心脏病以及慢阻肺合并心血管系统疾病的诊断、评估和治疗具有一定的临床意义与实用价值。慢阻肺合并慢性肺动脉高压或慢性肺心病心电图可表现为:额面平均电轴≥+90°;V1导联R/S≥1;重度顺钟向转位(V5导联R/S≤1);RV1+SV5≥1.05 mV;aVR导联R/S或R/Q≥1;V1~V3导联呈QS、Qr或qr(酷似心肌梗死,应注意鉴别);肺型P波。慢阻肺合并慢性肺源性心脏病超声心动图可出现以下改变:右心室流出道内径≥30 mm;右心室内径≥20 mm;右心室前壁厚度≥5 mm或前壁搏动幅度增强;左、右心室内径比值<2;右肺动脉内径≥18 mm或肺动脉干≥20 mm;右心室流出道/左心房内径>1.4;肺动脉瓣曲线出现肺动脉高压征象者(a波低平或<2 mm,或有收缩中期关闭征等)。
(5)血常规检查:稳定期外周血嗜酸粒细胞(EOS)计数对慢阻肺药物治疗方案是否联合ICS有一定的指导意义,部分患者由于长期低氧血症,其外周血血红蛋白、红细胞和血细胞比容可明显增高,部分患者可表现为贫血。
(二)诊断与鉴别诊断对有慢性咳嗽或咳痰、呼吸困难、反复下呼吸道感染史和(或)有慢阻肺危险因素暴露史的患者,临床上应该考虑慢阻肺诊断的可能性。
1.诊断标准:慢阻肺的诊断主要依据危险因素暴露史、症状、体征及肺功能检查等临床资料,并排除可引起类似症状和持续气流受限的其他疾病,综合分析确定。肺功能检查表现为持续气流受限是确诊慢阻肺的必备条件,吸入支气管舒张剂后FEV1/FVC<70%即明确存在持续的气流受限。临床医生可使用图1的诊断流程进行慢阻肺诊断。
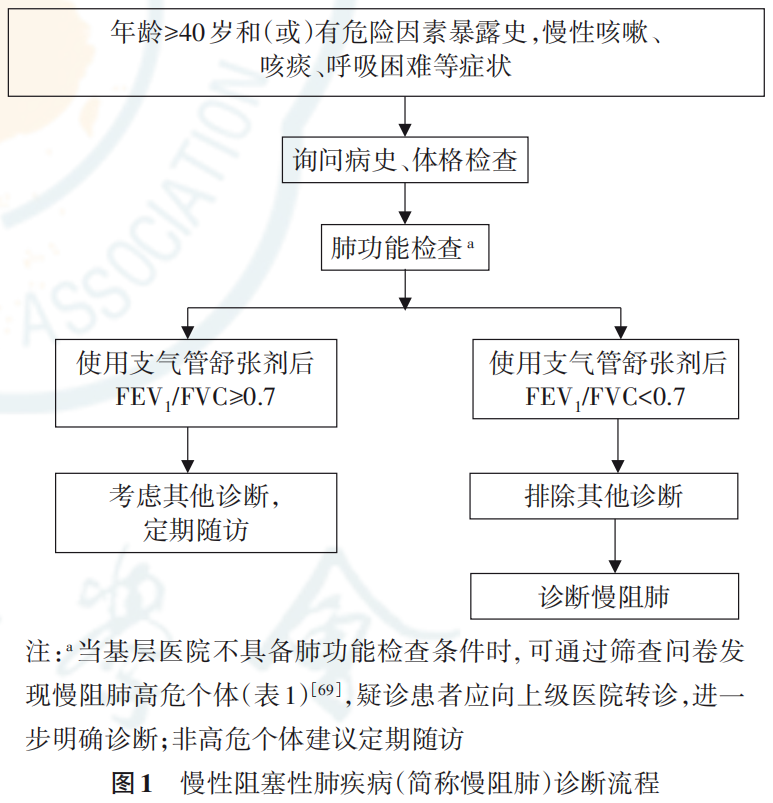

2.鉴别诊断:慢阻肺应与哮喘、支气管扩张症、充血性心力衰竭、肺结核和弥漫性泛细支气管炎等疾病进行鉴别(表2)。应注意当哮喘发生气道重塑时,可导致气流受限的可逆性减少,需全面分析患者的临床资料才能作出正确的判断。此外还要明确,慢阻肺和哮喘这两种疾病亦可同时存在于同一患者。

(三)慢阻肺的综合评估慢阻肺病情评估应根据患者的临床症状、肺功能受损程度、急性加重风险以及并发症/并发症等情况进行综合分析,其目的在于确定疾病的严重程度,包括气流受限的严重程度、患者健康状况及未来不良事件的发生风险(如急性加重、住院或者死亡等),以最终指导治疗。
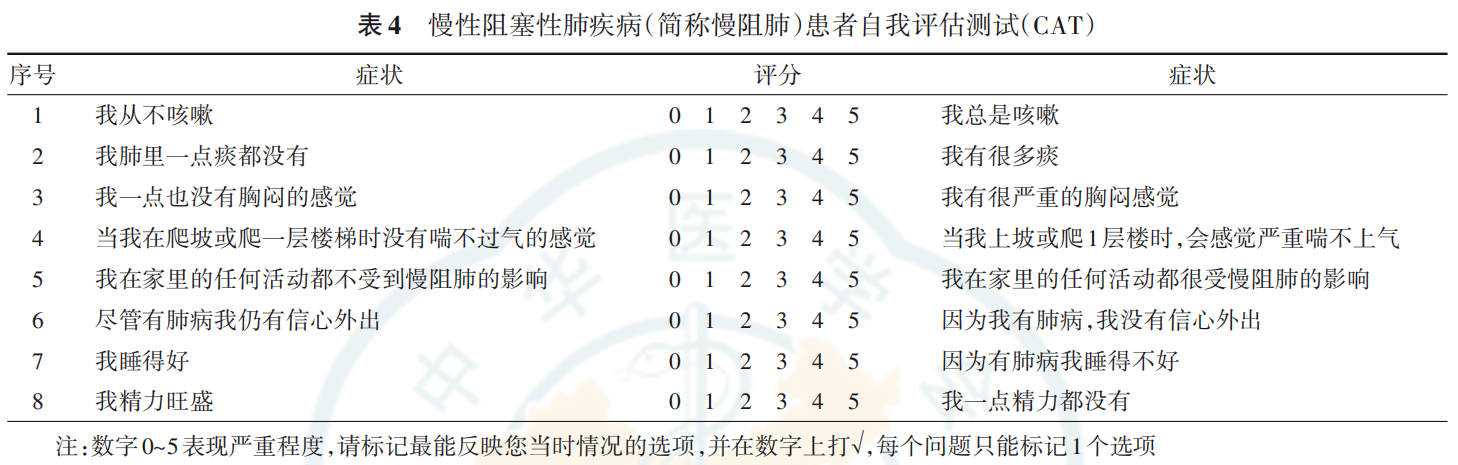
1.症状评估:可采用改良版英国医学研究委员会(modified British medical research council, mMRC)呼吸困难问卷(表3)对呼吸困难严重程度进行评估,或采用慢阻肺患者自我评估测试(COPD Assessment test,CAT)进行综合症状评估(表4)。

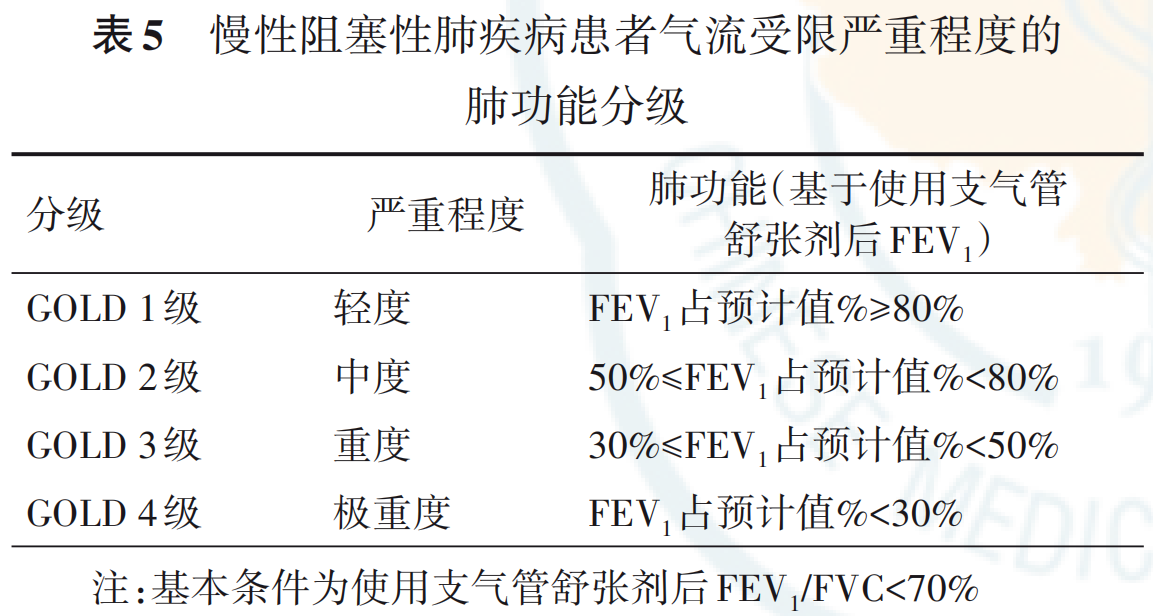
2.肺功能评估:可使用GOLD分级,按照气流受限严重程度进行肺功能评估,即以FEV1占预计值%为分级标准。慢阻肺患者根据气流受限程度分为1~4级(表5)。
3.急性加重风险评估:慢阻肺急性加重可分为轻度(仅需要短效支气管舒张剂治疗)、中度[使用短效支气管舒张剂并加用抗生素和(或)口服糖皮质激素治疗]和重度(需要住院或急诊、ICU治疗)。慢阻肺急性加重的严重程度评估及临床分级详见第六章。
急性加重风险评估是依据前一年的急性加重次数,若上一年发生2次及以上中/重度急性加重,或者1次及以上因急性加重住院,评估为急性加重的高风险人群。未来急性加重风险的预测因素主要为既往急性加重史,其他可参考症状、肺功能、嗜酸粒细胞计数等。近年有研究提示,部分慢阻肺患者存在误吸因素导致的急性加重风险增加,需要注意甄别。
4.稳定期慢阻肺综合评估与分组:依据上述肺功能分级和对症状及急性加重风险的评估,即可对稳定期慢阻肺患者的病情严重程度进行综合性评估(图2),并依据该评估结果选择稳定期的治疗方案。综合评估系统中,根据患者气流受限程度分为GOLD 1~4级;根据症状水平和过去1年的中/重度急性加重史将患者分为A、B、C、D 4个组。
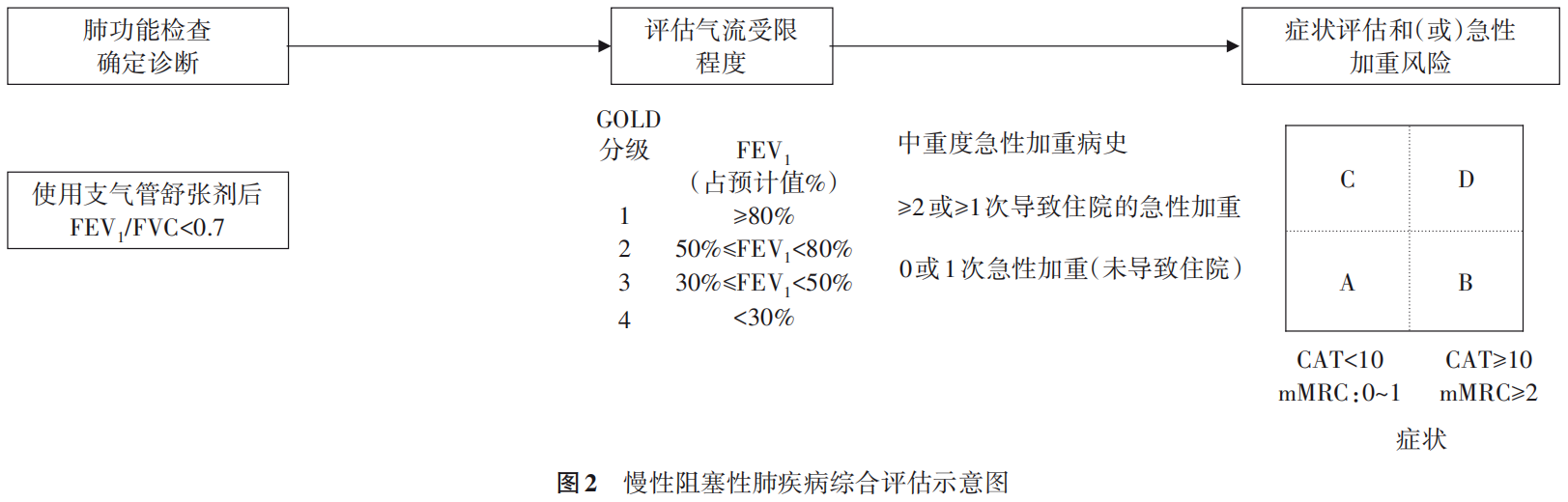
当患者的肺功能损害与症状之间存在明显的不一致时,应进一步评价患者的并发症、肺功能(肺容积及弥散功能)、肺部影像学、血氧和运动耐力等指标。对呼吸困难重,但肺功能损害不严重的慢阻肺患者,需排查心血管疾病、胃食管反流、肺血管疾病、焦虑/抑郁等其他导致呼吸困难的常见疾病;对存在严重气流受限,但临床症状却轻微的慢阻肺患者,需注意因运动减少等因素导致的呼吸困难症状被低估,可行6 min步行试验等运动耐力测试,以反映患者的症状严重程度,进一步判断其与初始评估是否一致,是否需要加强治疗。
5.慢阻肺并发症的评估:在对慢阻肺患者进行病情严重程度的综合评估时,还应注意患者的各种全身并发症,如心血管疾病(包括外周性血管疾病)、骨骼肌功能障碍、骨质疏松症、焦虑/抑郁、睡眠呼吸暂停综合征、恶性肿瘤、代谢综合征、糖尿病、胃食管反流等慢性并发症,治疗时应予以兼顾。
节选自《慢性阻塞性肺疾病诊治指南(2021年修订版)》
作者 中华医学会呼吸病学分会慢性阻塞性肺疾病学组 中国医师协会呼吸医师分会慢性阻塞性肺疾病工作委员会
查看更多