查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





70岁男性,主诉反复咳嗽、咳痰10余年,加重1月余。
患者10余年前起反复出现咳嗽、咳痰伴气短,就诊于我院呼吸科门诊诊断为间质性肺炎,间断口服止咳平喘药物治疗,病情控制尚可,但期间多次出现病情加重。此后患者先后就诊于北京协和医院、我院风湿免疫科及我科,补充诊断为ANCA相关性血管炎、肺栓塞,给予激素、免疫抑制剂、抗凝、抗炎、化痰平喘等治疗后,每次均病情好转出院,但患者后续多次自行停药,未规范诊治。1个月前,患者无明显诱因出现刺激性干咳,无咯血症状;11天前出现活动后气短,休息后可缓解。门诊完善肺CT提示双肺间质性改变,为求进一步诊治,由门诊收治入我科。
否认高血压、冠心病及糖尿病病史。
2021年于我院诊断ANCA相关性血管炎及肺栓塞,予激素、吗替麦考酚酯、抗凝治疗,病情好转后自行停药。
自行输注间充质干细胞三次,末次输注距入院不足一个月。
查体:一般生命体征正常,双肺可闻及爆裂音及细湿啰音,双下肢无水肿,手足可见杵状指,无风湿免疫相关症状及体征。
血气分析:提示Ⅰ型呼吸衰竭(未吸氧,经皮末梢血氧饱和度91%)。
血常规:白细胞升高。
炎症及纤维化相关:炎症指标PCT和SAA异常。
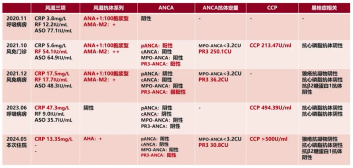
风湿相关:风湿三项C3、C4升高,血沉加快,KL-6 1522U/mL,CPK>500U/L,风湿抗体系列ANA 1:100阳性,PR3-ANCA阳性,ANCA抗体定量P3为30.8。
肿瘤标志物:多项异常。
感染相关:军团菌抗体IgM阳性,GM试验复查两次均为阳性。
病原学:痰培养见金黄色葡萄球菌,真菌培养见热带念珠菌、白念珠菌。
肺功能:提示重度限制性通气功能障碍、小气道功能障碍,弥散功能中度减低。

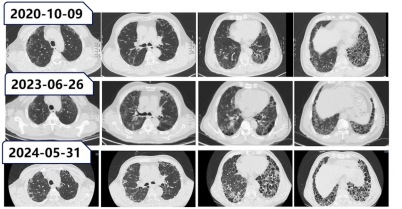
肺CT:双肺间质性改变。
超声心动图:肺动脉压力轻度升高,间接估测肺动脉收缩压40mmHg。
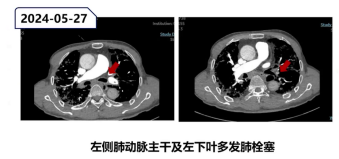
肺动脉CT:提示左侧肺动脉主干及左下叶多发肺栓塞。
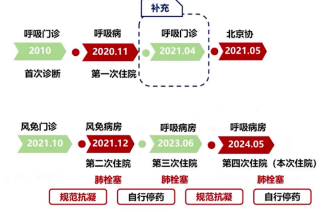
(1)病史梳理:患者最早于2021年4月首次诊断肺栓塞,规范抗凝1个月后自行提前复查肺动脉CTA,提示充盈缺损完全恢复正常;此次不规范复查结果给予其不当治疗信心,导致后续症状好转后反复自行停用抗凝药物,2021年10月起多次因肺栓塞复发间断住院,复查肺动脉均提示肺栓塞。此前因医院信息系统更新,2021年4月首次肺栓塞诊断报告未在初始病史采集时发现,导致对其反复停药的原因初期存疑。
(2)病因排查:患者存在复发性肺栓塞,排除治疗依从性差(擅自停药)这一因素后,需警惕恶性肿瘤、抗磷脂抗体综合征、遗传性易栓症等潜在病因。通过统计5次就诊的肿瘤标志物,发现多项指标异常且后期呈升高趋势,其中CA125从112U/mL升至399U/mL;但结合研究文献(2024年7月《柳叶刀·呼吸病学》),以上皮损伤为特征表型的肺纤维化患者可出现CA125、CA199高浓度表现,故肿瘤标志物升高是否与恶性肿瘤相关、是否为肺栓塞诱因,仍有待商榷。

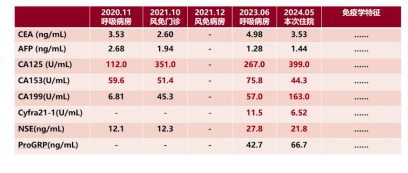
(3)指标波动:梳理5次就诊的风湿免疫相关指标发现,其免疫学特征呈动态变化,2021年10月风湿抗体系列提示ANA 1:100(胞浆型)、AMA-M2(++),p-ANCA及c-ANCA均阳性;2023年6月风湿抗体系列及ANCA均恢复正常;CCP抗体自2020年11月阴性起,随复诊逐渐升高,2024年5月本次入院时已>500RU/mL。
(4)多学科会诊与诊断调整:2020年11月患者首次入住呼吸科时,因无风湿免疫疾病特征性症状,风湿科会诊暂不考虑风湿免疫性疾病;2021年10月风湿门诊诊断为ANCA相关性血管炎(AAV),予激素+吗替麦考酚酯口服治疗,同年12月风湿免疫科住院进一步肯定该诊断,继续予上述方案治疗;2023年6月呼吸科住院时,仍认可既往AAV诊断,建议维持激素联合吗替麦考酚酯治疗。2021年完善肌炎抗体谱、关节超声等辅助检查,均未见异常;2024年5月本次入院,呼吸科考虑患者此前p-ANCA阳性与尿蛋白导致的肺泡损伤相关,且目前无风湿免疫疾病相关临床症状、体征及影像学表现,认为当前风湿病诊断依据不足。
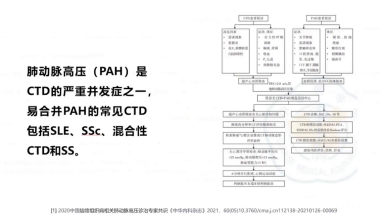
(5)对肺动脉高压的影响:患者自2021年起,每次住院均提示肺动脉压力轻度升高(约40mmHg),且数年内心肺高压未恶化;结合其风湿免疫学抗体波动情况,目前对肺动脉高压的病因存在疑问,暂无法明确是由肺栓塞导致,还是与未分化结缔组织病(CTD)、早期 CTD 等免疫学异常相关。
(1)针对性治疗
1)原发病与免疫相关治疗:予静脉甲泼尼龙40mg(bid,3天)后调整为qd(6天),联合补钙、保胃治疗;予百令胶囊联合乙酰半胱氨酸抗纤维化,同时对症给予化痰、平喘、止咳治疗。
2)抗感染治疗:初始予哌拉西林他唑巴坦联合左氧氟沙星经验性抗感染,后因GM试验阳性、真菌培养阳性,调整为美罗培南,后续先后加用伏立康唑口服、卡泊芬净50mg静滴,再联合两性霉素B雾化治疗。
3)肺栓塞治疗:予低分子肝素(治疗量)抗凝,后续序贯为华法林口服抗凝。
(2)疗效与病情分析
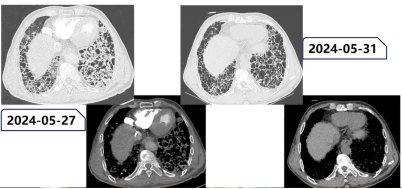
2024年5月28日至6月11日(共14天)治疗期间,患者病情快速好转,治疗3天后即可下床活动,无明显气短;复查影像学提示肺内纤维化性改变较前明显变细、变窄。综合分析,考虑患者病情改善与肺内感染控制相关,同时推测其此前存在肺血栓栓塞相关静脉回流不畅导致的肺水肿,以及干细胞输注后免疫相关肺损伤、肺水肿,上述因素共同影响了其病情表现。
查看更多
专家点评
本病例呈现了一例以血清学自身抗体异常为突出特征,但临床表现不典型的复杂间质性肺疾病(ILD),其诊疗过程涉及风湿免疫、血栓栓塞及肺动脉高压等多系统问题的交织,并对新兴治疗手段进行了探索。
首先,在疾病性质与诊断层面,患者血清学呈现动态变化,先后出现p-ANCA及抗SSA抗体等多种自身抗体阳性,但缺乏与之对应的典型临床综合征表现。这种“血清学-临床分离”现象在ILD中并不少见,目前可将其归类为“具有自身免疫特征的间质性肺炎(IPAF)”。其意义在于提示潜在的自身免疫病理背景,但确切的疾病分类可能需在长期随访中,随着新特征的出现而“水落石出”。这体现了风湿免疫病诊断的动态性和复杂性。
其次,在合并症与发病机制层面,本病例的肺栓塞(PE)与肺动脉高压(PH)成因多元。PE的发生不能用单一因素解释,长期激素使用、潜在的血管内皮损伤均为重要诱因。同时,PH的形成是多重因素叠加的结果:①PE本身可导致慢性血栓栓塞性肺动脉高压;②ILD本身因肺泡结构破坏和缺氧可引起肺血管收缩与重塑;③潜在的自身免疫性疾病本身也是PH的已知病因之一。此外,在ILD的评估中,需警惕肿瘤标志物的升高,它们可能提示疾病活动、快速进展或并发恶性肿瘤,需动态监测与鉴别。
最后,关于间充质干细胞(MSC)治疗的探讨。该患者接受了MSC输注,其后的影像学可能与此相关,但也可能与未规范治疗的肺栓塞等因素混杂。目前,MSC治疗在呼吸系统疾病领域仍处于临床前探索与早期临床试验阶段,其疗效与安全性尚未确立,分化趋向性等关键科学问题有待解决。国内暂未批准其临床应用。本例提示,在评估任何新兴疗法时,必须严格排除其他未控制的合并症干扰,并建立规范的随访体系,方能进行客观评估。
总结而言,本病例是一个展现多系统疾病复杂互动的范例。它强调了对ILD患者需进行全面的风湿免疫筛查与长期随访,对PE/PH等合并症进行多病因溯源与综合管理,并对干细胞等前沿疗法秉持审慎、科学的研究态度。这类病例的成功管理,高度依赖于多学科协作与个体化的全程诊疗策略。