查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:中山大学附属第一医院 苏磊
增加HbA1c为糖尿病诊断依据
《中国2型糖尿病防治指南(2020年)》增加了糖化血红蛋白(HbA1c)作为糖尿病的诊断依据之一。既往我们主要依据空腹血糖、随机血糖或口服葡萄糖耐量试验(OGTT)2 小时血糖。
更新的原因是HbA1c可以稳定地反映过去2-3个月的平均血糖水平,和糖尿病的慢性并发症相关,也作为糖尿病控制的目标之一,并且检测时不需要空腹,缺点是价格较贵。
应用HbA1c诊断糖尿病的条件
01
检测方法需标准化。根据《糖化血红蛋白测定专家共识》(中华糖尿病杂志2014),所用的方法应该可溯源至国际临床化学与医学实验室联盟(IFCC)参考方法,厂商应提供可溯源至IFCC 参考方法的相关证明,实测值与可接受参考值(真值)的差值在±0.5% HbA1c范围内,如达到此测定质量目标,则应满足室内变异<2.0%。
02
存在影响红细胞寿命的疾病时不能使用HbA1c。因为糖化血红蛋白是血液红细胞中的血红蛋白与葡萄糖结合的产物,影响红细胞寿命的因素会影响HbA1c的数值,比如血液透析,近期失血会引起HbA1c假性降低。
对于血糖没有达到糖尿病的诊断标准,但是又高于正常的一种中间状态,指南称为“空腹血糖受损“和”糖耐量减低“,并采用世界卫生组织1999年的分类标准,即:
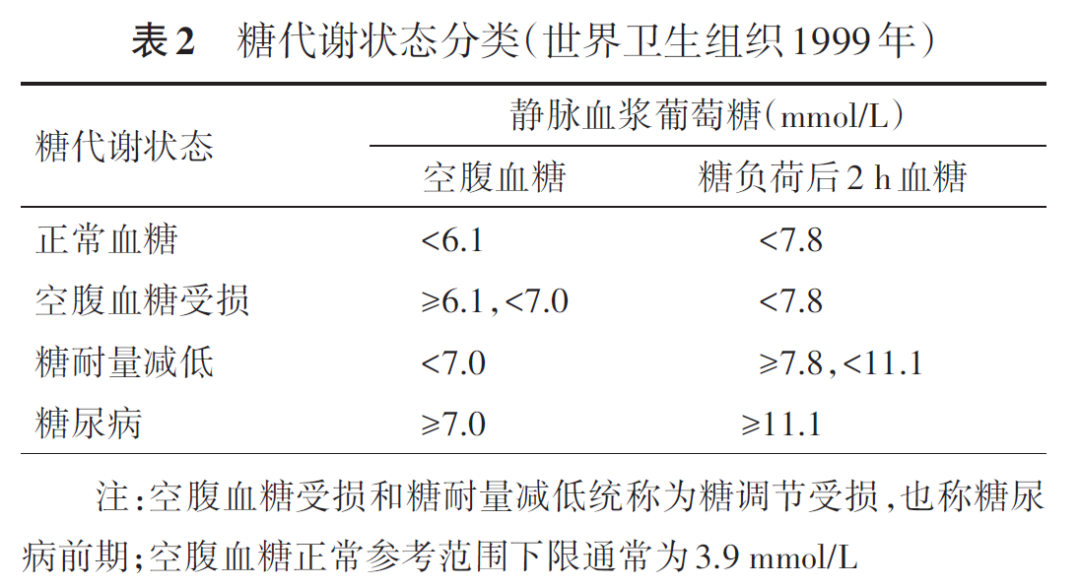
与我国指南稍有不同的是,美国糖尿病学会指南使用“糖尿病前期“(Prediabetes)的概念,包括了空腹血糖受损和/或糖耐量减低和/或HbA1c在5.7%–6.4%之间。糖尿病前期与肥胖症(尤其是腹部或内脏肥胖症),血脂异常(高甘油三酯和/或低HDL胆固醇)以及高血压相关,将来发生糖尿病和心血管疾病的风险增高(Cai,Zhang et al. 2020)。
需要指出,糖尿病前期是可逆的,部分人群经过饮食运动等生活方式干预后,可以使血糖保持稳定甚至恢复到正常水平。“糖尿病前期”是预防2型糖尿病的重要窗口,关于糖尿病的预防,详见第3章。
糖尿病的分型
和教科书一致,将糖尿病分为1型糖尿病(T1DM)、2型糖尿病(T2DM)、特殊类型糖尿病和妊娠期糖尿病4种类。
对T1DM和T2DM的鉴别有助于制定治疗方案。本指南列出了T1DM和T2DM的主要鉴别点,年龄通常小于30岁;“三多一少”症状明显;常以酮症或酮症酸中毒起病;非肥胖体型;空腹或餐后的血清C肽浓度明显降低;超过90%的T1DM患者存在≥1种自身抗体,如谷氨酸脱羧酶抗体(GADA)、胰岛细胞抗体(ICA)、胰岛细胞抗原2抗体(IA‑2A)、锌转运体8抗体(ZnT8A)等。
糖尿病患者中,T2DM占据了90%以上,但是T2DM患者之间存在极高的异质性,对治疗的反应也不相同,科学家正在试图综合使用遗传风险评分,生化和临床指标对糖尿病进行精准的诊断和防治。
对于特殊类型中的单基因突变型糖尿病,如何在临床工作中发现并进行相应的诊断?以下临床情况需要引起注意并考虑基因突变检查:
1.较强的家族史,比如青少年的成人起病型糖尿病(MODY)家系内至少3代直系亲属均有糖尿病患者。
2.发病年龄,6个月以内的新生儿糖尿病,80%-85%都可以发现单基因突变,比如钾离子通道KCNJ11基因突变,SUR1亚单位(ABCC8)突变,胰岛素基因突变等。
3.没有T1DM或者T2DM的典型特征(糖尿病自身抗体阴性,非肥胖,缺乏其他代谢综合征组分),反而可能存在其他系统受累,比如线粒体糖尿病存在神经性耳聋、肌无力、视网膜色素变性。
4.空腹高血糖程度较轻(空腹血糖5.5-8.5mmol /L,A1C5.6%-7.6%),并且病情相对稳定。
5.特殊的体貌。比如脂肪组织完全或部分缺失(脂肪萎缩)。
临床怀疑MODY时,可以抽血提取DNA做HNF1A,GCK,HNF4A,PDX1,HNF1B等基因突变的检查。怀疑线粒体糖尿病时,可以抽血做线粒体tRNALeu(UUR)(A3243G)基因突变的检查。怀疑家族性部分脂肪营养不良,可以做LMNA基因突变的检查。
诊断明确有助于生育遗传咨询。比如大部分类型的MODY为常染色体显性遗传,父母一方为MODY,其子女有50%的可能为携带同样的突变的MODY。诊断明确有助于指导治疗,比如GCK基因突变型MODY,尽管血糖轻度升高,但不会导致糖尿病并发症,因此无须治疗。而HNF1A和HNF4A基因突变型MODY,口服磺脲类药物可很好的控制血糖,而其他药物如二甲双胍则效果不佳。
很多激素参与了生理状态血糖稳态的维持,比如糖皮质激素、胰高血糖素、生长激素、儿茶酚胺、胰岛素,此外,甲状腺激素和雄激素也参与了组织葡萄糖的代谢,过量时可以影响胰岛素的作用。
比如皮质醇通过增加肝脏的葡萄糖产生来增加血糖,同时增加周围组织的胰岛素抵抗。又比如肾上腺素通过作用于α肾上腺素受体,从而抑制胰岛素分泌,并且增加肝和肌肉中糖原的分解,同时刺激脂肪分解。通过作用于β肾上腺素受体,肾上腺素可增加外周胰岛素抵抗。
因此,很多内分泌疾病(库欣综合征、胰高糖素瘤、肢端肥大症、嗜铬细胞瘤、甲状腺功能亢进症、生长抑素瘤、原发性醛固酮增多症等)都可以升高血糖,原发病治愈后血糖可以正常,故均统称为特殊类型糖尿病。
对于其他特殊类型糖尿病,可参考相关的指南或者共识。比如器官移植术后与服用免疫抑制剂相关的新发糖尿病,可参考《中国移植后糖尿病诊疗技术规范》,见器官移植,2019,10,(1):1-9。比如《儿童单基因糖尿病临床诊断与治疗专家共识》,见中华儿科杂志,2019,57(7):508-514.
来源:代谢网
查看更多