查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:中国医学科学院北京协和医学院 北京协和医院 郭潇潇 方理刚 朱文玲
病例简介
从双下肢无力到心脏受累
患者男性,64岁,双下肢无力3年,活动后气短2年,加重1个月收入院。
患者3年前平地行走1公里出现双下肢无力,停下休息可缓解。2年前出现平地快走400米后胸闷、气短。斜坡行走50米自觉双下肢沉重感明显,上抬费力,蹲下站起费力。就诊外院查血生化:谷丙转氨酶(ALT)59 U/L,白蛋白(Alb)45 g/L,肌酸激酶(CK)2270 U/L,总胆固醇(TC)5.88 mmol/L,低密度脂蛋白胆固醇(LDL-C)3.89 mmol/L。尿常规:蛋白+,余阴性。超声心动图(ECHO):左室射血分数(LVEF)60%,室壁运动幅度正常。24小时动态心电图(Holter):平均心率71次/分,最慢52次/分,最快96次/分;窦性心律,偶发房性早搏(房早),短阵房性心动过速(房速),多源性室性早搏(室早,493次/24小时),Ⅰ度房室传导阻滞。胸片未见异常。诊断“冠心病”,予阿司匹林、硝酸异山梨酯口服,症状缓解不明显。
患者1个月前睡眠中突发憋气,坐起可缓解,平躺后再次出现,伴咳嗽、咳白沫痰,心前区压迫感,双下肢轻度水肿。就诊当地医院,查血生化:ALT 46 U/L,谷草转氨酶(AST)54 U/L,乳酸脱氢酶(LDH)454 U/L;肌酶谱:CK 1445 U/L,肌酸激酶同工酶(CKMB)42 U/L,肌钙蛋白I(cTnI)0.13 ng/ml;N末端脑钠肽前体(NT-ProBNP)1656 pg/ml;超敏C反应蛋白(hsCRP)24.30 mg/L。心电图(ECG):心房扑动(房扑,4~6︰1下传),左前分支阻滞,室早。ECHO:LVEF 48%,左室壁运动减低,少量心包积液。肺动脉CT血管造影(CTA):未见肺栓塞现象,双侧中等量胸腔积液。冠脉造影:未见明显异常。正电子发射计算机断层显像(PET-CT):未见恶性肿瘤征象。
给予利尿治疗后症状有所缓解。患者3年来体重下降10 kg,饮食、二便正常。为进一步诊治转来我院。
从各项检查中寻找蛛丝马迹
入院查体 体温36.2℃,心率52次/分,呼吸20次/分,血压106/75 mmHg,指氧饱和度98%,体质指数(BMI)19.38 kg/m2。双下肺听诊少量爆裂音。心律不齐,可闻及早搏,各瓣膜区未闻及杂音及附加心音。双上肢肌力正常,双下肢肌容量明显减少,双下肢近端肌力Ⅳ+级,远端肌力V级,肌张力正常,腱反射正常,病理征未引出;双下肢无水肿,无明显肌肉压痛。曾因工作需要长期接触油漆,已退休10年;吸烟45年,偶饮酒。
常规检查 血常规正常;尿常规+沉渣:蛋白0.3 g/L;24小时尿蛋白:1.25 g;便常规+隐血:阴性;肝肾功能:ALT 48 U/L,AST 73 U/L,LDH 396 U/L,肌酐(Cr)78 mmol/L;糖化血红蛋白、甲功均正常。肌酶谱:CK 1665 U/L,CKMB 48.1 U/L,cTnI 0.15 μg/L,肌红蛋白(Myo)432 μg/L;CK同工酶电泳:CKMM 96.2%,CKMB 1.6%,CKBB 0%。免疫指标,抗核抗体谱18项:抗核抗体(+)斑点型1:80,余阴性;抗ENA(4+7):阴性;抗中性粒细胞胞浆抗体3项均阴性;肌炎抗体谱:阴性。炎症指标:hsCRP 11.10 mg/L,血沉(ESR)24 mm/h;肿瘤坏死因子(TNF-α)10.4 pg/ml;补体C3、C4(-);免疫球蛋白(Ig)3项:IgG 19.65 g/L,IgM 3.16 g/L,IgA正常;肿瘤指标均阴性。胸部CT:双肺下叶胸膜下间质性改变,纵隔淋巴结肿大。
心脏相关检查 血脑钠肽:300 ng/L。ECG:房扑(4~5︰1下传),多源性室性异位搏动,交界区逸博(图1)。Holter:房扑(缓慢型),心搏总数79752个(23小时23分),平均心率56次/分,最高心率103次/分,最低心率35次/分;9607个室性异位搏动,724次成对,234阵二联/三联律;9阵室性心动过速(室速,最长由5个组成);室性逸搏及逸搏心律。ECHO:心肌病变,双房左室略增大,左室下后壁运动明显减低,LVEF 46%;轻度二、三尖瓣关闭不全,轻-中度肺高压。心脏核磁共振:双房左室略增大,左室壁运动减低,LVEF 44%;二尖瓣、三尖瓣反流,室间隔基底段、中间段心肌中层内延迟强化,微量心包积液(图2)。
病毒指标 风疹病毒、单纯疱疹病毒、弓形体IgM抗体、柯萨奇病毒A16抗体等均阴性。
骨骼肌肉相关检查 肌电图:肌源性损害(活动期);大腿核磁共振:双大腿皮下脂肪层变薄,双大腿肌肉广泛片状长T2信号影,符合肌炎改变(图3)。骨骼肌活检(股四头肌):肌纤维大小不等,散在重度萎缩肌纤维,个别肌纤维坏死伴吞噬现象,肌内膜散在CD4+、CD68+细胞,夹杂个别CD8+细胞,部分肌纤维膜MHC-I表达增加。结论:炎性肌病改变,可见于免疫介导,中毒及副肿瘤综合征。
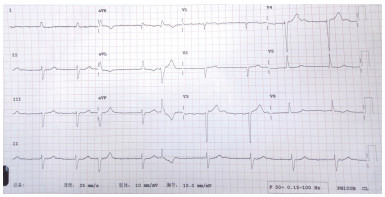
图1 患者入院心电图:房扑(4~5︰1下传),多源性室早
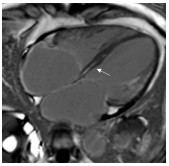
图2 心脏核磁共振:室间隔基底段、 中间段心肌中层内延迟强化(箭头)
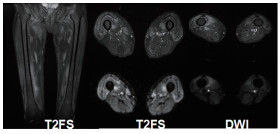
图3 大腿核磁共振:双侧大腿肌肉广泛片状T2高信 号,前群、内侧群受累为著,肌筋膜增厚、T2信号增高
病例分析
此例老年男性,慢性病程,隐匿起病,逐渐进展,存在多系统受累。以骨骼肌病变为最早表现:下肢肌力下降,近端肌力减低为著。进而出现心脏症状:活动耐力逐渐减低,入院前出现夜间阵发性呼吸困难及下肢水肿。呼吸系统可见肺间质改变及轻-中度肺高压。泌尿系统尿蛋白阳性。病程中患者体重明显下降。辅助检查提示全身炎症反应明显,心脏存在心肌病变合并房性及室性心律失常,骨骼肌为炎症性肌源性改变;能够同时引起上述两种横纹肌病变的疾病有特发性炎症性肌病,包括多发性肌炎(PM)、皮肌炎(DM)、包涵体肌炎及非特异性肌炎;肿瘤相关性肌炎;感染相关性肌炎和药物相关性肌炎;其他可以同时累及心肌和骨骼肌的肌病还有内分泌肌病、代谢性肌病、肌营养不良等,但是这些疾病常无明显全身炎症改变,骨骼肌病理也与本例肌肉病理不同。本例患者无明确感染、肿瘤及可疑药物服用证据,根据1975年博昂/皮特(Bohan/Peter)建议的诊断标准或2015年《中国多发性肌炎诊治共识》,其症状符合特发性肌炎之中多发性肌炎的典型临床表现:隐匿起病,双侧对称性近端肌无力,血CK明显升高,肌电图提示活动性肌源性损害,骨骼肌活检病理符合炎症性肌源性损害。
多发性肌炎可有多种骨骼肌以外的临床表现,如疲乏、发热、体重下降等全身症状,关节痛和(或)关节炎等关节表现,间质性肺炎和胸膜炎等肺部表现,还有消化道、肾脏以及周围血管受累的可能。心脏受累在PM/DM发生率为6%~75%,心脏表现主要与心力衰竭和心律失常有关,包括活动后气短、心悸、下肢水肿、夜间阵发性呼吸困难,甚至晕厥等。病理生理基础以心肌、心脏传导系统炎性损害为主,也有较为少见的瓣膜、心包及冠状动脉病变。文献报告,左室舒张功能受损的发生率为42%~50%,但多为亚临床改变;左室肥厚发生率为8%~15%,左室收缩功能减低发生率为5.6%~11.7%;各种心律失常的发生率在25%~38.5%,常见类型包括早搏、房速、束支传导阻滞,不同程度房室传导阻滞及室速也有报告。瓣膜病变发生率在7%~23%,病变包括瓣叶增厚、瓣叶脱垂、瓣膜反流和狭窄(二尖瓣、主动脉瓣)——多数未严重到需要手术处理。有8%~66.7%患者发生心包炎或心包积液,心包积液以少到中量为主,多无血流动力学影响。此外,还有4.6%~6%的患者会发生心肌梗死。
文献复习PM/DM的心脏受累情况
PM/DM的心肌受累为心肌炎性改变。临床表现多样,从无明显临床症状到胸闷、胸痛、心悸、活动耐量下降甚至猝死;血清中心肌损害特异性的肌钙蛋白I或肌钙蛋白T可能不同程度升高;但肌钙蛋白的升高与心肌梗死不同,不呈升高、达峰而后下降的特点,而是无明显规律的波动。心脏结构改变常见左室腔正常大小或轻度增大,室壁运动节段性或弥漫减低,左室收缩及舒张功能不同程度下降。心肌病理表现为:T淋巴细胞及单核细胞浸润,呈多灶状分布在心肌细胞周围及肌纤维内,心肌细胞的变性、坏死;微小血管壁的炎性细胞浸润;以及心肌纤维化改变。心脏核磁共振是近年在临床广泛应用的无创评估影像学手段。有学者对55例无心脏临床表现的PM/DM患者行心脏核磁共振检查,其中7%左室射血分数减低,63.3%心肌中层出现延迟强化(LGE)。心肌病变以左室侧壁和下壁受累最为常见,存在LGE患者的左室射血分数明显低于无LGE患者,因而目前推荐对PM/DM患者积极开展心脏核磁共振检查,以早期发现亚临床心肌受累。
对77例PM患者进行回顾性研究发现,32.5%(25/77)的患者存在心律失常,其中左前分支传导阻滞占13.0%、右束支传导阻滞占9.1%、其他还包括室内传导阻滞、房室传导阻滞、房早、室早、房速、房扑/房颤和室速等。传导系统异常与PM患者的年龄、病程、炎症活动情况、CK升高程度无明确相关性。2例患者在糖皮质激素治疗过程中传导阻滞进展,3例房室传导阻滞患者在病情稳定随访期间出现心脏骤停。传导系统受累在希氏束和室内束支最为多见,病理表现以纤维化为主,这可能是心律失常对免疫抑制治疗反应欠佳的原因。推测传导系统损害发生较早,如果已经出现显著的心律失常,病情逆转的机会较小。
PM/DM患者心绞痛或心肌梗死相关症状的发生率为4%~18%。一项基于人群的回顾性研究纳入774例PM/DM患者及相应年龄、性别的普通人群;PM患者发生心肌梗死的风险是对照组的3.89倍。PM患者合并动脉粥样硬化传统危险因素的比例较普通人群明显升高,而且慢性炎症本身促进动脉粥样硬化的发生发展。
研究显示,心脏受累是PM/DM死亡的最主要影响因素。对1977-2009年炎症性肌病心脏受累相关研究进行系统回顾发现,有51例心源性死亡。其中慢性心力衰竭死亡占21%,心肌梗死占18%,完全房室传导阻滞占10%,急性心肌炎占10%,心源性猝死占4%。
与其他系统受累不同,心脏受累对免疫抑制治疗似乎并不敏感。系统回顾发现:118例特发性炎性肌病患者接受免疫抑制治疗,57例对激素治疗反应较好的患者中有心脏受累的仅15例。对16例患者的前瞻性研究发现6例对激素反应较好(其中4例无心脏受累),而治疗无反应的10例中9例有心脏受累,且心脏病变的进展与疾病发现时间及活动程度不相关。一些伴严重心律失常的病例报告提示即使经过规范的免疫抑制治疗,患者的骨骼肌肉症状消失,炎性指标和肌酸激酶都维持在正常范围内,心律失常的情况仍可能缓慢进展,最终出现心脏骤停或Ⅲ度房室传导阻滞。
明确诊断,治疗与转归
根据以上文献复习,本例患者明确诊断多发性肌炎,心脏受累情况严重,同时存在心肌和传导系统病变。完善经颈内静脉心内膜活检术,心肌病理提示局部心肌细胞肥大,未见明确炎细胞浸润、心肌坏死及纤维增生。心内膜活检未获得有诊断意义的病理结果考虑与取材大小及部位有关。患者其他临床资料已明确心脏受累,请免疫科会诊,同意多发性肌炎伴心脏受累、肺间质病变诊断,建议积极治疗;先予注射用甲泼尼龙琥珀酸钠80 mg qd治疗两周,同时加用丙种球蛋白20 g共3天,之后泼尼松减量为每日1 mg/kg应用4~6周,并加用每周一次环磷酰胺0.4 g静脉注射。
给予注射用甲泼尼龙琥珀酸钠每日80 mg期间,患者心电图仍提示持续房扑(5~6︰1),频发室早,非持续性室速。日间心率波动在35~60次/分,夜间心率30~40次/分,血压尚稳定。考虑此例患者有明确心脏传导系统受累,对激素治疗无明显反应,结合文献经验,传导系统病变有隐匿进展的趋势,经与患者及家属充分沟通,植入心脏复律除颤器治疗。
经醋酸泼尼松片、丙种球蛋白和抗心肌重构药物治疗,患者出院时下肢肌无力消失,心力衰竭症状控制,炎症指标好转。随诊1年,病情稳定,心功能Ⅰ级,LVEF50%,但ECG仍提示频发室性异位搏动。
# 总结
多发性肌炎是一组病因不清,以对称性 四肢近端肌肉无力,肌肉压痛,血清肌酶升高为特征的弥漫性肌肉炎症性疾病,可累及全身系统,包括肺,消化道,心脏(心力衰竭、心律失常、心包炎等),肾脏和关节等。
鉴别诊断需与其他特发性肌炎,感染相关性肌炎,药物性肌炎,内分泌相关肌病,代谢性肌病,营养不良症等鉴别。心脏受累是炎性肌病预后不良的独立危险因素,应保持高度警惕,注意筛查心电图、心脏超声和心脏核磁共振,以尽早发现并开始治疗。
心脏受累时血清肌钙蛋白可能轻度升高,但是血清肌酸激酶由于骨骼肌破坏呈现不成比例的显著升高,在临床实践中应注意鉴别肌酸激酶、肌酸激酶同工酶和肌钙蛋白升高的临床意义。
精选30个心内经典病例,由专家解析并点评。12月1日起,每日发布一例,并提供PDF全文下载。反复研读,受益匪浅!稀缺专题,值得收藏!
中国医学论坛报版权所有,转载须授权
查看更多