查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





既往史
59岁女性,主诉食欲减退1年,头痛发热1月。
1年前无明显诱因出现食欲减退,当地医院对症治疗效果不佳。1月前出现头痛、发热、寒战伴呕吐,头痛位于额部,呈跳痛,发热峰值38.5℃,退热药效果欠佳。9月11日当地医院住院,查出HIV感染,抗感染治疗疗效欠佳。病程中,患者有头晕、乏力、恶心、呕吐,无胸闷、胸痛、咳嗽、咳痰、视物模糊、腹痛、腹胀,食欲睡眠差,大便无明显异常,小便频次增多,1年体重下降15kg。
糖尿病病史2年,服药不规律,未规律监测血糖。
1990年因流产大出血,2011年因子宫肌瘤行全子宫切除术。
查体:生命体征平稳,体温36.4℃,血压136/82mmHg。患者营养不良,精神萎靡,慢性病容,表情忧虑,轮椅推入病房,查体合作。皮肤黏膜苍白,弹性减退,毛发分布正常,双侧瞳孔等大等圆,对光反射灵敏,甲状腺未触及,呼吸音粗,未闻及干湿啰音,心脏听诊、腹部触诊及四肢肌力肌张力均正常,双下肢无水肿。身高1.5米,体重37.4kg,BMI 16.6,体形消瘦。
内分泌检查:泌乳素980.75mIU/L(约46.2μg/L),高于绝经后女性正常上限两倍左右,但第二天复查降至25.2μg/L;生长激素及IGF-1正常;24小时皮质醇节律异常,8点皮质醇49.7nmol/L显著低于正常范围,16点和24点正常,ACTH正常,24小时尿皮质醇低于正常下限;FT3和FT4低于正常范围,TSH正常;性腺功能方面,雌二醇处于绝经期女性正常范围,但促卵泡激素及黄体生成素显著低于正常下限,提示性腺功能减退。
其他检查:24小时尿量2.06L,视力和视野无异常;存在中度贫血,粪便隐血阳性;肝肾功能正常,血钾正常,血钠略低于正常下限;糖化血红蛋白5.86%,空腹及7点血糖正常,血脂正常;C反应蛋白、降钙素原及细菌培养未发现感染证据;肿瘤标志物两项略高于正常上限,甲胎蛋白等正常,心电图正常。

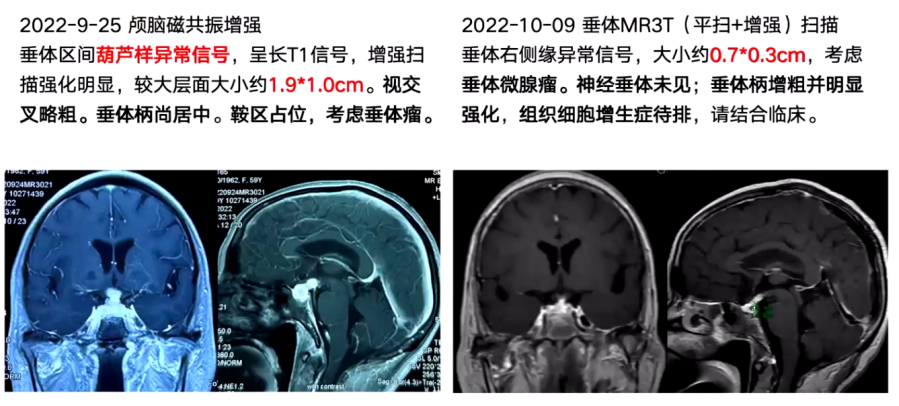
外院头颅MRI:检查显示,9月23日平扫见鞍区及鞍上占位性病变;9月25日增强扫描见垂体区葫芦样异常信号,强化明显,大小约1.9cm×1cm,视交叉略增粗,垂体柄居中,考虑鞍区占位,初步考虑垂体瘤。
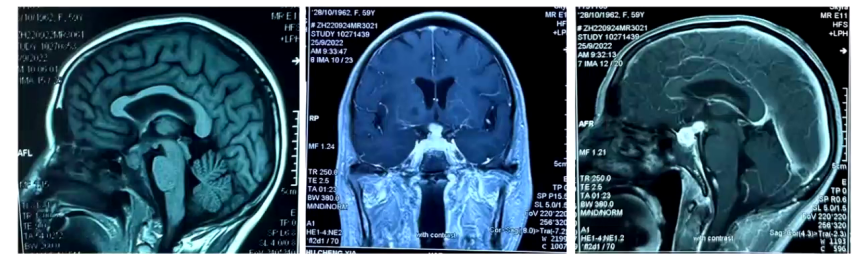
初步诊断:1)垂体占位;2)垂体功能减退症;3)中度贫血;4)2型糖尿病;5)消瘦
结合指南,该患者泌乳素水平虽有升高,但未达泌乳素瘤诊断标准,考虑为垂体柄占位效应所致。同时,患者存在肾上腺、甲状腺及性腺功能减退。依据相关综述,患者8点皮质醇两次检查均低于83nmol/L,可诊断为继发性肾上腺皮质功能减退;FT3、FT4降低,TSH正常,考虑存在中枢性甲减;雌二醇正常但LH和FSH降低,提示低促性腺激素性性功能减退;IGF-1正常,暂不考虑生长激素缺乏。
诊疗计划:1)记24小时出入量;2)监测血糖、电解质;3)氢化可的松50mg st IVD;4)兰索拉唑30mg qd IVD;5)醋酸泼尼松10mg tid PO;6)完善相关检查
糖皮质激素治疗后,患者出入量发生变化,出现多尿症状,考虑中枢性尿崩症,检测血尿渗透压,结果符合中枢性尿崩症诊断。指南推荐去氨加压素口服治疗,起始剂量50μg,根据血钠浓度调整剂量。治疗过程中,根据患者情况调整醋酸泼尼松剂量,加用优甲乐25μg及氯化钾缓释片维持电解质平衡。

治疗第4天,患者入量2850ml,出量1850ml,血钠126.7mmol/L,血钾4.01mmol/L,BNP降低。考虑到患者在糖皮质激素治疗后出现中枢性尿崩症,进一步进行垂体影像学检查,结果显示垂体窝巨大占位较前显著缩小,垂体右缘考虑垂体微腺瘤,神经垂体未见异常,垂体柄增粗并强化,组织细胞增生症待排。

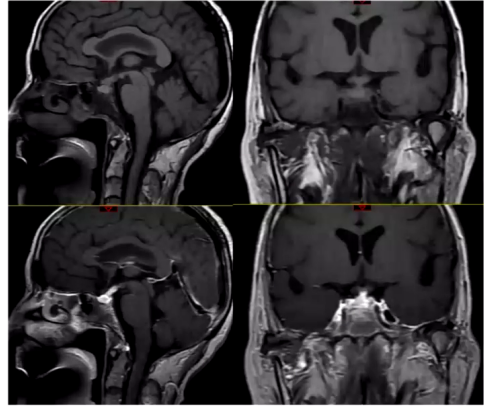
垂体腺瘤的诊断需结合临床表现、内分泌学检查及鞍区影像学检查。
根据2023年JAMA发表的综述,评估垂体肿瘤应进行以下检查:所有患者需进行内分泌评估以确定激素是否分泌过多;大腺瘤患者应进行占位效应评估,包括垂体功能减退及视野检查;已知或疑似患者建议进行垂体专用扫描方案,即垂体增强核磁共振及动态核磁共振扫描。

垂体解剖结构与生理功能方面,垂体分为垂体前叶(腺垂体)和垂体后叶。腺垂体分泌泌乳素、生长激素等多种激素,神经垂体分泌抗利尿激素和催产素,这些激素作用于靶器官维持生理功能。鞍区占位可能导致激素分泌过量或垂体功能减退。
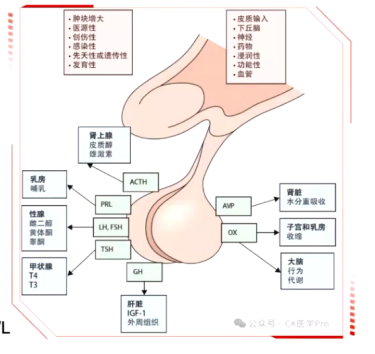
自身免疫性垂体炎(autoimmune hypophysitis,AH)是一种自身免疫介导的罕见疾病,侵犯下丘脑垂体及其邻近器官,分为原发性和继发性。主要表现为腺垂体功能减退、中枢性尿崩症,甚至下丘脑功能障碍。疑诊特点包括头痛、视力下降、视野缺损、中枢性尿崩症、部分或全部腺垂体功能减退,影像学表现为垂体和垂体柄对称性匀称性增大,强化均匀,垂体柄增粗无偏移,垂体后叶高信号消失,视交叉受压移位等。多数患者为孕期或产后女性,继发性患者可能自身抗体阳性或伴有其他自身免疫疾病。需与垂体腺瘤、颅咽管瘤等鉴别,诊断金标准为组织病理学检查,但多通过临床表现、内分泌功能、影像学及糖皮质激素试验性治疗综合诊断。

此患者临床表现、实验室检查及影像学检查均支持自身免疫性垂体炎诊断。考虑诊断后,需鉴别原发性还是继发性。原发性最常见为淋巴细胞性垂体炎,继发性包括多种系统性疾病、感染性病变、鞍区肿瘤或囊肿炎症、免疫治疗诱导及副肿瘤性相关疾病等。进一步病因学检查,患者多项自身抗体阴性,暂不考虑多种自身免疫相关疾病,胸部CT及超声检查也无相关证据,综合考虑为淋巴细胞性垂体炎。

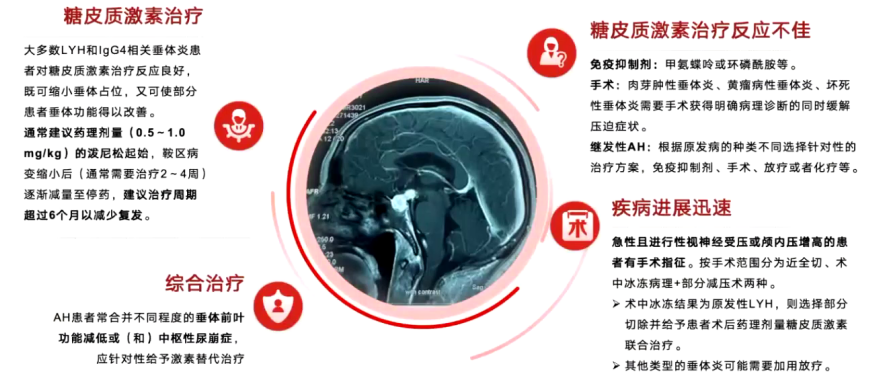
针对淋巴细胞性垂体炎,2019年罕见病诊疗指南提出,多数患者对糖皮质激素治疗反应良好,可缩小垂体占位并恢复部分垂体功能。推荐泼尼松起始剂量0.5-1mg/kg/d,该患者体重约40kg,推荐起始剂量20- 40mg/d,鞍区病变通常在治疗2-4周缩小,逐渐减量,治疗周期超6个月以减少复发。同时,患者常合并垂体前叶功能减退和/或中枢性尿崩症,需针对性激素替代治疗。若糖皮质激素治疗反应不佳,考虑加用免疫抑制剂或手术。若存在急性进行性视神经受压或颅内压增高,具有手术指征,手术方式包括全切或术中冰冻病理联合部分减压术,根据病理结果决定后续治疗。
查看更多