查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者 河西学院附属张掖人民医院 屠松
肿瘤免疫治疗就是通过重新启动并维持肿瘤-免疫循环,恢复机体正常的抗肿瘤免疫反应,从而控制与清除肿瘤的一种治疗方法(通过主动或被动方式)。
免疫治疗不同于化疗、靶向治疗对肿瘤进行直接打击,而是通过强化、或恢复自身免疫系统的力量,间接性消灭肿瘤。近几年,肿瘤免疫治疗的好消息不断,目前已在多种肿瘤如黑色素瘤,非小细胞肺癌、肾癌和前列腺癌等实体瘤的治疗中展示出了强大的抗肿瘤活性,多个肿瘤免疫治疗药物已经获得美国FDA批准临床应用。
如果把肿瘤治疗比作一场战斗,那肿瘤就是混在我们中间,随时攻击我们甚至要我们命的敌人。化疗如同向有敌人的人群中扔了一个炸弹,消灭敌人的同时,无差别级的伤害了自己。靶向治疗如同向敌人射了一枚导弹,消灭敌人的同时,也会造成自己的误伤。免疫治疗如同用激励机制,动员我们的军人、警察和我们这些良民,发现敌人、抓住敌人、消灭敌人。
免疫治疗分类:
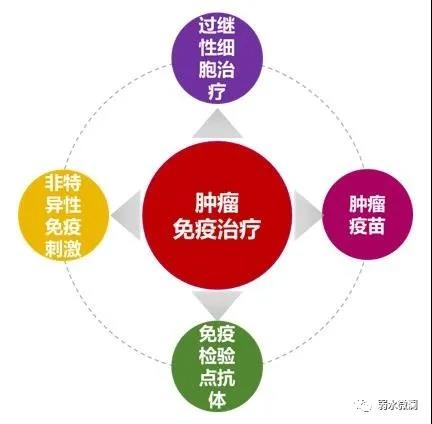
肿瘤免疫治疗主要包括免疫检查点抑制剂治疗(ICB)、过继性细胞转移疗法(ACT)、肿瘤特异性疫苗、小分子免疫药物等。
(一)免疫检查点抑制剂治疗(ICB)
肿瘤免疫治疗,其中以肿瘤免疫检查点抑制剂(Checkpoint inhibitors)的临床研究最为成熟和充分,应用最为广泛。免疫检查点药物主要分为两大类,一类是以PD-1为代表的抑制剂,另一类是激活剂,激活剂目前还处于临床研究阶段。免疫检查点即免疫细胞会产生调节自身免疫功能的蛋白小分子,这些小分子就是免疫检查点。在抗PD-1 /PD-L1的单药和联合试验中,肺癌、黑色素瘤、乳腺癌、淋巴瘤、头颈癌为研究最多的五种癌症。
简单一点说就是免疫T细胞不能识别癌细胞,药物帮助T细胞恢复识别能力,作用于T细胞的药物为PD-1免疫检查点抑制剂,作用于癌细胞的药物为PD-L1免疫检查点抑制剂。PD-1是T细胞上的受体, PD-L1是肿瘤细胞上的配体,它们两者相互结合后,T细胞对肿瘤细胞就有了免疫耐受,T细胞就失去了对肿瘤细胞的杀伤能力(动力)。
(二)过继性细胞转移疗法(ACT)
过继性免疫治疗(Adoptive Cell Transfer Therapy, ACT),是指从肿瘤患者体内提取与癌细胞作战的T细胞,体外培养数量很多以后再输入体内,包括T细胞在体外被编辑后再培养、输入,从而达到直接杀伤肿瘤或激发机体的免疫应答杀伤肿瘤细胞的目的。目前这种疗法主要在恶性血液疾病中研究、应用。
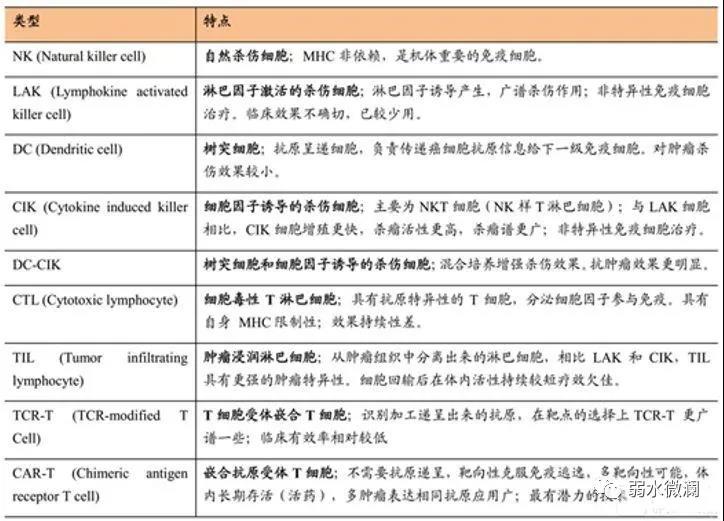
过继性免疫细胞治疗主要包括NK 、LAK、DC、CIK、CTL、TIL、TCR-T、CAR-T等几大类,下面列出了它们的主要特点:
TCR:T cell receptor,T细胞(抗原)受体。 TCR为所有T细胞表面的特征性标志,以非共价键与CD3结合,形成TCR—CD3复合物。TCR的作用是识别抗原。由两条不同肽链构成的异二聚体,由α、β两条肽链组成,每条肽链又可分为可变区(V区),恒定区(C区),跨膜区和胞质区等几部分;其特点是胞质区很短。TCR分子属于免疫球蛋白超家族,其抗原特异性存在于V区;V区(Vα、Vβ)又各有三个高变区CDR1、CDR2、CDR3,其中以CDR3变异最大,直接决定了TCR的抗原结合特异性。
TCR分为两类:TCR1和TCR2;TCR1由γ和δ两条链组成,TCR2由α和β两条链组成。外周血中,90%-95%的T细胞表达TCR2;而且任一T细胞只表达TCR2和TCR1之一。
CAR-T:嵌合抗原受体T细胞技术,CAR-T(Chimeric Antibody Receptor Engineered T Cell)。
TCR-T:T细胞受体(TCR)嵌合型T细胞技术。
(三)肿瘤特异性疫苗
肿瘤特异性疫苗是一种治疗性的主动免疫疗法,其原理是基于肿瘤突变产生的抗原,将肿瘤抗原导入患者体内,激活B细胞和T细胞产生免疫应答并作用于特定类型的肿瘤细胞,达到预防肿瘤发生和清除肿瘤的目的,因此寻找理想的肿瘤特异性抗原或肿瘤相关抗原对于发挥疫苗的作用至关重要。
目前大家熟知的,原发性肝癌最主要的原因是乙型病毒性肝炎,宫颈癌基本上都有人乳头状病毒感染,以疫苗预防微生物感染也就预防了相应的肿瘤,还有些疫苗是把癌细胞与免疫细胞的战争放大化,
比如卡介苗等,也属于肿瘤特异性疫苗。1976年,摩拉里斯(Morales)医生首次将卡介苗直接注入膀胱,治疗复发性浅表膀胱癌获得成功。结果表明,卡介苗灌注治疗术后残存膀胱癌的完全缓解率为50%~90%(平均70%),有效降低了膀胱癌复发率,推迟癌症复发和病情进展。其机理可能是:一是通过释放炎性细胞因子,如IL-1、IL-6、IL-8、IL-12、IL-15、IL-18 和TNF-α等,随后,多种具有杀伤性的细胞被激活并增殖,包括CD8 T 细胞、γδ淋巴细胞、NK、LAK、BAK 细胞等,抑制肿瘤细胞的分裂和生长,这一细胞激活过程是卡介苗抗肿瘤作用最复杂的一个阶段;二是除以上的细胞免疫途径外,卡介苗还激活了体液免疫途径,但由于其持续时间较短,通常认为其处于次要地位。
(四)小分子免疫药物
一些小分子物质在肿瘤微环境的细胞中大量表达,掀起了上述靶点的研发热潮。目前,CSF1R(集落刺激因子1受体)抑制剂,IDO(吲哚胺2,3-双加氧化酶)抑制剂,ALK-5(间变性淋巴瘤激酶)抑制剂等已处于研发后期,未来将开展更多的基础研究来完成由实验室到病床的转化。
细胞因子也属于小分子免疫药物,也是免疫治疗的研究范围,如“干扰”“白介”等一些药物,方式比较粗暴,目的是激活更多的免疫细胞对付癌细胞,效果不能肯定,有些副反应还比较大。
免疫检查点抑制剂概述
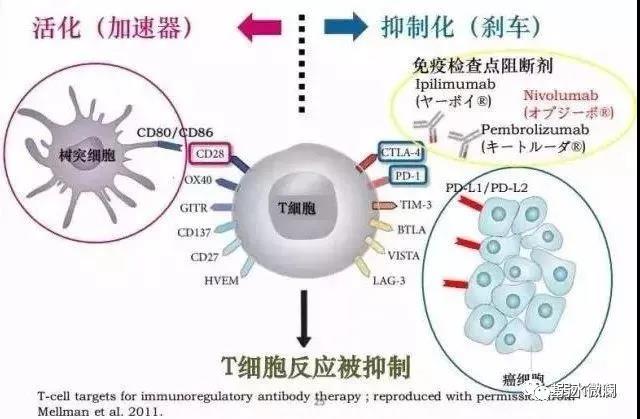
免疫检查点的作用是调节机体免疫能力的强度和广度,从而避免正常组织的损伤和破坏。在肿瘤的发生、发展过程中,免疫检查点成为免疫耐受的主要原因之一。免疫检查点疗法就是通过共抑制或共刺激信号等一系列途径以调节T细胞活性来杀伤肿瘤细胞的治疗方法。
比如,现在有一群毒贩需要过海关安检,毒贩的人员就类似于抗原呈递细胞(比如肿瘤细胞等),安检系统就类似于人体的免疫系统,安检人员就类似于免疫系统中的T细胞,这时候毒贩人员如果想不被安检人员举报出来,他可以找关系花钱贿赂安检人员,这时候安检人员如果有一种贪婪的欲望,会产生一种抑制自身职责的邪念,那么他会收受毒贩的钱财,并在毒贩过安检的时候不会举报他(可以识别,但睁一眼、闭一眼,既不报告、也不杀伤),并将其当做普通的公民(正常细胞)一样放行,这时候安检人员的邪念就类似于免疫检查点。毒贩就是利用这种机制,抑制安检人员,从海关的安检系统中逃脱并存活下来,免疫检查点抑制剂类药物就类似于廉政公署了,可以解除这种抑制作用,让安检人员重新激活工作,识别并通知公安机关实施抓捕并消灭毒贩。
目前上市的免疫检查点抑制剂主要是CTLA-4抑制剂和PD-1抑制剂,其中PD-1抑制剂包括PD-1抗体(PD-1抑制剂)和PD-L1抗体(PD-L1抑制剂)。
免疫检查点抑制剂除了上述的CTLA-4、PD-1、PD-L1抗体以外,还有更多的靶点抗体在研中:
1、LAG-3(Lymphocyte Activation Gene-3)抗体:LAG-3(lymphocyte activation gene 3, LAG-3, CD223)和CD4是同源蛋白,但是以更高的亲和力与主要组织相容性复合体Ⅱ类分子(major histocompatibility complex classⅡ,MHCⅡ)结合,主要表达在活化的T淋巴细胞、 B淋巴细胞、自然杀伤细胞(natural killer cell, NK)和浆细胞样树突状细胞(plasma cytoid dendritic cells, pDCs), 并负调控T细胞功能。研究表明LAG-3选择性地上调Treg表面的CD4,因此LAG-3抗体在体内可降低Treg活性。
2、TIM-3(T cell immunoglobulin-3)抗体:TIM-3是TIM家族的一个受体蛋白,在T细胞, Treg细胞,先天免疫细胞(树突细胞、自然杀伤细胞、单核细胞)表面表达。TIM-3 有多种配体,如磷脂酰丝氨酸(phosphatidylserine) 、半乳凝素9 (galectin-9)、 HMGB1和CEACAM-1。
3、TIGIT(T cell immunoglobulin and ITIM domain protein)抗体:TIGIT(又叫Vsig9,Vstm3, or WUCAM),是含Ig及ITIM结构域的T细胞和NK细胞共有的抑制性受体,是Ⅰ型跨膜蛋白,包括IgV胞外段以及免疫球蛋白酪氨酸尾巴样磷酸化⽚段。TIGIT和CD226(DNAM-1)竞争结合配体CD155(PVR, NECL5)和CD113(PVRL3, nectin-3)。
4、VISTA(V-Domain Immunoglobulin-Containing Suppressor of T Cell Activation)抗体:VISTA,又叫Dies1(Differentiation of embryonic stems cells 1)、血小板受体 Gi24、 PD-1 同源蛋白(PD-1H),属于免疫球蛋白家族,胞外结构域和PD-L1同源。人源的VISTA主要表达在CD4+细胞、 CD8+T细胞、 CD11b+ 亚群的单核细胞、 淋巴细胞、骨髓细胞、树突细胞亚群和中性粒细胞。目前VISTA的细胞表⾯受体尚不清楚。VISTA对于抗原呈递细胞和T细胞有抑制作用。
免疫检查点抑制剂的优势
CTLA-4由于临床表现不佳,后续并没有获批治疗其他适应证,PD-1抑制剂由于临床表现超乎想象,不断被批准新的适应证。
那么,PD-1抑制剂真的那么强大吗?
我们知道,PD-1抑制剂的有效率大约在10%-30%之间(经典型霍奇金淋巴瘤及黑色素瘤有效率可达80%以上),有效率相较于靶向药,其实是低了很多。也许看起来令人失望,但和以前无药可选的绝望状态,还是给医生、患者很大的希望。因为我们面对的是一步步走向死亡的晚期癌症!
它有哪些优势呢?
持久性:对PD-1抑制剂有效的患者,疗效维持的平均时间较长,部分病友甚至维持了五年、十年。
广谱性:PD-1抑制剂,目前看来,似乎对绝大多数肿瘤,都是可以尝试的。
低毒性:PD-1抑制剂的毒副作用,相比于传统的放化疗等治疗要小得多,但也并不是完全没有毒性。
弱水微澜 平台发布
查看更多