查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






患者于2021年8月出现咳嗽、咳黄痰,无发热、气短、痰中带血,自服“阿莫西林”症状缓解,未予重视。2021年10月2日开始出现咳大量黄黏痰,伴气短,活动后明显,就诊于我院,于2021年09月30日行胸部CT(图1)示:双肺多发密度增高影,两肺多发微结节,双肺上叶间隔旁型肺气肿并双肺多发小肺大疱,纵隔多发增大淋巴结。因患者拒绝住院,遂给予“莫西沙星”口服,于2021年10月10日复查胸部CT未见明显好转,遂收入院。于2021年10月13日行电子支气管镜检查(图2),镜下见管腔内少许白色黏痰,未见新生物、狭窄,于右肺下叶外基底段行TBLB 2次,并灌洗生理盐水,回收液送检病理、病原菌培养、GM试验、结核DNA及病原菌NGS检查。病理结果(图3)回报:(右肺下叶)小块支气管黏膜—肺组织慢性炎,局灶肺泡上皮增生。灌洗液mNGS-DNA结果回报:曲霉菌序列数为78,相对丰度5.83%,烟曲霉序列数为1,无细菌、病毒、寄生虫、结核分枝杆菌、支原体、衣原体序列检出。灌洗液TB-DNA<500Copies/mL。灌洗液GM试验:0.022(阴性)。考虑诊断为:隐源性机化性肺炎,予以 泼尼松片30mg/d口服,每2周减量5mg,后口服10mg/d时于2021年12月14日复查胸部CT(图4)示:双肺散在多发炎性渗出,范围较前变化不大,实变较前明显减轻,两肺多发微结节较前变化不大,纵隔多发增大淋巴结,较前无变化。总疗程3月后患者自行停药。
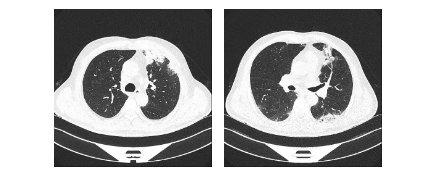 图1
图1
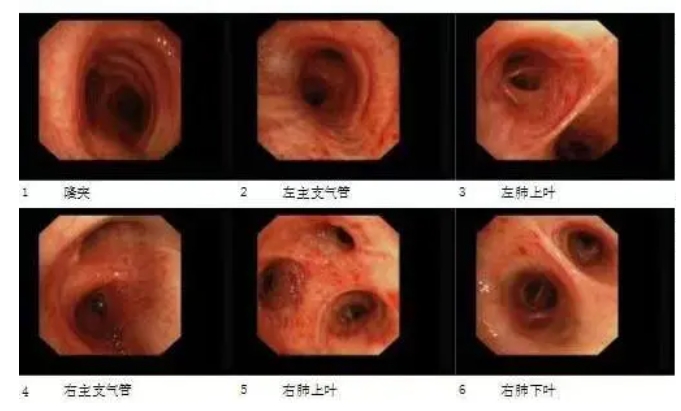
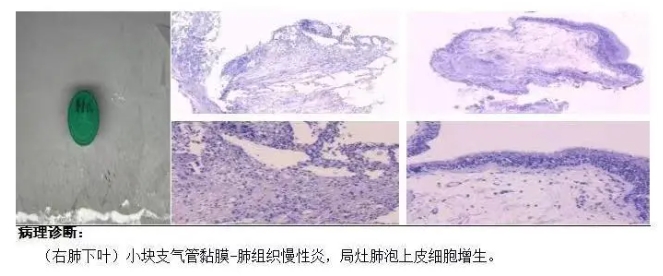
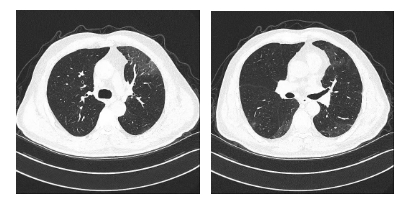
图4
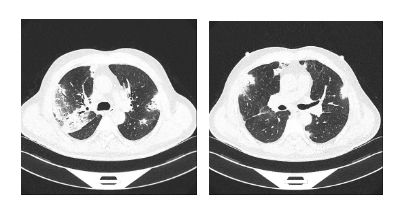
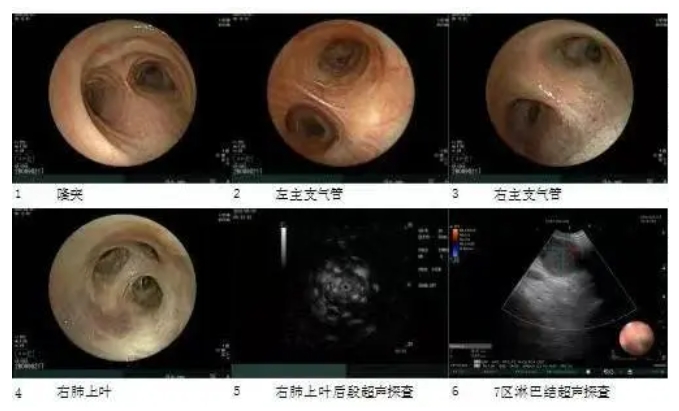
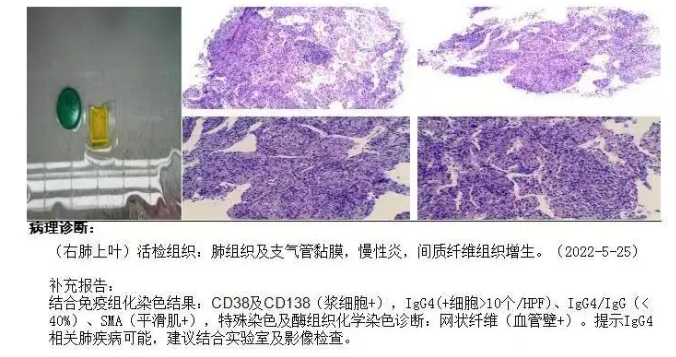
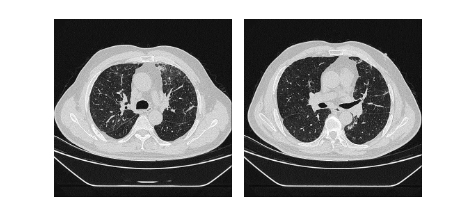 图8
图8

本文由中国医学论坛报社呼吸与危重症编委会编委、呼吸危重症领域主编
空军军医大学西京医院宋立强教授组稿
查看更多