查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





去甲肾上腺素(NE)是感染性休克复苏时推荐的一线药物,用于纠正因血管张力下降所引起的低血压。在临床实践中,关键的问题是使用去甲肾上腺素时,最适血压目标值是多少?以及面对难治性低血压需要大剂量NE才能达到血压目标值时,哪一种方案才是最佳的治疗方案?
给予NE治疗时,最佳血压目标?
推荐以MAP作为目标,因为它能反映大多数重要器官的灌注压。SSC建议感染性休克开始复苏时维持MAP>65mmHg。这是有道理的,因为研究数据显示,MAP<65mmHg是预测感染性休克患者死亡率的一个独立因素。人们普遍认为,65mmHg稍高于维持器官血流量/灌注压自动调节关系的血压低限,而且高于65mmHg的MAP对于器官灌注而言并无太大获益(图1)。然而,对于慢性高血压者建议设定较高的MAP目标值,此时器官血流量与灌注压曲线已发生了右移(图1)。在这种情况下,65mmHg的MAP是低于临界灌注压的,而高于临界灌注压的MAP并不能使灌注压进一步增加,不能带来额外的获益。在一些特殊情况下,仅仅通过MAP是不足以反映器官灌注压的。当器官的下游回流压力异常增高时(比如,中心静脉压升高或腹内压升高)就会出现上述情况。在这种情况下,是不是应该设定高于65mmHg的目标MAP值以维持器官灌注压,这仍有待进一步证实。
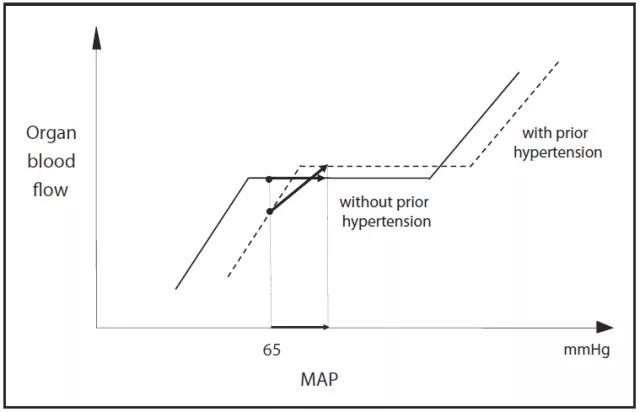
图1.器官血流与平均动脉压(MAP)的关系。
当血压低于临界MAP时,器官血流取决于MAP水平。假设MAP高于65mmHg时会达到曲线的平台(自动调节),那么再继续增加MAP已无必要,因为这不能再增加器官血流。当存在高血压病史时,器官血流和灌注压曲线发生了右移,因此高于65mmHg的MAP才能达到曲线的平台区。
在所有情况下,尽管任何特定的MAP目标都达到了,但还是不能确保其能成功地纠正外周低灌注,因为在脓毒症时,大循环和微循环之间被认为在一定程度上是脱节的。在未来,可能会有比MAP更好的外周灌注和/或微循环指标将用于临床,指导升压药的个体化滴定。
NE的最大剂量?
在发生感染性休克时,血管对肾上腺素能药物的反应性下降。因此,在血管张力严重下降时,可能需要大剂量NE去纠正低血压。当快速增加NE剂量仍不能达到MAP目标值时,通常认为此时的低血压是NE难治性低血压。
在遇到所谓的难治性低血压时,临床医师有两种备选方案:要么增加一种升压药物联用,要么进一步增加NE的剂量,以达到MAP目标。前者已被SSC明确推荐。其中一个主要争论点就是大剂量的外源性NE可能会产生有害的后果,如:心肌细胞损伤,氧化应激和脓毒症相关免疫调节的改变。另一个争论点是,在脓毒症过程中,除了血管对α1肾上腺素能药物存在低反应性之外,还有其他导致血管张力下降的机制存在。可能是因为在感染性休克时,血管升压素相对不足,在患者接受的NE剂量至少已经达到5μg/min时,补充血管升压素使MAP上升,可以减少NE的需求。在顽固性低血压时,SSC对肾上腺素的应用进行了弱推荐。与联用加压素或增加NE剂量相比,加用肾上腺素似乎并不符合逻辑,因为肾上腺素和NE一样是通过α1肾上腺素能受体发挥它的缩血管作用的,同时还可能存在其他有害的作用,例如:快速性心律失常(通过它的β1肾上腺能作用)。最后,SSC建议,在液体复苏治疗及NE治疗仍不能使患者血流动力学稳定下来时,予以静脉输注氢化可的松(每天200mg),但何时开始使用氢化可的松尚无精确的临床信息提供。
综上所述,应该鼓励在感染性休克早期选择增加NE剂量去纠正严重低血压,除非已经发生了不良事件,因为这可以预防低血压相关的器官功能障碍。当需要长时间大剂量使用NE时,就意味着循环衰竭不可控制。SOFA评分大于10分,以及大剂量NE的使用,与病死率的增加是相关的。在这些严重的情况下,虽然一些替代方案已被建议使用,以减少NE的需求,但目前仍无令人信服研究来真正支持其他升压药的使用。
文章首发于重症医学公众号(张军伟医生个人公众号)
查看更多