查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





现病史
30岁青年男性,主诉反复便中带鲜红血五月余。
查体:肛门直肠指检视诊未见异常。于距离肛门约4cm处可触及环周直肠质韧、菜花样肿物下缘,手指可通过肿物中心,上缘未能触及,所及直肠黏膜均可触及环周肿物,伴轻度触痛,活动性一般,指检完毕,指套少量鲜红血染。
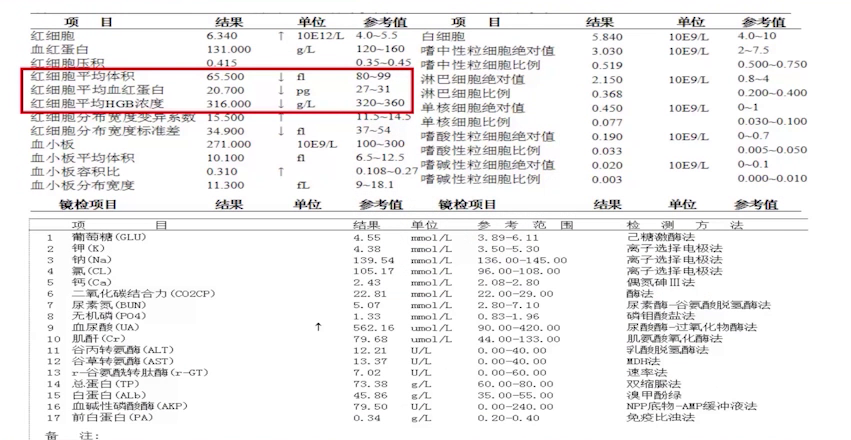
血常规提示小细胞低色素性贫血,与慢性失血主诉吻合。肝肾功能无特殊,仅尿酸增高。
影像学检查
外院:
①肠镜:距离肛门4-9cm直肠全周菜花样肿物,考虑直肠癌可能,病理活检提示炎性肉芽组织。
②超声肠镜:评估uT1N0,穿刺活检未见癌。
③胸部+腹部CT、盆腔MRI:提示早期直肠癌可能(cT1N0M10),MRF(-),EMVI (-)。
本院:
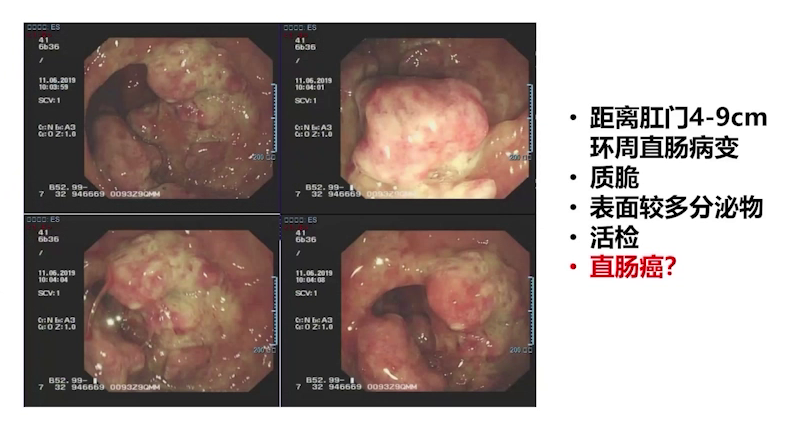
①肠镜:距离肛门4-9cm直肠环周肿物,呈菜花样,质脆,表面较多分泌物。
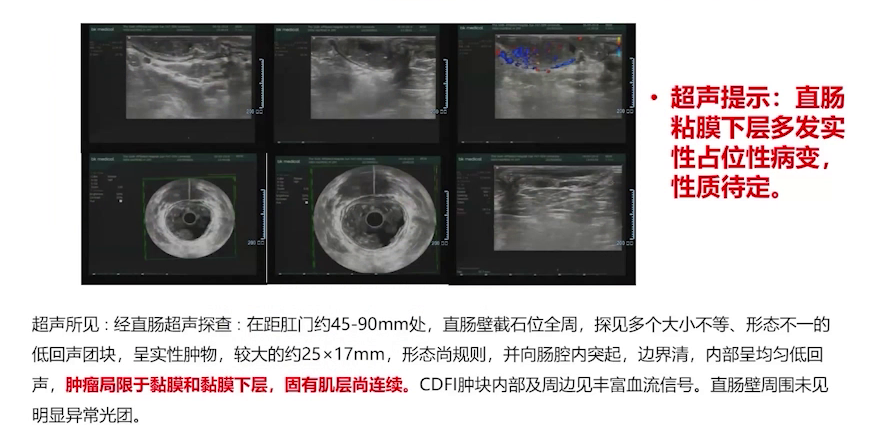
②直肠彩超:病变局限于黏膜和黏膜下层,固有肌层连续。
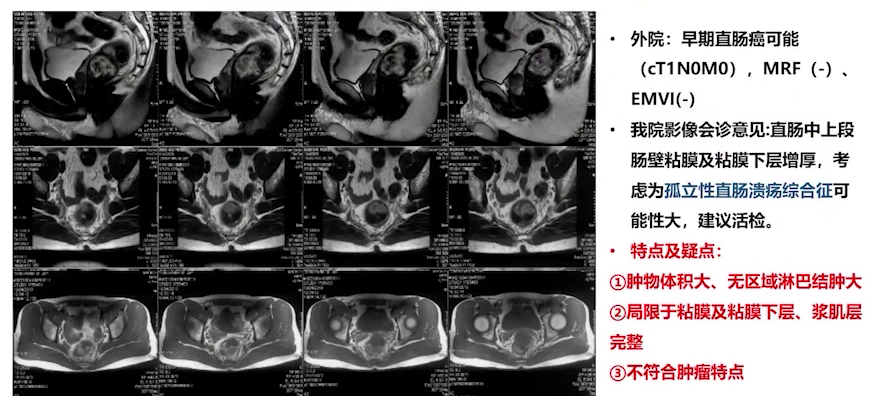
③盆腔MRI:肿物体积大,无区域淋巴结肿大,病变局限于黏膜和黏膜下层,浆膜层与固有肌层完整,不符合恶性肿瘤特点,诊断意见为孤立性直肠溃疡综合征。
④病理检查:仅见炎性肉芽组织,未发现恶性证据。
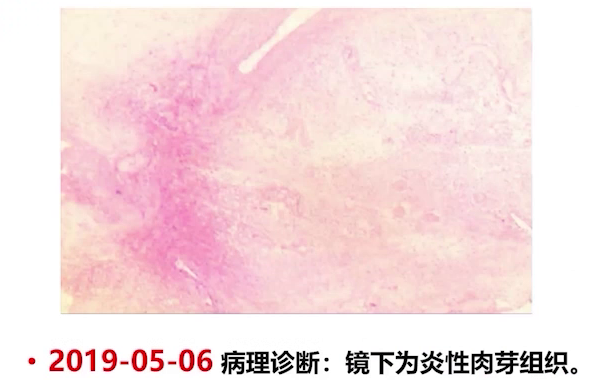
诊疗过程
(1)病例讨论
初步病例讨论聚焦于疾病的良恶性判断以及进一步检查与治疗方案的选择,进一步检查讨论是否需再次或多次病理活检,或进行PET/CT检查,最终认为PET/CT不能提供明确的定性诊断,故未实施。
治疗方案讨论主要围绕三大方向展开,
①局部切除:该方案是患者的意愿,但局部切除手术难度大,术后直肠狭窄可能性高;
②直肠癌根治术:此时并无病理依据,中低位直肠癌手术存在并发症风险,患者不接受。患者在外院也曾经历MDT讨论,建议按直肠癌根治术手术,提及手术并发症及可能需做造口后,患者因未婚未育,担心对性功能有影响而拒绝;
③直肠区段切除:考虑到患者无恶性肿瘤证据但有便血情况,探讨能否做直肠区段切除改善便血。此方案看似稳妥,但如果证实为肿瘤,追加手术困难且违反肿瘤完整性切除原则,影响肿瘤学治疗效果,还涉及医疗伦理等问题。
(2)首次治疗
2019年5月6日腰硬联合麻醉下行经肛门局部切除活检,病理诊断考虑符合绒毛状息肉改变。
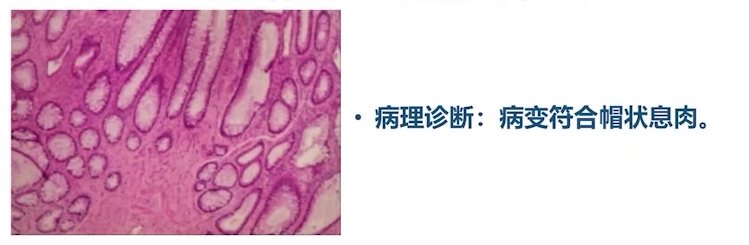
2019年5月8日给予口服美沙拉嗪治疗,两天后便血好转,患者出院随访。
(3)第二次入院治疗
2019年6月4日患者便血病情无缓解,再次回到门诊。患者入院后表达了希望经肛门、经内镜ESD分次切除息肉的意愿,不同意手术。再次病理活检报告符合黏膜脱垂的病理改变。
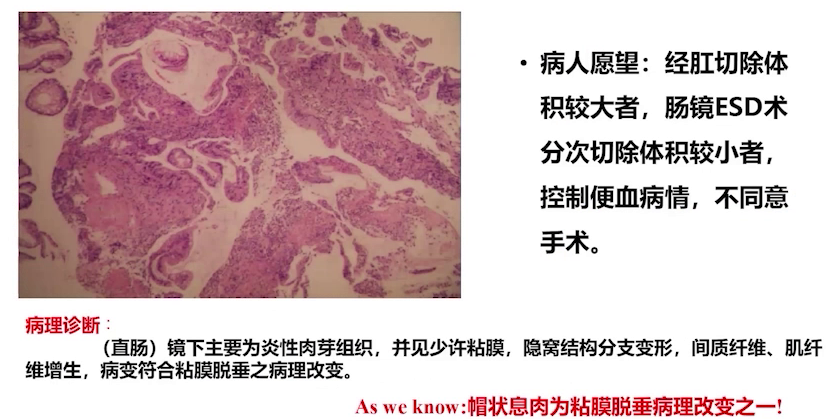
(4)MDT讨论
病理科确认诊断为黏膜下病变非肿瘤,放射科认为不符合恶性肿瘤特点,内镜中心认为不符合内镜切除指征建议手术,消化内科建议手术不支持内科治疗,汪建平教授鼓励在充分沟通且患者同意的情况下,尝试内科治疗。
(5)按照循证医学依据治疗
为患者完善胃镜检查及HP筛查,发现HP阳性但胃内无息肉。采用四联疗法根除HP,选择艾司奥美拉唑,两周疗程,之后让患者每两周门诊复诊一次。单独根除HP后,患者便血症状明显减轻,排便次数和黏液减少,直肠指检肿物质地变软,黏液变少。随后,继续按照循证医学证据,口服甲硝唑片,并用倍他米松保留灌肠。灌肠时,根据患者憋便测试确定的剂量,用细吸痰管伸到肿物上方,兑20ml生理盐水。
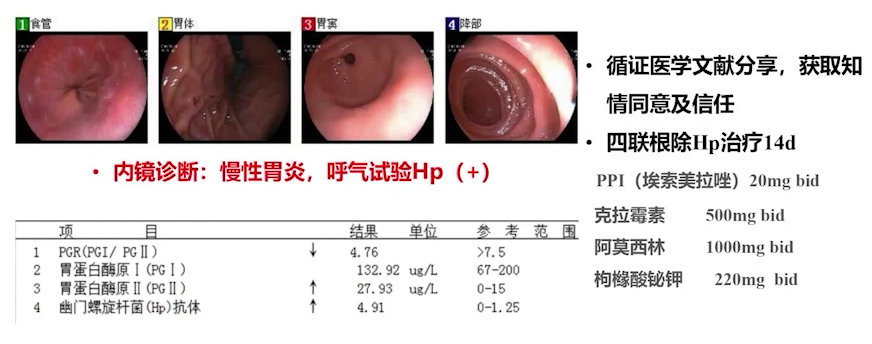

(6)多学科治疗联合模式探索
盆底中心随访评估,放射科做排粪造影MRI评估和随访,康复科帮助患者改变不良排便习惯,进行盆底肌力量锻炼,以减轻直肠脱垂风险。
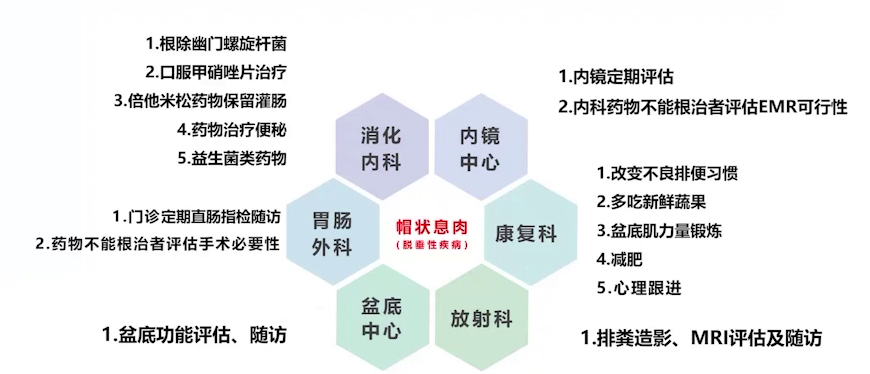
(7)随访
1个月后复查肠镜,息肉明显缩小,部分甚至消失。
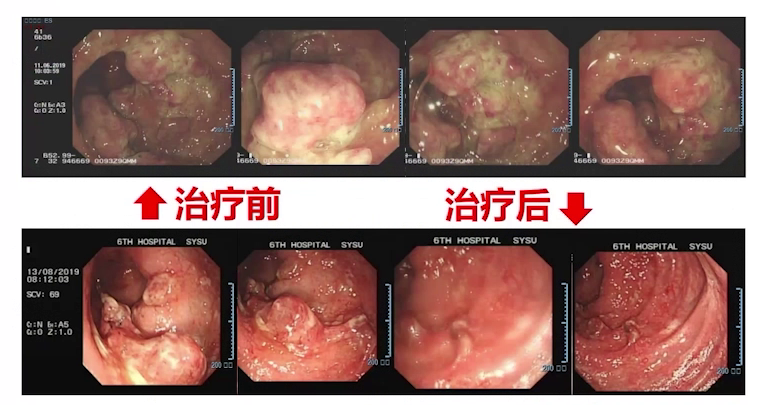
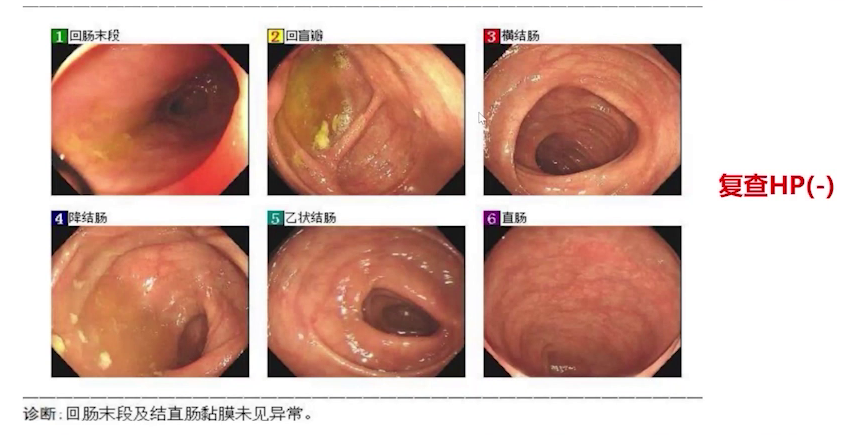
3年后随访,患者肠道黏膜完全恢复正常,复查幽门螺杆菌阴性。
查看更多
专家点评
本病例聚焦于一种临床认知度较低的良性肠道病变,该病直到1985年才在文献中得到系统梳理,因此许多临床医生及病理医生对其认识不足。作为一种少见的良性病变,其临床表现却常与肠癌混淆——因其形成的息肉体积较大,多表现为便血、黏液血便,外观上与肠癌难以区分。早期病例多是在外科手术后,经病理回顾才得以明确诊断。从病理学角度看,病变局限于肠道黏膜层,无黏膜肌层浸润,黏膜内可见延长的管型腺管及细胞周围纤维化,黏膜肌层也多有纤维化改变,这种良性本质与其“巨大肿物”的临床表现形成鲜明反差。在发病部位上,病变多见于直肠,乙状结肠相对少见,这提示若病变位置较低,治疗时必须重点关注肛门功能的保留问题。
本病例为我们带来几点核心临床启示。首先,当面对直肠疾病患者,若其临床表现与常规检查结果、或典型的恶性病变特征不相符时,应警惕锯齿状息肉等少见良性病变的可能,以避免漏诊或进行不必要的过度治疗。其次,加强临床与病理科的紧密协作,通过对病理切片及临床资料的细致分析,是明确诊断的关键环节。最后,对于低位直肠病变,治疗决策的核心始终应围绕保肛评估展开,优先选择保守治疗方案,这样才能最大程度地保障患者的长期生活质量。