查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:郑州市中心医院卒中中心 赵红梅 王润青 刘畅

与COVID-19感染相关的高凝状态增加了静脉或动脉血栓栓塞事件(ATE)或两者同时发生的风险。COVID-19住院患者的静脉血栓栓塞症(VTE)发生率为4.5%,危重症患者的发生率为27.9%,非危重症患者的发生率为7.1%。COVID-19相关血栓栓塞事件的明确机制尚不清楚,然而,可能部分与Virchow三联征有关,即血流的改变(停滞)、SARS-CoV-2病毒引起的血管内皮损伤,以及血液成分的改变,包括遗传或获得性高凝状态。因此,评估血栓栓塞风险、选择合适的抗栓药物并决定这些患者的治疗剂量和持续时间,在临床实践工作中是一项挑战。一些国际和美国学/协会已经发布了临床指南,回顾了COVID-19患者凝血功能异常的评估。为了平衡出血风险和预防或治疗血栓栓塞事件,需要一个简化的可用于临床实践的总结。
本篇文章分别从“COVID-19感染患者的血栓栓塞风险分层”、“COVID-19感染患者凝血参数的监测”、“COVID-19患者血栓栓塞的预防和治疗”以及“COVID-19感染与中枢神经系统血栓栓塞”等方面进行阐述。
一、新冠感染感染患者血栓栓塞风险分层
据报道,新冠感染感染患者可能并发VTE和ATE,如心肌梗死(MI)和缺血性中风(IS)。然而,如果他们没有明显的缺氧(低于92%),他们可以在家中进行管理。这些患者可能在5-7天内好转 并在14天内恢复。他们发生血栓栓塞的风险相对较低。除非注意到血栓栓塞事件的迹象和症状,否则可能不需要进一步的实验室检测。
新冠感染感染住院患者血栓栓塞的风险较高,尤其是那些接受CPAP、BiPAP或机械通气等呼吸支持的患者。在大流行的早期阶段也报告了这种更高的风险,主要是因为对新冠感染感染的发病机制了解不足。
二、新冠感染感染患者凝血参数监测
此类监测将基于新冠感染感染的严重程度。对于门诊患者,除非出现血栓栓塞症状,否则不需要进行常规凝血测试。对于住院患者,必须做的检查应包括入院时的全血血小板计数、凝血酶原时间和活化部分凝血活酶时间(aPTT)、纤维蛋白原和d-二聚体。也可以考虑其他炎症标志物,包括C反应蛋白、铁蛋白、白介素-6。对于病情严重的患者,可能需要这些测试结果的每日趋势。无论新冠感染感染的严重程度如何,如果检测到血栓栓塞,也可以考虑关于因子Ⅷ、VWF抗原和抗凝血酶Ⅲ、蛋白C和S的检测。
威尔斯标准(表1)已被广泛用于评估VTE的概率,包括深静脉血栓形成(DVT)和肺栓塞(PE)。当PE或DVT的概率较低时,低水平D-二聚体(≤500 ng/mL)可以排除可能的VTE事件。D-二聚体≥500 ng/mL可能表明需要进一步的影像研究。注:对于≥50岁的患者,“年龄×10”截止值应是安全的。例如,65岁老人的临界值为650 ng/mL。
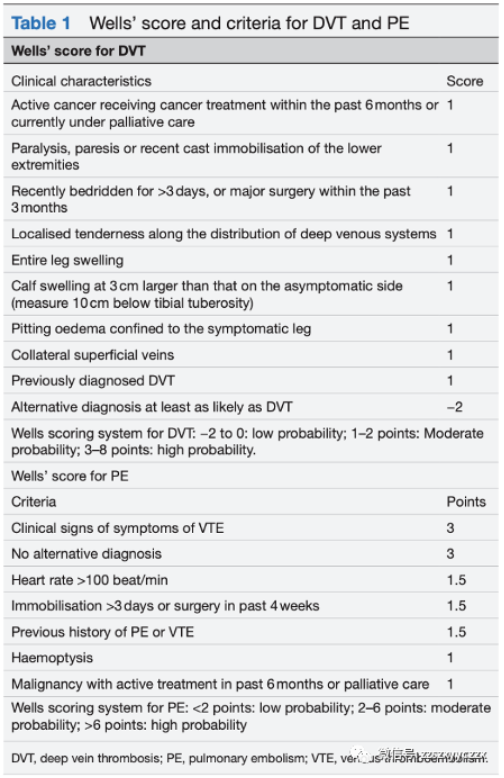
在肢体出现症状,尤其是当D-二聚体高于临界线时,压迫性超声检查可用于诊断疑似DVT。对于怀疑PE的患者,需要进行肺动脉CT血管造影(CTA)。若肾功能受损(GFR<30)无法进行CTA,或CTA显示出不确定的结论,则进行通气/灌注扫描。如果确认PE,应咨询PE响应团队。
当怀疑ATE时,心电图、肌钙蛋白水平和冠状动脉造影可用于评估可能的MI。对于IS,可首先进行头部CT平扫检查,但通常会错过微小出血。因此,应首选脑MRI和无对比剂的头颈部MRA。如果感染引发了心房颤动,则需要动态心电图监测。
三、新冠感染患者血栓栓塞的预防和治疗
1、门诊设置:无需进行常规血栓栓塞预防。
2、住院患者设置:住院患者有中到高的血栓栓塞事件风险。因此,建议使用预防性或治疗性抗凝剂。
3、住院非ICU设置:建议出现血栓栓塞的患者服用治疗剂量的抗凝药物。抗凝的预防剂量适用于那些偶然出现新冠感染试验阳性的住院患者。
4、住院ICU设置:所有指南都建议对感染新冠感染的ICU患者使用预防剂量。然而,如果患者在入院前已经服用了治疗剂量的抗凝药物,除非确定了禁忌证,否则应继续使用该方案。
5、门诊出院后:一项试验比较了利伐沙班10mg/d出院后35天与安慰剂相比,其主要结局的相对风险降低了67%,出血风险没有增加。一项试验比较了阿司匹林81mg/d组、阿哌沙班2.5 mg bid组、阿哌沙班5 mg bid组,持续45天,与安慰剂组相比,四组患者的综合临床结果无差异。因此,除非患者出院时诊断为VTE或ATE,否则不建议延长出院后常规抗血小板或抗凝治疗。
6、抗凝药物的选择和监测:
首选低分子量肝素(LMWH)或普通肝素(UFH),除非有禁忌证,如严重血小板减少症(<50 × 109 /L)。在没有血栓形成迹象或症状的住院非重症监护病房新冠感染患者中,皮下注射低分子量肝素,如依诺肝素1 mg/kg,每天两次,以在4–6小时内达到0.5至1个抗Xa因子单位/mL的抗Xa水平 启动LMWH的小时数。然而,在体重指数≥40的病态肥胖患者中 kg/m2,或重量≥150 kg,或严重肾功能不全(肌酐清除率≤30 mL/min),IV UFH优选达到基线的2~3倍的aPTT水平。UFH分子在脂肪组织中的分布比LMWH少。对于诱发的血栓栓塞,抗凝治疗应持续3个月,直到VTE或动脉栓塞的临床体征和症状得到解决,且无血栓影像学发现。门诊抗凝治疗的选择包括直接口服抗凝剂(DOAC),如利伐沙班、阿哌沙班或达比加群,以及华法林(国际标准化比值为2-3)。如果LMWH或UFH与地塞米松和抗病毒药物治疗新冠感染的药物-药物相互作用令人担忧,也可以考虑DOAC。
7、抗血小板药物的选择
阿司匹林在预防新冠感染患者血栓栓塞方面的作用存在争议。一项试验研究了阿司匹林150mg 与不服用阿司匹林相比,阿司匹林组患者在28天内存活出院的概率稍高(75%比74%),血栓事件较少(4.6%比5.3%),但发生严重出血事件的概率较高(1.6%比1.0%)。没有关于其他抗血小板药物在预防新冠感染感染患者血栓栓塞方面的作用的数据。
四、新冠感染感染与中枢神经系统血栓栓塞
1、新冠感染感染可能增加IS的风险。潜在原因包括动脉间栓塞、心源性栓塞、弥散性血管内凝血病和缺氧引起的微血管病。早期发现和及时治疗可能有助于解决或预防中风。
当患者的精神和神经状态无法得到充分评估时,例如在生命支持的患者中,应进行脑部成像筛查。静脉溶栓治疗对于患有急性IS的新冠感染患者是有争议的,因为有症状的颅内出血可能占较高比例。否则,抗血小板药物可用于二次中风预防。
2、脑静脉窦血栓形成(CVST)是一种威胁生命的疾病,见于新冠感染感染患者。当新冠感染患者出现与颅内压升高有关的症状和体征时,如严重头痛、视力障碍和/或意识水平下降,CTV脑部MRV或数字减影静脉造影可以帮助诊断CVST。虽然没有明确的指导方针,但需要抗凝治疗,但要谨慎,因为新冠感染感染时经常会出现脑实质瘀点、出血或血小板减少。当抗凝治疗进行时,可能需要密切监测凝血情况并常规使用头部CT或MRI。CVST抗凝时间尚无定论。在新冠感染得到治疗且没有CVST的神经影像学征象之前,可能需要继续进行全面抗凝治疗。
结论
对于门诊感染新冠感染的患者,无需常规预防性抗凝。一旦住院,非ICU患者的抗凝治疗可缩短需要器官支持的时间,但出血风险较高。对于ICU患者,对于那些没有VTE、入院前不抗凝且无动脉血栓栓塞的患者,应考虑预防性抗凝。出院后,这些患者不需要延长抗血栓治疗,除非他们确诊为VTE或ATE。
来源:郑州市中心医院卒中中心
脑缺血和梗死DWI信号详细解读
舌的运动异常,临床如何诊断?
阿替普酶溶栓的剂量是多少?【“神”问妙答 】
脑小血管病6种影像学表现、疾病诊断、4种治疗,太实用了!丨神经领域年度干货
【推荐】常见脑血管疾病的MRI表现
发展视角下如何理解青少年抑郁症
程忻教授:急性缺血性卒中合并高血压患者,静脉溶栓后血压应控制在什么水平?
指南解读:急性大血管闭塞性缺血性脑卒中血管内治疗(2021版)
缺血性卒中患者何种情况需要给双抗负荷剂量?【“神”问妙答 】
最新发布:抗血栓药物相关出血的14条诊疗规范
新冠后认知障碍诊治和管理共识
哪些药物有望“治愈”阿尔茨海默病?
ICM:TBI的高氧疗法,永无休止的故事?
图文解析:脑干肿瘤样病变影像诊断
颅内病变 MR、CT 的阅片技巧,太赞了 !| 最全影像总结
大脑前动脉影像解剖学
大脑中动脉分段
神经综述:特发性面神经麻痹的研究现状
查看更多