查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:北京大学人民医院 陈源源
1例53岁男性患者,蒙古族。主因发现高血压16年,胸闷5年,血压“不易控制”2年就诊。患者16年前因头晕发现高血压,血压最高达210/120 mmHg,不伴有头痛,无明显心悸、气短、胸闷及胸痛,无明显双下肢水肿,无明显尿量、尿色变化,在当地医院以“高血压”给予硝苯地平及普萘洛尔治疗,血压控制不良。
10年前患者因血压控制不佳来北京住院诊治,诊为“多发性大动脉炎,继发性高血压”,先后行“双侧锁骨下动脉旁路移植术”及“右侧股动脉血管瘤切除及旁路移植术”,术后长期不规律服用泼尼松及免疫抑制剂。术后患者血压仍波动较大,服用硝苯地平缓释片、依那普利及氢氯噻嗪等,双上臂血压不易测出。因“大动脉炎”间断口服泼尼松治疗。
5年前患者出现活动后胸闷、气短,多于快走及爬楼梯时出现,休息后可缓解,当地医院心电图显示陈旧性心肌梗死;超声心动图提示左心室心尖部及室间隔中、下段节段性室壁运动障碍,左心房扩大,舒张功能不全。诊断为“冠状动脉粥样硬化性心脏病,陈旧性心肌梗死”,给予药物治疗(美托洛尔、依那普利、硝苯地平缓释片及氢氯噻嗪)。患者自觉胸闷、气短时有发生,运动耐量逐渐下降,双下肢轻度水肿。
近2年患者头晕、头痛发作较频繁,不伴有肢体活动障碍。活动后患者胸闷、气短,无胸痛,夜间平卧休息,有夜间胸闷发生,无须坐起即可逐渐缓解,双下肢水肿,尿量无明显变化,食欲及大便正常。
患者否认既往糖尿病、慢性呼吸道炎症及传染病病史。吸烟30年,每天20支。否认酗酒史。
母亲患有高血压。
从以上患者的病史叙述中看到,患者病史16年,多发性大动脉炎确诊,并行介入治疗,但治疗后血压控制仍不佳。
本例病史有几个问题需要注意:
1、未提肾动脉情况 多发性大动脉炎影响血压最重要的是肾动脉。在询问病史中,医生应该强调询问肾动脉的情况。尤其在“介入治疗”时对肾动脉的评估情况?
2、后期的冠脉病变是“动脉粥样硬化”性? 还是“大动脉炎”的一部分?病史中提及患者发生过心肌梗死,被诊断为冠状动脉粥样硬化性疾病。大动脉炎是血管免疫炎性病变,动脉粥样硬化引发的心肌梗死和大动脉炎引发的血管闭塞和心肌梗死是不同的。在病史中应该尽量鉴别一下。二者后续治疗也不同,动脉粥样硬化性心肌梗死诊断后应给予降脂、抗栓等治疗,如果是大动脉炎则主要应给予免疫炎性治疗。此外,如与大动脉炎无关,心肌梗死应放在既往史中,而不在高血压的病程中。
3、患者此次就诊的主要诉求是什么?“控制血压”?还是“改善症状”如“胸闷等”? 患者的主要诉求是治疗血压吗?抑或因患者已发生了临床疾病,心肌梗死及其之后的心衰引起的“胸闷”等症状更重要,这次是来看心衰的?如果主要诉求是血压,那么在解决问题方面应该关注的是血压的管理;如果是因胸闷及心衰症状而来,那么在除了关注血压,还应关注已出现的临床疾病。主诉和现病史如果不清晰,后续的治疗思路就不清楚。
患者右上肢血压85/62 mmHg,左上肢血压测不出;右下肢血压测不出,左下肢血压200/110 mmHg。
患者意识清楚,活动自如,对答清晰。满月脸,水牛背,颈肩部有痤疮。全身淋巴结未触及增大。胸部正中可见一长约20 cm纵向手术瘢痕。双肺呼吸音清,未闻及干、湿啰音。心界向左下扩大,心率88次/分,心律整齐,心音低钝,未闻及额外心音及病理性杂音,未闻心包摩擦音。患者腹平软,右下腹可见一长约10 cm纵向手术瘢痕,全腹无压痛及反跳痛,肝、脾肋下未触及,肠鸣音正常。
患者双下肢轻度压凹性水肿。右足背动脉未触及,左足背动脉搏动良好。
查体的重点内容是基于主诉提出的疑问,一是血压相关,一是心功能相关,此外还有肾动脉的问题。
患者在既往介入治疗中没有关注肾动脉,应进行肾动脉的查体,注重腹部、背部有无血管杂音。如果查体中怀疑肾动脉有问题,那么除了肾动脉影像学检查,还应进行相关激素的检查,看是否存在如肾素升高继发醛固酮升高等继发性高血压因素。
对于血压测量,患者无法监测上臂肱动脉血压,经四肢血压测量,仅左下肢动脉可测得血压,血压为重度增高(200/110mmHg),且下肢动脉超声显示左股动脉、股浅动脉及动脉增宽,血压测量代表性不佳。
对于心功能,患者既然已出现胸闷、气短,考虑到心衰问题,查体中应注意心脏检查及肺底音等左心功能提示,以及颈静脉怒张、下肢有无水肿等右心功能情况,这些主要的症状和体征都要明确。如果心脏检查有心衰的相应体征,在后续的辅助检查中就应关注相应的心衰指标如心脏影像学检查、心电图、脑钠肽等等。
此外,查体时发现患者有满月脸、水牛背、痤疮,这是库欣综合征的表现吗?如果有这种体征,在辅助检查中需要注意检查肾上腺皮质功能如肾上腺皮质激素的水平与节律等。
血常规示白细胞计数8.2×109/L,单核细胞百分数11.6%,血红蛋白150 g/L,血小板计数191×109/L。
尿常规示尿比重1.025,尿蛋白(士),尿糖(一),尿红细胞计数82000个/ml,尿隐血试验(+)。
血生化:血糖4.16 mmol/L,血胆固醇4.54 mmol/L,低密度脂蛋白胆固醇2.8 mmol/L,血甘油三酯3.82 mmol/L,血尿酸548 μmol/L,转肽酶81 U/L,白蛋白38.5 g/L,血肌酐122 μmol/L,估计肾小球滤过率(GFR)57.73 ml/(min·1.73m2),乳酸脱氢酶256 U/L,碱性磷酸酶212 U/L。
血电解质示血钾3.44 mmol/L,血钠148 mmol/L。
凝血分析大致正常。红细胞沉降率23 mm/h。C反应蛋白37.87 mg/L。
免疫相关指标:免疫球蛋白A 5.14 g/L(↑),免疫球蛋白G 9.9 g/L,免疫球蛋白M 1.9 g/L,补体C 31.020 g/L,补体C 40.171 g/L,抗链球菌溶血素<25 U/ml,类风湿因子33.5 U/ml(↑),免疫球蛋白G 18.96 g/L(896 mg/dl),免疫球蛋白G 20.844 g/L(84.4 mg/dl)(↓),免疫球蛋白G 30.604 g/L(60.4 mg/dl),免疫球蛋白G 40.307 g/L(30.7 mg/dl),自身抗体谱R0 -5269.38 RU/ml,其余正常。
全身大动脉造影(图1)示双侧锁骨下动脉、右侧髂外动脉闭塞,升主动脉近弓部、降主动脉、腹腔干根部、肠系膜上动脉根部、左侧髂外动脉、右侧髂内动脉多发动脉瘤伴附壁血栓形成,双肾动脉狭窄(右侧重度狭窄、左侧轻度狭窄)。
超声心动图示左心房扩大,室间隔中、下段及左心至心尖部室壁瘤形成,左心室心尖部血栓形成,左心室收缩功能轻度减低,左室射血分数(LVEF)46.1%。
颈动脉超声示左侧颈总动脉中、远端及双侧颈总动脉分叉处管壁不均匀增厚,最厚处2.7 mm。
双上肢动脉超声示双侧锁骨下动脉旁路移植术后,右侧腋动脉、肱动脉起始段支架置入,支架近端未见明显血流,远端血流通畅;左侧腋动脉近段呈盲端(术后),局部管腔内不规则等低回声,考虑血栓可能。双上肢肱动脉、尺动脉及桡动脉血流尚通畅,呈狭窄后改变。
双下肢动脉超声示右侧股动脉术后,闭塞,股浅动脉中远段、动脉、胫后动脉、足背动脉血流频谱弱。左侧股动脉、股浅动脉、动脉增宽,管壁不规则增厚,左侧足背动脉血流尚通畅,但流速减低。
肾动脉及肾超声示右肾动脉开口处中、重度狭窄,左肾动脉轻度狭窄。右肾大小为9.9 cm×5.1 cm×4.5 cm,皮质厚约1.2 cm;左肾大小为11.8 cm×5.8 cm×4.3 cm,皮质厚约1.7 cm,实质回声可。
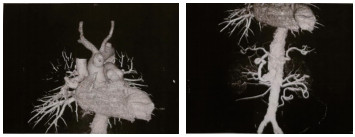
图1 全身大动脉造影
图2心电图
在辅助检查中,医生仅关注了肾动脉的影像学检查,发现肾动脉有中、重度狭窄,右侧肾脏也相对小一些,提示肾动脉狭窄已经引起了一侧肾缺血、肾脏萎缩。
辅助检查发现一次血钾低,应该进一步复查血钾,同时查24小时尿钾,并检查肾素-血管紧张素-醛固酮系统(RAS)。如果辅助检查发现血钾低、尿钾高,同时存在由于肾动脉狭窄继发性醛固酮增多,符合肾素、血管紧张素、醛固酮水平均升高,同时伴低血钾、高尿钾。患者应该行介入治疗。
总之,患者多发性大动脉炎,存在有肾动脉狭窄,初步查血钾低,应该进一步复查血钾及24小时尿钾,同时进行血浆RAS筛查。如果患者检查未见明显高肾素、高醛固酮存在;且经肾动脉超声检查,未见肾动脉狭窄较前期有加重,同时肾未见明显缺血性病变,可以不考虑介入治疗。当然,目前患者的原发病大动脉炎处于免疫活动期,尚不宜行介入治疗。那么后期应在出院随访中密切关注。
1、多发性大动脉炎(活动期)
2、继发性高血压
3、冠状动脉性心脏病,稳定性心绞痛,陈旧性心肌梗死,室壁瘤,心界左大,窦性心律,收缩功能不全,心功能Ⅰ级[纽约心脏学会心功能(NYHA)分级]。
4、人工血管旁路移植术后
第一诊断多发性大动脉炎是确定的。这一疾病引发了后面的一系列问题,而且这种免疫病既往未被很好地治疗,仍然属于活动期。如果控制不好,血管病变会进一步加重,如肾动脉进一步狭窄或出现重要脏器的血管狭窄以及相应的临床疾病。因此,活动期的大动脉炎需要重点关注。
第二诊断是继发性高血压。患者“主诉”中提及2年血压控制不满意,但病例中未显示住院后的动态血压观察如何?如果动态血压监测结果不理想,肯定需要进行药物调整。
第三诊断为冠心病。本例患者的冠心病可能不是动脉粥样硬化所致,似乎是大动脉炎引起的血管免疫反应而导致。如此确实不宜行介入治疗,主要还是进行免疫治疗,防止血管进一步狭窄。对于发生心肌梗死,进一步出现心力衰竭,应给予心功能不全的相应药物治疗。
患者住院后结合症状、体征及相关辅助检查,调整药物方案为:给予钙拮抗剂硝苯地平控释片、α/β受体阻滞剂卡维地洛、硝酸酯类药物硝酸异山梨酯控释片联合控制血压;阿司匹林联合华法林抗凝、抗栓,定期监测华法林的安全性;同时加强对患者的宣教。
1、有关介入治疗 患者多处动脉狭窄性病变,且多次行动脉成形术,此次未见明显重要脏器供应动脉新发严重狭窄,患者经评估为大动脉炎活动期,故不考虑血管介入治疗。
2、血压目标值 患者为多发性大动脉炎,波及全身多处中、大动脉,多处中重度狭窄及闭塞,即使先后行多处血管成形术,仍然遗留狭窄性病变,使得病变远端重要脏器及肢体供血不足,如此在病变的近端常常需要较高的灌注压,导致躯体动脉压高而且波动。
那么,该患者血压控制的目标值是多少?或者血压应该控制到多少合适呢?患者颈动脉未见严重病变狭窄,故血压控制目标值应更多考虑心脏获益,应尽量控制在130/80 mmHg以下。由于周围动脉压不易获得,在临床降压过程中应密切观察心脏情况。
3、降压药选择 肾动脉轻中度狭窄时RAS阻滞剂为特异性的药物,患者既往也已使用RAS阻滞剂。但此次患者有单侧肾动脉重度狭窄,再使用RAS阻滞剂可能会使肾动脉缺血进一步加重,反而发生血压控制不佳,或肾脏进一步缺血功能恶化。因此,使用RAS阻滞剂时一定要密切监测血压的变化,以及肾功能的变化。此外,还应注意补充容量,不能出现体内低容量的状态。如果出现后者的情况会使RAS阻滞剂变成压倒患者的最后一根稻草,血压突然增高、肾缺血加重、肾功能恶化。因此在用药中,RAS阻滞剂是一个令人非常纠结的问题。
患者最终出院时并未使用RAS阻滞剂。而在临床中,如果出院随访中因患者有心肌梗死,患者很容易被处方RAS阻滞剂。因此,出院随访注意事项中应向后续随访医生交代清楚这些问题。
4、抗凝治疗 患者为多发性大动脉炎且狭窄性病变,同时在1年前大动脉病变随访时即发现有腹主动脉等多处有附壁血栓,此次又在超声心动图检查时发现心尖部附壁血栓,抗凝治疗成为首位需要,然而患者回当地医院随访,抗凝药物的安全性监测不能保证,同时因为经济原因也不能承受新型抗凝药物的长期应用。与患者反复沟通后,选择阿司匹林联合华法林抗栓、抗凝,争取在当地医疗机构监测华法林的安全性。
5、随访 随访中应注意动态评估肾动脉狭窄情况、肾功能及心功能变化。
患者为多发性大动脉炎且狭窄性病变,同时在1年前大动脉病变随访时即发现有腹主动脉等多处有附壁血栓,此次又在超声心动图检查时发现心尖部附壁血栓,抗凝治疗成为首位需要。
然而患者回当地医院随访,抗凝药物的安全性监测不能保证,同时因为经济原因也不能承受新型抗凝药的长期应用。经与患者反复沟通后,选择阿司匹林联合华法林抗栓、抗凝,争取在当地医疗机构监测华法林的安全性。
最终患者的血压管理治疗方案选择钙拮抗剂硝苯地平控释片、α/β受体阻滞剂卡维地洛、硝酸酯类药物硝酸异山梨酯控释片联合控制血压,因患者在地方随访,为避免可能的动态观察不便,停用RAS阻滞剂。
纵观患者漫长的病程,血管病变日益加重,累及多个重要脏器和肢体,至今发生冠状动脉性心脏病(考虑动脉炎所致可能性大)、心肌梗死、室壁瘤形成、心肌收缩功能减低,并因肾动脉狭窄出现早期肾功能不全。主要原因是原发病大动脉炎没有得到充分的治疗,患者依从性差、激素及免疫抑制药的不规范应用是重要的核心。
故此次住院诊疗期间重要的是对患者进行疾病宣教,提高其对疾病的认知度和重视度,积极与免疫科医师配合,治疗原发病,防止血管病变进一步蔓延与恶化。同时通过药物调整,希望能通过积极的药物治疗,控制住免疫性疾病的进展,控制住多动脉狭窄性病变的进展,控制住血栓形成的趋势,控制住血压以减缓其对重要脏器损害的不可逆进展的步伐。
精选30个心内经典病例,由专家解析并点评。12月1日起,每日发布一例,并提供PDF全文下载。反复研读,受益匪浅!稀缺专题,值得收藏!
中国医学论坛报版权所有,转载须授权
查看更多