查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





非酒精性脂肪性肝病(NAFLD)是慢性肝病的主要病因之一,目前正对全球超过25%的人群造成影响。尽管NAFLD主要存在于肥胖症或2型糖尿病人群中,但是据估计,约有7%~20%的NAFLD患者为瘦体型。
对于瘦型NAFLD患者而言,临床医师该如何对其进行恰当的临床评估(如针对遗传性疾病、脂肪代谢障碍、药物诱导的NAFLD和炎症性疾病等),目前可遵循的指导意见依然十分有限。近期,美国胃肠病协会(AGA)发表重要临床实践指南更新,为瘦型NAFLD患者的诊断分期以及管理等提供了15条基于循证证据的最佳临床实践建议。

指南强调,随着针对瘦型NAFLD患者研究证据的不断增多,我们对瘦型NAFLD的流行病学、疾病自然史、预后以及死亡率已经有了更加深入地认识。多项研究结果表明,瘦型NAFLD人群相较于正常人群而言,其心血管疾病、肝脏疾病以及全因死亡的发生风险增高。
当前AGA临床实践指南基于最新循证证据,为瘦型NAFLD患者的诊断分期以及管理等提供了15条基于循证证据的最佳临床实践建议。具体而言:
筛查、诊断方面:
对于体重指数(BMI)<25 kg/m2(非亚洲人种)或BMI<23 kg/m2(亚洲人种)的NAFLD患者,应诊断为瘦型NAFLD。(最佳实践建议1)
应常规评估瘦型NAFLD患者的并发症,如2型糖尿病、血脂异常和高血压等。(最佳实践建议2)
应对瘦型NAFLD患者进行肝纤维化风险分层,以识别其中的晚期纤维化或肝硬化患者。(最佳实践建议3)
通常情况下,体型为瘦型的个体无须接受NAFLD常规筛查;但是,对于年龄>40岁且伴有2型糖尿病的个体,需考虑接受NAFLD筛查。(最佳实践建议4)
对于伴有代谢性疾病(如2型糖尿病、血脂异常或高血压)的瘦型个体,若其肝脏生化检查相关指标升高或发现存在肝脂肪变性,需考虑NAFLD可能。(最佳实践建议5)
临床医生应常规询问瘦型NAFLD患者的饮酒模式。(最佳实践建议6)
在瘦型NAFLD患者的诊断中,应排除肝病其他病因,如脂肪肝的其他病因(如HIV、脂肪代谢障碍、溶酶体酸性脂肪酶缺乏症、家族性异常β脂蛋白血症、药物诱导的肝脂肪变性)。(最佳实践建议7)
当前证据并不足以支持在瘦型NAFLD患者中对遗传变异情况进行常规检测。(最佳实践建议8)
若不能确定肝损伤、不同程度肝纤维化的发生原因,肝活检结果则可作为参考标准。(最佳实践建议9)
血清指数(NAFLD肝纤维化评分和FIB-4指数)、影像学检测技术(瞬时弹性成像和磁共振弹性成像)可用作肝活检的替代方法,用于纤维化分期和患者的随访。这些检查可在诊断时进行,并每隔6个月至2年重复一次,具体检测频率取决于患者纤维化分期以及对干预措施的反应。(最佳实践建议10)
最佳实践建议11:如果通过非侵入性检测手段(例如FIB-4指数和NAFLD肝纤维化评分)无法确定NAFLD的分期和预后,则可采用第二类非侵入性检测手段(例如瞬时弹性成像或磁共振弹性成像)加以确认。(最佳实践建议11)
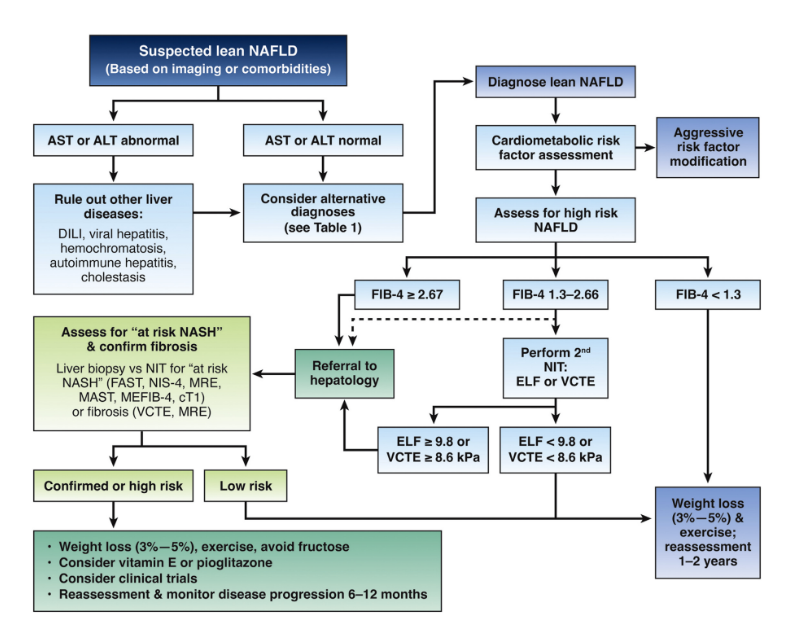
▲瘦型NAFLD患者的管理和治疗
治疗、管理方面:
在瘦型NAFLD患者中,建议通过生活方式干预(包括运动、饮食调整、避免含糖/果糖饮料),以达到体重适度降低3%~5%的目标。(最佳实践建议12)
对于活检确诊为非酒精性脂肪性肝炎,但不伴有2型糖尿病或肝硬化的瘦体型个体,可考虑给予维生素E治疗。对于活检确诊为非酒精性脂肪性肝炎,但不伴有肝硬化的瘦体型个体,可考虑给予每日口服吡格列酮口服治疗(30 mg)。(最佳实践建议13)
胰高血糖素样肽-1(GLP-1)受体激动剂和钠-葡萄糖协同转运蛋白2抑制剂在瘦型NAFLD的治疗作用尚未完全确定,仍有待进一步研究。(最佳实践建议14)
对于瘦型NAFLD且临床标志物检测符合肝硬化特征的患者,建议每年两次通过腹部超声(伴或不伴血清甲胎蛋白检测)监测肝细胞癌。(最佳实践建议15)
指南强调,NAFLD患者中约有1/4为非酒精性脂肪性肝炎,后者相关疾病(如肝硬化、肝功能失代偿以及肝细胞癌等)及其并发症的发生使得患者死亡风险的显著升高。在NAFLD、肥胖症/代谢综合征流行率不断升高的背景下,NAFLD相关肝硬化以及肝细胞癌的发病也已经成为肝脏移植的主要病因之一。
尽管在瘦型NAFLD患者中可观察到与非酒精性脂肪性肝炎相似的发病机制,但实际上,瘦型与非瘦型NAFLD的疾病进展率、相关症状、诊断和治疗方法等均不同。对于瘦型NAFLD患者的评估和管理,临床上亟须明确的指导原则。当前指南为瘦型NAFLD诊断、危险分层和治疗中的若干关键临床问题提供了15个最佳实践建议,将有助于解决当前NAFLD患者临床高度相关的关键问题。
来源:医学新视点
查看更多