查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





随着全球肥胖率越来越高,患有妊娠期糖尿病的女性数量在不断增长,这些女性患一系列妊娠并发症、其胎儿出现新生儿不良结局的风险也在增加。评估可能存在的妊娠不良结局风险有助于疾病预防、患者教育等。
近期,中南大学湘雅医院神经外科主任刘志雄教授团队在《英国医学杂志》(The BMJ)上发表论文,这项系统回顾和荟萃分析覆盖超过700万女性的妊娠数据,评估了妊娠期糖尿病与7项母体结局和14项新生儿结局之间的关系。
中南大学湘雅医院叶文睿博士为该研究第一作者,刘志雄教授与中南大学湘雅医院神经外科刘方琨副研究员为共同通讯作者。

2008年进行的一项大型跨国队列研究评估了与高血糖相关的不良妊娠结局风险,但没有调整一些混杂因素(如产妇体重指数等)。其他重要的妊娠结局(如早产等)报道较少。尚无综合研究在调整混杂因素后评估妊娠期糖尿病与各种妊娠不良结局之间的关系。此外,一些队列研究仅限于特定的临床中心和地区,限制了它们在更多样化人群中的推广。
因此,刘志雄教授团队开展此次研究,旨在全面探讨妊娠期糖尿病对的影响,并尽可能减小混杂因素的影响。研究者纳入了1990年之后进行的观察性队列研究和对照组试验。这些研究严格定义了非妊娠期糖尿病和妊娠期糖尿病人群,并对妊娠期糖尿病和各种不良妊娠结局有明确的诊断标准。
研究所评估的孕产妇结局共7项,包括:先兆子痫、引产、器械助产、剖宫产、肩难产、胎膜早破、产后大出血。
评估的胎儿或新生儿结局共14项,包括:死产、新生儿死亡、先天性畸形、早产、巨大儿、低出生体重、大于胎龄儿、小于胎龄儿、新生儿低血糖、新生儿黄疸、呼吸窘迫综合征、Apgar评分低(包括1分钟和5分钟评分,反映新生儿整体健康状况)和入住新生儿重症监护室。
结果共有156项研究(涉及7506061例妊娠者)符合妊娠不良结局分析的条件,其中50项(32.1%)显示出低或中等的偏倚风险。
在未使用胰岛素的研究中,调整混杂因素后,妊娠期糖尿病女性剖宫产(OR 1.16,95% CI 1.03~1.32)的概率增加,新生儿出现早产(OR 1.51,95% CI 1.26~1.80)、1分钟Apgar评分低(OR 1.43,95% CI 1.01~2.03)、巨大儿(OR 1.70,95% CI 1.23~2.36)和大于胎龄儿(OR 1.57,95% CI 1.25~1.97)的概率也增加。
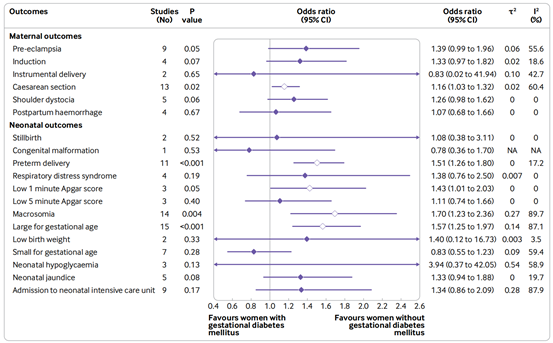
▲在未使用胰岛素的研究中,调整混杂因素后,妊娠期糖尿病与妊娠不良结局间关联的荟萃分析结果
在使用胰岛素的研究中,调整混杂因素后,妊娠期糖尿病女性所产胎儿中,出现大于胎龄儿(OR 1.61,95% CI 1.09~2.37)、患呼吸窘迫综合征(OR 1.57,95% CI 1.19~2.08)或新生儿黄疸(OR 1.28,95% CI 1.02~1.62)、或需要入住新生儿重症监护室(OR 2.29,95% CI 1.59~3.31)的概率更高。
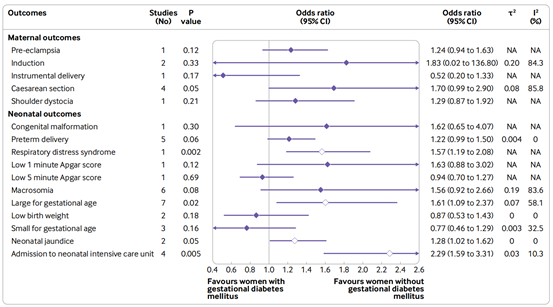
▲在使用胰岛素的研究中,调整混杂因素后,妊娠期糖尿病与妊娠不良结局间关联的荟萃分析结果
在未报告是否使用胰岛素的研究中,妊娠期糖尿病女性发生先兆子痫(OR 1.46,1.21~1.78)、引产(OR 1.88,95% CI 1.16~3.04)、剖宫产(OR 1.38,95% CI 1.20~1.58)、胎膜早破(OR 1.13,95% CI 1.06~1.20)的风险更高,新生儿出现先天性畸形(OR 1.18,95% CI 1.10~1.26)、早产(OR 1.51,95% CI 1.19~1.93)、巨大儿(OR 1.48,95% CI 1.13~1.95)、新生儿低血糖(OR 11.71,95% CI 7.49~18.30)和入住新生儿重症监护室(OR 2.28,95% CI 1.26~4.13)的风险增加。
在所有三个亚组中,研究者没有发现明确的证据表明患有和未患妊娠期糖尿病的女性及其胎儿在器械助产、肩难产、产后出血、死产、新生儿死亡、新生儿5分钟Apgar评分低、低出生体重和小于胎龄儿这些指标上的风险存在差异。
此外,国家发展状况、体重指数调整和筛查方法,会导致不同研究观察到的多种不良妊娠结局有所差异。
综上所述,当调整混杂因素后,妊娠期糖尿病与多种妊娠并发症显著相关。该发现有助于更全面地了解与妊娠期糖尿病相关的妊娠不良结局。
来源:医学新视点
查看更多