查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





上期回顾
食管内镜黏膜下剥离术(ESD)是一种内镜下微创手术,主要用于治疗早期食管癌、癌前病变或黏膜下肿瘤。手术通过内镜引导,精准剥离病变的黏膜层,保留食管肌层,具有创伤小、恢复快的特点,是早期食管病变的重要治疗手段。
患者评估:详细了解患者病史,包括既往疾病史、手术史、药物过敏史等。评估患者的身体状况,如心肺功能、凝血功能等,确保患者能够耐受手术。对于长期服用抗凝剂、血液病、凝血功能障碍者,须在凝血功能纠正后再进行手术。
设备与器械准备:准备好内镜、高频电刀、切开刀、注水泵、CO₂气泵、远端透明帽、黏膜下注射液等设备和器械,并确保其性能良好。根据病变部位和类型选择合适的内镜和切开刀,如食管病变可选择较细的内镜和合适的切开刀。
在进行食管ESD前,应首先通过电子染色或碘染确定病变边界,并进行准确标记。标记时,通常在病灶外缘3~5 mm处进行柔和电凝标记,食管黏膜较薄,电凝功率宜小,每个标记点间隔约3~5 mm,标记点应做到清晰、连续,避免棱角分明。随诊时间延长标记点会变得不清晰,且为避免碰伤病变要尽量从病变的口侧按顺序标记。对于EMR或外科术后复发或残留病变,标记范围建议扩大,于病灶外缘5~10 mm处进行电凝标记,以免病灶再次复发。
黏膜下注射的目的是让病灶充分抬举,从而增加剥离的操作空间。在伸出注射针后尽量不要移动内镜,将内镜移到穿刺点后再出针,注意尽量不要损伤周围黏膜。注射点位选择在紧邻标记点的外侧缘,注射顺序建议为自肛侧向口侧,先将穿刺针呈锐角对着黏膜慢慢把针扎进去,下一针在前一针的“山脚下”进针。注射的量要让周边黏膜隆起高度基本一致,在一个层面上避免形成凹陷、夹角。注射不宜过多,隆起过高可能会导致食管操作空间变小,影响操作视野。待切的部分再标记的肛侧,因此注射时不要使标记部位成为隆起的顶点,而是要使标记的肛侧成为隆起的顶点,将需要切开部位的隆起打好。
黏膜切开包括预切开和充分切开。预切开的目的是切开黏膜层,离断黏膜肌层,暴露黏膜下层。在预切开前首先设置终点,先将切开刀压到局部注射形成的隆起,在隆起被压扁时踩切开脚踏板,要在感受到切开刀的头端进入黏膜下层后才向侧方切开,确认黏膜肌层被完全切开,当黏膜肌层被充分切开时,切开线会呈“张嘴样”打开。充分切开是在预切开的基础上补充切开及修整,使剥离区域和非剥离区域黏膜充分分离,并保留固有肌层肌膜的完整。
剥离时,可采用纵行剥离,从口侧至肛侧剥离。剥离的层次一般选择在黏膜下层的下1/3层面剥离,但食管壁肌层相对胃壁薄,紧贴肌层剥离容易损伤固有肌层,故对于术前考虑病灶局限于黏膜层的食管早癌,剥离的界面可以选择于黏膜下层的1/2的界面进行剥离。剥离时走刀起自肌层的上方,向远离肌层的方向剥离,可以降低剥离过程中的肌层损伤。
由于食管ESD通常以左侧卧位进行,而左侧壁成为重力的方向而存水和血液。由于没切开病变的右侧,因此黏膜肌层的收缩使病变被牵拉向重力反方向,这样可防止病变被水淹没。优选部分圆周切开,以防止液体从黏膜下层流出。因此,通常进行C形黏膜切开(图1),要将C形切开侧的黏膜下层充分剥离开,因为要切向偏左侧,因此要一边顺时针旋转内镜一边切,调整旋转内镜产生的牵拉力量使刀头部分的黏膜不起褶,顺利完成C形口侧切开,在口侧形成U形黏膜瓣,病变会由于重力抬起来,然后进行黏膜下剥离,以使病变远离液体区,从而增强可视化。当左侧充分剥离内镜依靠重力作用钻到黏膜下层后将剩余的黏膜环周切开,沿着长轴方向顺着黏膜下层从口侧剥离。此外,抽吸空气可使黏膜下液垫变厚,有利于安全有效的黏膜切开。
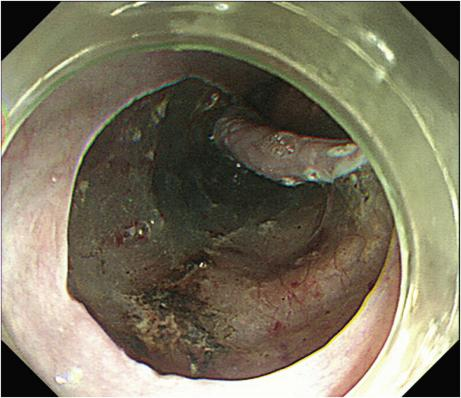
对于特殊病变,如累及食管周径2/3以上的食管病变进行隧道ESD,在剥离过程中,可采用内镜下内牵引或外牵引技术辅助,扩大黏膜下层剥离空间,提高操作效率,保证ESD操作的安全性。
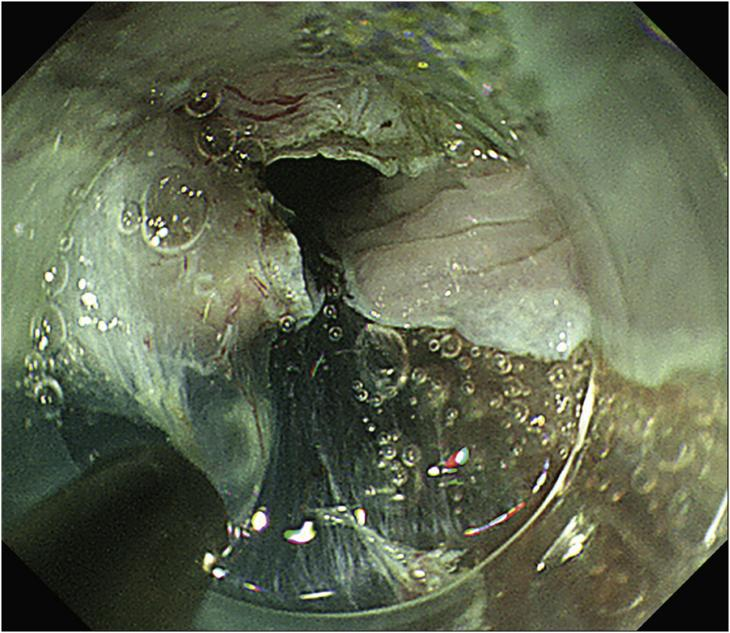
在ESD操作中,牵引技巧非常重要。牵引组织以暴露黏膜下空间在高质量食管ESD中起着关键作用,钛夹挂线(图2)牵引通常用于食管。将带线的钛夹放置在病变的近端边缘,然后从近端将线从口中拉出,轻微拉动该线,此操作可在剥离过程中保持黏膜下层的手术视野清晰。需要注意的是,如果牵拉过度,有可能使组织夹脱落。为了避免夹闭过程损伤病变的深部,组织夹不要垂直于病变,要稍微向左或右倾斜,在夹闭前一边稍微向管腔侧抬起一边夹闭组织夹。
ESD术后创面止血应注意术中穿支血管及创面边缘的止血。食管ESD术后迟发性出血发生率较低,应避免过度电凝损伤肌层。对于穿孔的处理,术中发现穿孔应及时处理,后续操作减少注气注水,必要时先行内镜下夹闭。穿孔并发气胸时,应及时进行负压引流。对于狭窄的处理,食管大面积或环周病变、ESD固有肌层损伤严重容易出现术后狭窄,推荐大面积病灶和固有肌层损伤严重者行狭窄预防性措施。降低狭窄率的措施包括皮质激素(口服/局部注射)、预防性球囊扩张、临时支架置入、肉毒杆菌毒素注射、用聚乙醇酸片和合成肽凝胶覆盖疤痕创面等。
密切观察患者的生命体征,如体温、血压、心率等,以及有无呕血、便血、腹痛、发热等症状。注意观察创面的愈合情况,如有无出血、感染等并发症的发生。如果出现并发症,应及时进行处理。
告知患者术后应注意休息,避免剧烈运动和重体力劳动,保持良好的心态,积极配合治疗和康复。同时,根据患者的病情和恢复情况,制定个性化的康复计划,如进行适当的运动锻炼、心理疏导等。
综上所述,食管ESD的经验及操作技巧需要术者在术前准备、黏膜下注射、切开与剥离、牵引技巧、创面处理与并发症预防及术后护理等方面进行全面掌握和实践。
胃ESD经验及操作技巧 | 中日携手・遵医领航⑤
作者:遵义医科大学附属医院 万硕

查看更多