查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





一
胰腺炎的几种类型
急性胰腺炎(AP):胰腺的急性损害和细胞损害过程,波及邻近组织和其他脏器系统,临床表现为腹痛、恶心呕吐,伴血尿淀粉酶、脂肪酶升高(3倍正常上限值),或伴有胰腺炎症、水肿、坏死的影像学表现。分类:轻症急性胰腺炎(MAP)、中重症胰腺炎(MSAP)、重症胰腺炎(SAP)。病理分型:间质水肿型、坏死型。
慢性胰腺炎(CP):各种病因引起胰腺组织、功能不可逆改变的慢性炎症性疾病,表现为反复腹痛、胰腺内外分泌功能不全。病例特征为腺泡萎缩、破坏、间质纤维化,胰腺实质钙化、胰管扩张、胰管结石。
自身免疫性胰腺炎(AIP):自身免疫介导、以胰腺和胰管结构改变为特征,激素治疗有效的特殊类型胰腺炎。分为1型、2型。
二
胰腺炎评分系统
基于临床评分系统、影像评分及单个化验指标分析进行评分,预测患者SAP发生率和病死率。本文重点介绍临床上常用的Ranson评分系统(严重程度)、Glasgow评分(严重程度)、APACHEⅡ、BISAP评分(严重程度)、MCTSI评分、改良的Marshall(器官功能障碍)评分。
1
Ranson评分系统
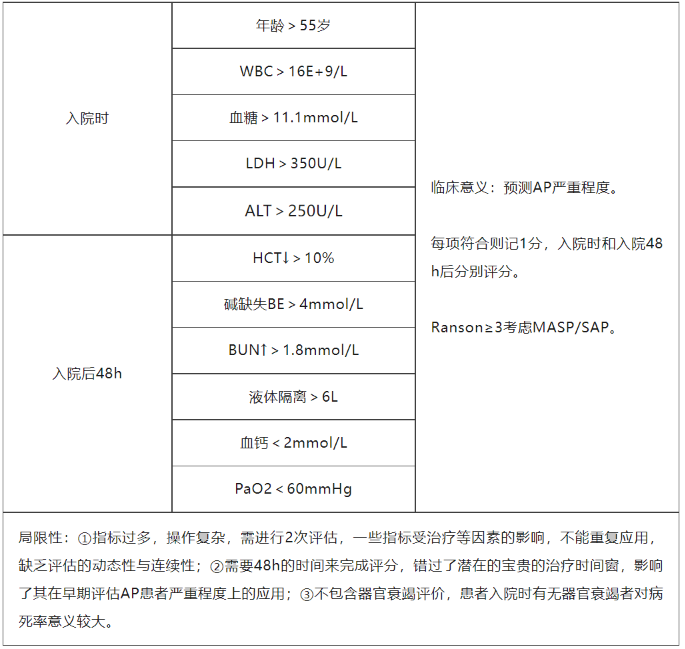
预测SAP的总灵敏度为57%~85%, 特异度为68%~85%, 对胆源性胰腺炎预测率欠佳。
急性胰腺炎严重程度升高, Ranson评分随之升高。
①<3分时急性胰腺炎相关病死率为0;
②>6分病死率大于50%, 且多伴有坏死性胰腺炎;
③3~5分的评分区间, 评分和严重程度的相关性欠佳。
2
Glasgow评分
强调客观实验室检查指标,包括8个指标(年龄、WBC、血糖、BUN、动脉氧分压、血Ca、ALB、LDH、ALT/AST),于入院48 h评估完成。
Glasgow评分对AP预后评估与Ranson评分无显著差异,多用于欧洲地区。
3
APACHEⅡ评分:急性生理和慢性健康状况评分
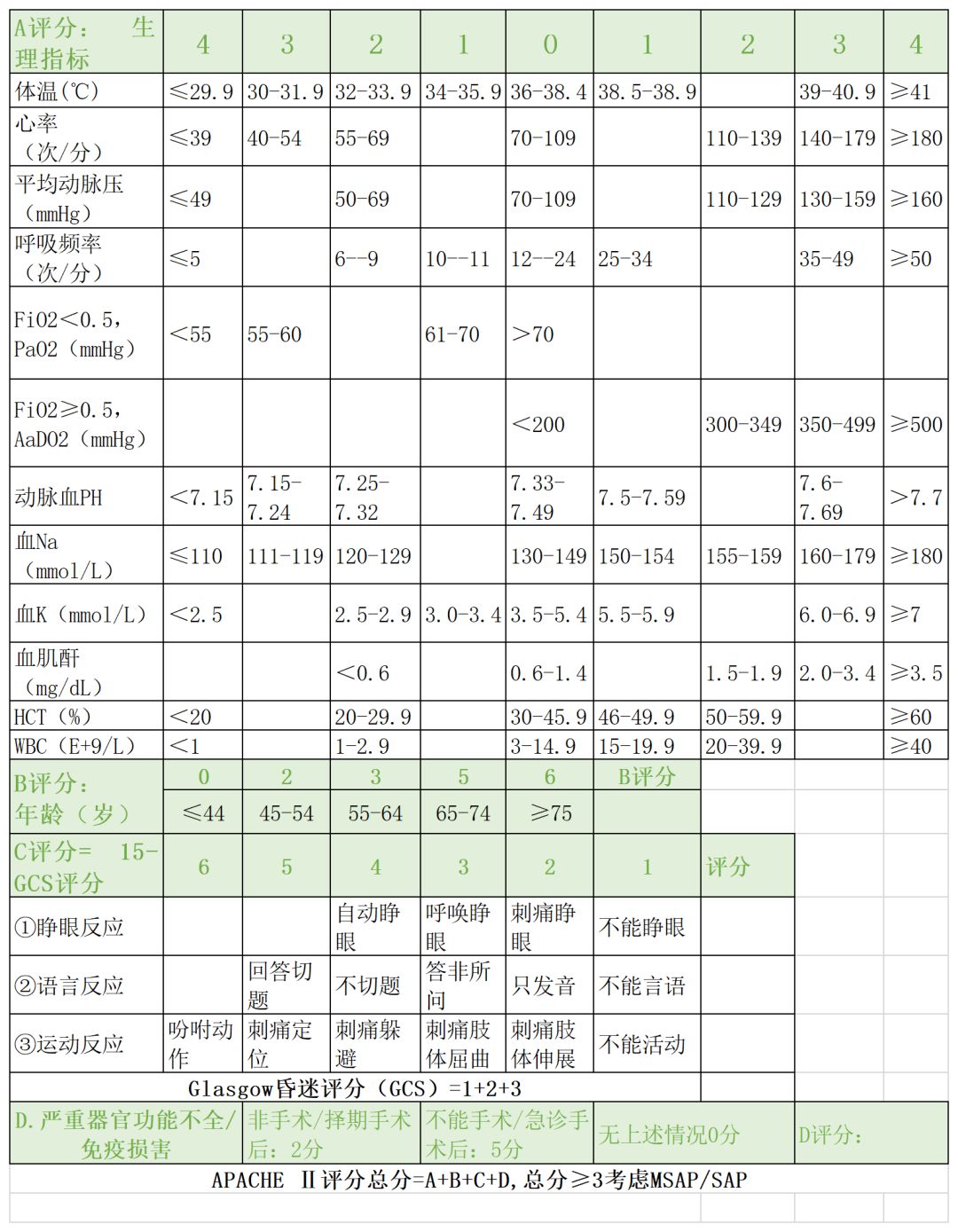
表中数值:
①平均动脉压=[舒张压+(收缩压-舒张压)/3]%;
②吸氧浓度FiO2=(21+吸氧刻度×4)%,吸氧刻度:2-10L/min;
③肌酐换算:1mg/dl=88.4mmol/L;
④AaDO2=(760-47)×FiO2-PaO2;
⑤严重器官功能不全:心功能Ⅳ级;慢性缺氧、阻塞性/限制性通气功能障碍、运动耐力差;慢性透析者;肝硬化、门脉高压、上消化道出血时、肝昏迷/肝衰竭病史。
⑥免疫功能损害:放化疗、长期大剂量激素治疗。
临床意义:预测严重程度和病死率,ICU最常用的评估严AP重程度的评分系统。目前公认并应用最多的急性胰腺炎预后评分系统,受到多项指南的推荐。建议入院3天内完成,并且在入院时、12h、24h动态观察红细胞比容,以动态评估疾病严重程度及补液是否充分。
优点:①不受治疗因素和入院时间的影响;②考虑了年龄、既往健康状况的影响;③对AP全身并发症有较强的预测力,对疾病严重程度的预测率同Ranson评分相似,比之早期、快捷;④连续监测可反映SAP治疗疗效,对患者治疗时机的选择也有一定的指导意义。总体来说, APACHEⅡ评分在AP的诊治、全身并发症、死亡率及预后等多方面有突出的指导意义。
局限性:①病死率评估方面欠佳;②APACHEⅡ评分中年龄所占权重较大,当年龄>65岁时(5分)仅需额外的4分即可达到重症胰腺炎的评判标准,这是其存在争议并需要改进之处;③不能对胰腺局部病变严重程度进行预测,对于局部并发症的预见能力相对较弱;④项目参数复杂、操作烦琐。
APACHE相关:
①APACHE O为APACHEⅡ评分加肥胖指标评分,未显示出较APACHE Ⅱ的优势。
②APACHEⅠ加强危重患者的监测,适用于大多数危重疾病严重程度的评价,
③APACHEⅢ应用不广,在胰腺炎诊断方面与APACHEⅡ无显著差别。
④APACHEⅣ诊断急性胰腺炎报道尚少, 现有研究未见明显优势。
4
BISAP评分
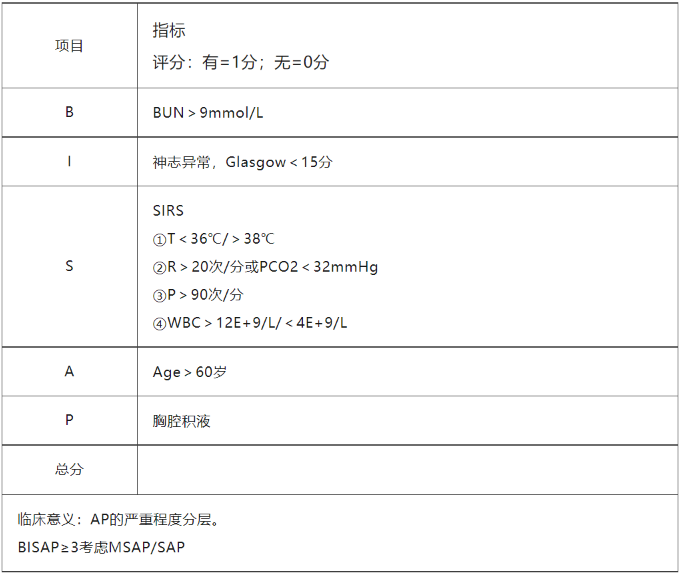
优点:简单易行、准确度高,敏感性和特异性优于APACHEⅡ和CTSI评分.
来源:通过对大样本急性胰腺炎患者的分类和回归树分析,根据住院死亡风险的不同, 确定了5个预测住院病死率的变量:血尿素氮(BUN)、精神神经状态异常、系统性炎症反应综合征(SIRS)、年龄、胸腔积液,由这5个变量首字母的缩写命名为BISAP评分。
Glasgow休克指数:为5项指标中唯一的主观性指标。BISAP简化为:只要出现定向力下降/其它精神行为异常即为阳性,降低了评估者的主观偏倚,并且可在病程中多次行BISAP评分以动态监测病情变化。
5
Balthazar CT分级标准:主要反映胰周情况
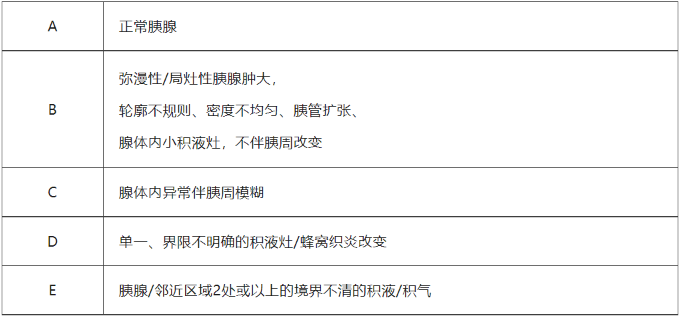
6
MCTSI评分
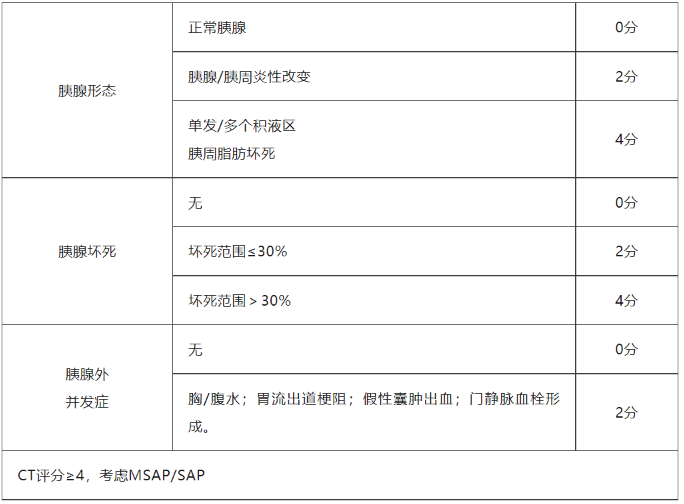
临床意义:①胰腺增强CT检查(胰腺CT检查最佳时间为AP发病后48-72h)被认为是评价AP严重程度、坏死范围、局部并发症及临床预后的金标准,能直观地从影像上评判胰腺局部炎症的范围、胰周液体积聚、胰腺坏死的发生、胰腺脓肿的形成, 以决定是否进行外科手术或内镜下干预治疗;②若发现胆结石等征象, 有助于明确胰腺炎病因;③判断儿童AP严重程度的敏感性优于Ranson评分和Glasgow评分;④疾病恶化时积极复查腹部CT, 能为临床医师提供重要线索。
局限性:①胰腺坏死在发病初期可以不出现, 制约了CTSI于发病早期对病情严重程度的评估;②当患者肾衰或造影剂过敏时, 无法行胰腺增强CT检查,影响CT评分的应用和准确性;③由于胰腺坏死不能在AP早期出现, 因此英国胃肠学协会建议对SAP患者在入院后的3-10d行动态增强CT检查, 但此举可能会加重患者的经济负担及病情。
7
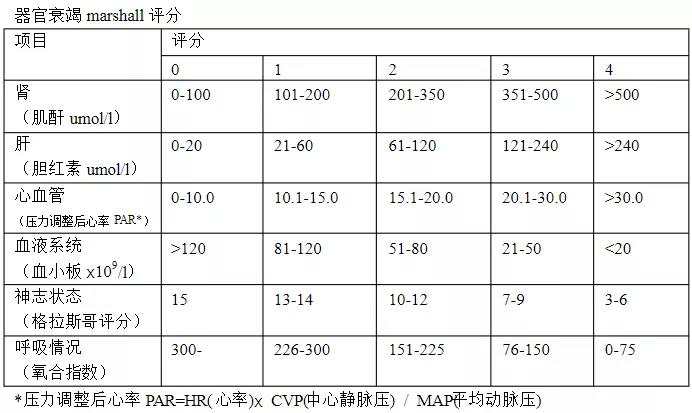
改良Marshall评分
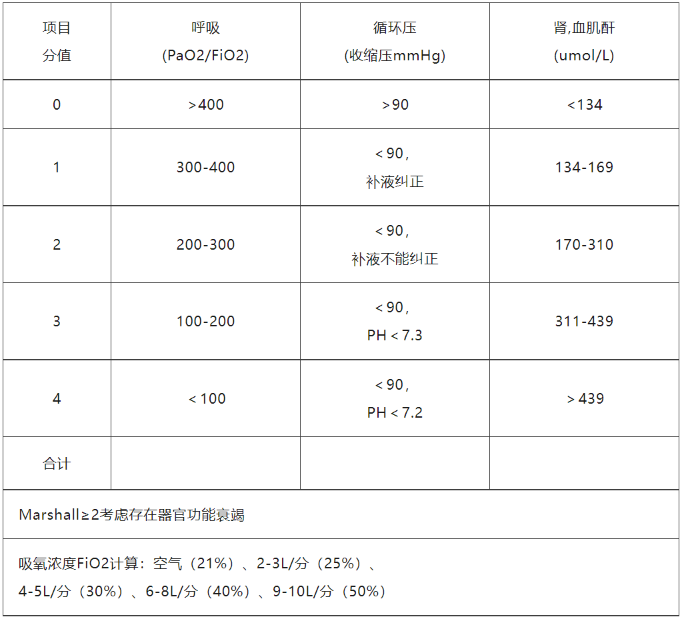
临床意义:评估器官功能衰竭严重程度。主要评估胰腺炎病人呼吸、循环和肾脏三大脏器功能损伤情况。
来源:该评分改良自MODS的Marshall评分,如图。
8
EPIC评分:胰腺外炎症CT评分
临床意义:通过观察腹部CT表现 (胸腔积液、腹水、腹膜后炎症及肠系膜炎症) 来评价AP早期全身炎症反应对预后的影响。EPIC评分在AP严重程度的判断中具有较广泛的应用前景。
优点:预测SAP合并急性肾损伤的准确性优于MCTSI评分及Balthazar CT分级, 并与急性肾损伤的发生具有良好的相关性。
局限性:临床应用不够广泛,仍需要更多高级别的证据和研究来证实其在临床的价值。
9
JSS评分:日本严重度评分

临床意义:JSS评分是在亚洲人群中指定, 更适合亚洲人AP的严重度及预后的评估。
局限性:①JSS评分包含了太多的评价项目而限制了其应用;②且对患者在输氧或输血时所获得的资料进行解释较为困难.
10
SOFA评分:序贯器官衰竭估计评分
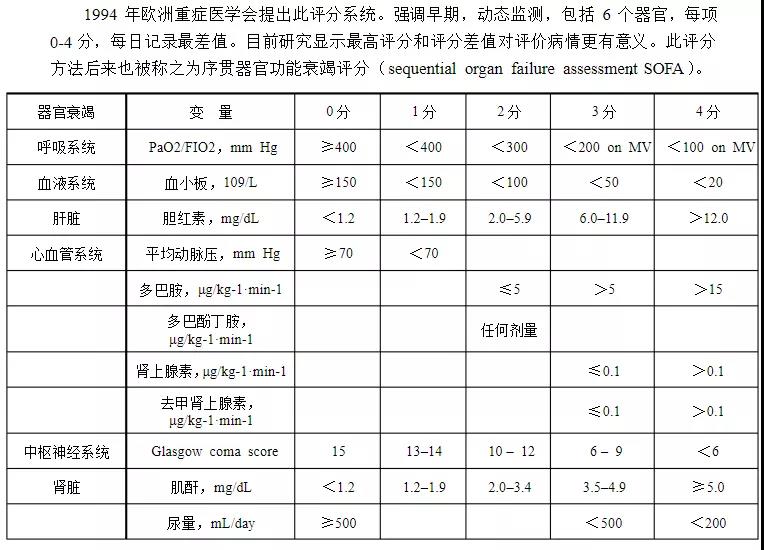
任一器官功能评分≥2分诊断为该器官功能障碍,评分≥3分诊断该器官功能衰竭。
临床意义:评估SAP时肝脏、肾脏、凝血、心血管、神经及呼吸系统等器官功能状态。
局限性:在精神方面的评分。在患者精神状态恢复、结局有好转时, 其评分标准没有得到相应的修改。
临床应用中需要把临床和影像评分标准结合起来, 多种评分标准进行综合、反复评价, 才更有利于正确的评估病情。
来源:医伯乐
查看更多