查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





刘某,青年男性,25岁,主诉“反复腹痛伴恶心呕吐十年余,加重一月”入院。
患者十年前无明显诱因出现反复的腹痛,位置主要位于脐周,伴有恶心呕吐,多次于进餐以后诱发,伴有肠鸣,并且没有病程当中没有明显的黑便便血的表现,无胸闷心悸,无畏寒发热等表现。患者自诉十年前曾于外院做过胶囊内镜检查,未见明显异常。近一个月来,患者自觉腹痛症状加重,进食后明显不适,伴有腹胀。呕吐胃内容物后,腹胀才能稍微缓解。现在为进一步诊治,来到我院门诊,门诊以小肠梗阻可能收入院。
病程中患者无停止排气排便、食欲减退,睡眠可,二便如常,近期体重减轻约5公斤。
既往史和个人史无特殊。
BMI15.2kg/m²,血压89/52mmHg,其余无明显阳性体征。

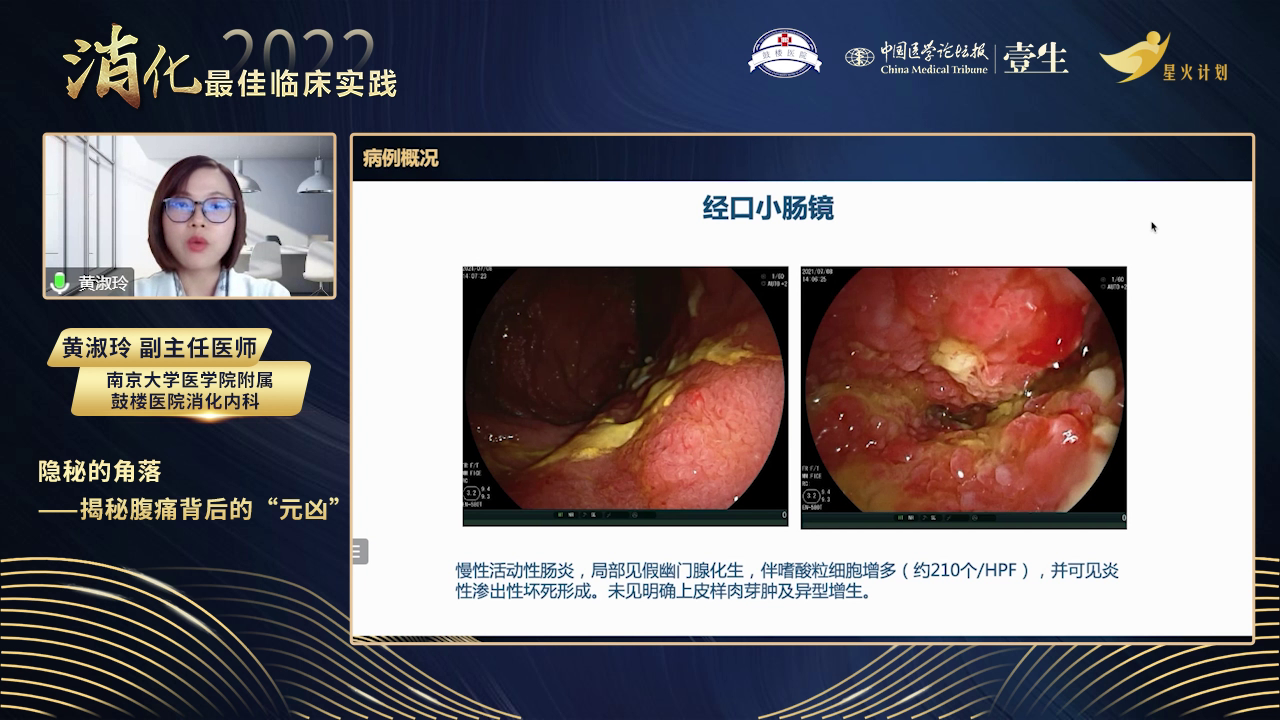

小肠镜下可见空肠有明显溃疡和小肠狭窄,该区域黏膜充血发红、粗糙,有黄白色苔,近端肠腔扩张,有大量肠液,肠腔狭窄几乎无法通过固体食物。遂在该部位深挖活检取病理。
病理结果与诊断困境:病理结果为慢性活动性肠炎,局部见假幽门腺化生,伴嗜酸粒细胞增多(20-30个/高倍视野),有炎性渗出及坏死,但未看到明确上皮样肉芽肿及异形增生。此时诊断陷入两难,考虑过克罗恩病、小肠淋巴瘤、肠道结核感染、血管炎、缺血性肠病等多种疾病,但均因缺乏典型依据难以确诊。
外科干预与最终诊断:患者肠道梗阻症状明显,有强烈解除梗阻意愿,经口小肠镜后联系外科及多学科团队会诊,行外科肠道切除术。术后大体标本显示病变位于Treitz韧带约1.2米处,有长达十厘米的小肠狭窄,黏膜面有不规则溃疡和颗粒样增生,肠系膜脂肪组织增生,包绕肠系膜组织,多发淋巴结肿大,形成较大团块,狭窄近段肠管显著扩张,小肠与周围肠管及系膜明显粘连。
术后HE切片显示病变局部溃疡深达固有肌层,伴急性浆膜炎和浆膜下纤维化,周围肠黏膜呈慢性活动性肠炎,伴幽门腺化生和假息肉形成,病变区域黏膜下层小血管明显增厚,血管检查发现黏膜下层、浆膜下层及肠系膜内多发小到中等静脉管壁异常,静脉内膜平滑肌不规则增生,管腔狭窄甚至闭塞,浆膜下静脉平滑肌内膜增生改变,血管周围无炎细胞浸润,血管内无血栓及管周纤维化,伴行动脉无明显异常。经文献检索,符合特发性肠系膜静脉肌内膜增生症特征,患者术后恢复良好,随访12个月无复发。
特发性肠系膜静脉肌内膜增生症概述
1) 疾病特点:属极罕见疾病,最早于1991年报道,全球约报道70例,是一种慢性肠壁缺血性改变,主要累及乙状结肠和直肠,由肠系膜或肠壁内小到中等大小的静脉非炎症性闭塞所致,具体病因和发病机制不明。像本病例这样主要累及小肠的情况尤为罕见,国内外报道共7例,国内报道2例。
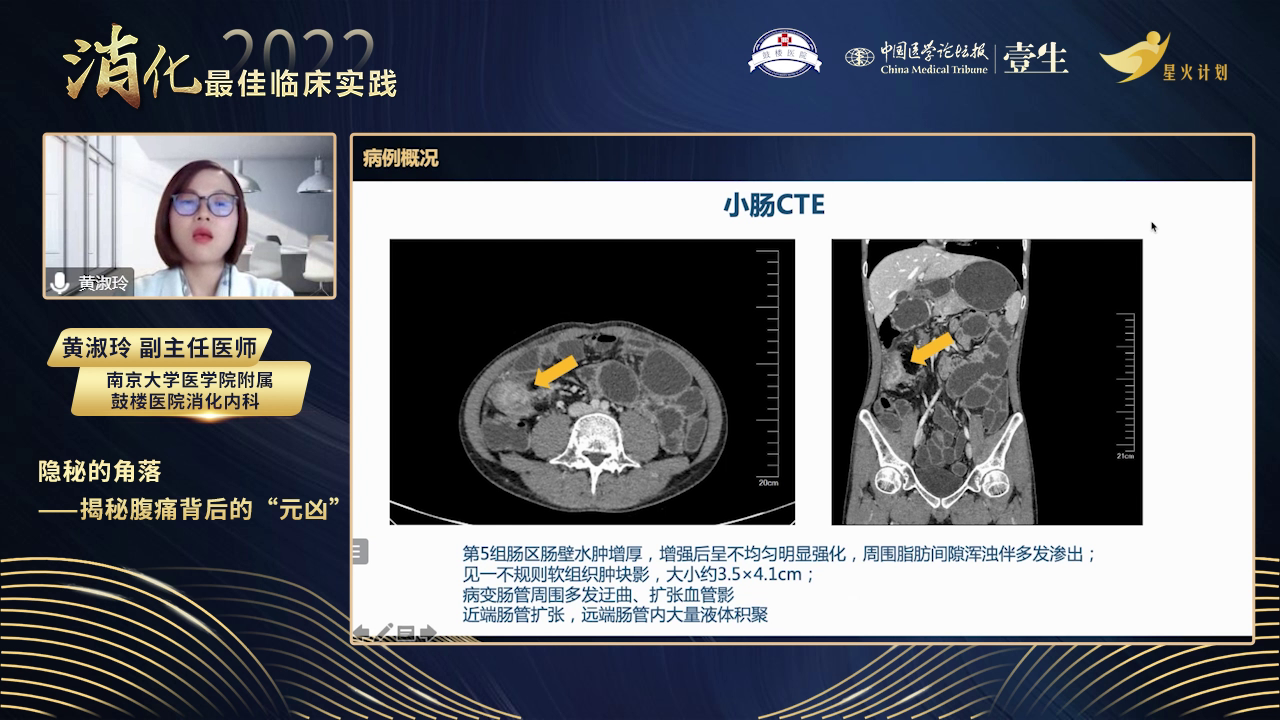
2) 临床表现:患者可表现为反复发作的腹痛、便血等。内镜下可见黏膜溃疡、肠壁增厚及管腔狭窄等改变。影像学上,CT主要表现为肠壁水肿增厚,周围血管静脉迂曲和扩张。
3) 鉴别诊断:临床上主要需与克罗恩病鉴别。克罗恩病是透壁性炎症,全消化道病变,病变区域呈节段性跳跃性分布,病理可见典型上皮样肉芽肿,常伴有血管管壁纤维化、中膜肥厚等改变;而特发性肠系膜静脉肌内膜增生症仅为小型到中等大小静脉内膜增厚,无全肠壁透壁性炎症。此外,还需与肠白塞病鉴别,肠白塞病是血管炎症性疾病,可累及全消化道,但回盲部不多见,内镜下可见卵圆形或生洋葱样溃疡,病理可见血管周围急慢性炎症细胞浸润,与特发性肠系膜静脉肌内膜增生症的平滑肌内膜增厚有典型病理区别。
4) 治疗与预后:治疗主要以手术切除为主,术后一般不复发。但该疾病早期易误诊为克罗恩病,应用激素后可能出现病变部位出血、肠管穿孔、中毒性巨结肠和肠梗阻等严重临床并发症。
小肠溃疡伴不全性肠梗阻的鉴别诊断思路
1) 肠梗阻分类分析:肠梗阻在临床上分为机械性、动力性和血运性。结合本病例内镜检查发现肠腔溃疡伴狭窄,考虑为机械性肠梗阻。
2) 小肠溃疡鉴别诊断:对于小肠溃疡伴不全性肠梗阻,首先考虑克罗恩病,但本病例患者缺乏病理特征性改变,诊断依据不足。还需与非甾体类抗炎药相关肠病(患者无服药史)、非特异性小肠溃疡、系统性红斑狼疮、白塞病、嗜酸性肉芽肿性血管炎等免疫系统疾病(患者经多家医院检查未发现依据)、免疫抑制人群继发的肠道感染性疾病(未发现相关病原体依据)、恶性疾病如淋巴瘤、肉瘤(病理检查不支持)等进行鉴别。特发性肠系膜静脉肌内膜增生症虽罕见,但内镜下可表现为溃疡、水肿、狭窄等,影像学上肠管增厚、黏膜轻度强化、病变区域静脉迂曲扩张,累及小肠时肠管狭窄且周围血管扩张明显,需加以考虑。
查看更多