查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





急性脑梗死和急性心肌梗死同时发生?您是先救脑还是先救心?本文可能会有一定的提示。
病例汇报:
患者男,55岁,以“头晕、言语不清、左侧肢体无力54分钟”为主诉于2020-08-17 07:24入院。患者54分钟前晨起活动后出现头晕、言语不清、左侧肢体无力,表现为非旋转性头晕、吐字不清,左侧肢体上抬无力,伴口角歪斜、流涎,无明显心前区不适、胸闷胸痛、气促,无呕吐、肢体抽搐、意识障碍、尿便失禁等,为求进一步诊治,家人急呼120来我院。
既往发现血糖升高1年,血糖最高7.5mmol/L,未诊治;2周前曾出现心前区、左腋下疼痛不适感,休息1天后缓解,未诊治。否认高血压、心脏病疾病史,否认传染病史,否认嗜烟酒,否认过敏史。
查体:
BP:左112/74 mmHg,右110/70 mmHg,HR70次/分,律齐,各瓣膜听诊区未闻及病理性杂音,双肺呼吸音粗,双下肺可闻及明显湿性啰音;双下肢无水肿。神经系统:神志清,精神差,构音障碍,记忆力、计算力、定向力可,双侧瞳孔等大等圆,直径约3 mm,对光反射灵敏,眼球运动灵活,左侧中枢性面舌瘫,四肢肌张力、腱反射正常,左上肢肌力2级,左下肢肌力3级,右侧肢体肌力5级,双侧痛觉对称存在,共济查体不配合,左侧巴氏征可疑阳性,右侧巴氏征阴性,颈软,无抵抗,布氏征、克氏征阴性。NIHSS评分8分。洼田饮水试验Ⅰ级,MRS评分0分,ASPECTS-CT 10分,APACHEII评分7分。
入院前辅助检查:
头颅(2020.08.17)(图1-A):1.颅脑CT平扫未见明显异常。胸部CT(2020.08.17)(图2):1.双肺小叶间隔增厚,右侧胸腔积液,心脏增大,心包积液,考虑肺水肿?建议进一步检查;2.双肺下叶少许慢性炎症;3.主动脉硬化。心电图:窦性心律,67次/分,电轴右偏,广泛前壁心肌梗死(时期待定),ST-T呈缺血损伤型改变。2020-08-17 08:01肌钙蛋白I:1.25 ng/ml。随机血糖:7.9 mmol/L。
初步诊断:
1.急性脑梗死 大动脉粥样硬化型?2.冠心病 急性前壁心肌梗死 心包积液 心功能Ⅱ级(Killps分级);3.肺水肿 胸腔积液;
诊疗经过:
患者2020.08.17 07:24入院,07:41给予阿替普酶针61mg(68kg)静脉溶栓治疗, 08:02急诊行“冠脉造影术+球囊扩张成形术”,冠脉PCI示:①冠脉分布呈右优势型;②左冠开口起源正常,LM未见明显狭窄;LAD近段急性闭塞,可见血栓影,前向血流TIMI0级;可见右冠远段至LAD近段侧支循环形成;LCX远段可见约50%狭窄,前向血流TIMI3级;③RCA开口起源正常,近段狭窄约50%,前向血流TIMI3级。
征求家属意见结合病情,对左冠病变行球囊扩张成形术。08:40进行“主动脉弓造影、全脑血管造影、脑血管腔内溶栓术”,脑血管造影示:Ⅱ型主动脉弓;右侧后交通动脉开放;前交通动脉开放;双侧颈内动脉、双侧椎基底动脉系统未见明显狭窄及畸形。通过超选择性右侧颈内动脉之造影导管动脉灌注替罗非班12.5mg+生理盐水200ml之4ml后结束手术。
术后10:50评估患者心率71次/分,血压108/75mmHg,呼吸20次/分,血氧饱和度100%,无明显胸闷、心前区不适,言语不清、左侧肢体无力症状较前好转,肌力5-级,NHISS评分2分,洼田饮水试验Ⅰ级。行头颅MRI+SWI(图3)示:1.右侧丘脑急性脑梗塞;2.左侧额叶异常信号,考虑亚急性期脑梗塞;3.脑白质脱髓鞘样改变;4.颅内SWI序列扫描未见明显异常。
复查心电图:1.窦性心律 HR:73次/,2.提示左房异,3.急性广泛前壁及侧壁心肌梗死,4.ST-T呈缺血损伤型改变。
给予“替罗非班针”泵入预防血管再闭塞,溶栓后24小时后口服“阿司匹林、替格瑞洛”抗血小板聚集、“瑞舒伐他汀钙片”强化降脂稳定斑块,给予“琥珀酸美托洛尔缓释片”控制心室率、“沙库巴曲缬沙坦”抑制心室重构、“地高辛”强心、气压治疗预防下肢深静脉血栓形成等治疗。
术后第二天症状缓解,NIHSS评分0分。洼田饮水试验Ⅰ级。
2020-08-18患者出现血压偏低,92/60 mmHg,复查BNP498 pg/ml,较前升高,08-24复查心脏彩超示EF43%↓,左室增大,左室壁节段性运动减低,主动脉瓣、二、三尖瓣少量反流,左心功能减低,心包积液(右室前壁前宽约11mm,左室后壁后宽约17mm,左室侧壁宽约13mm)。患者急性心肌梗死合并心衰、血压偏低,8-26再次复查冠脉造影结果示:①冠脉分布呈右优势型;②左冠开口起源正常,LM未见明显狭窄;LAD近段可见夹层样斑块,局部管腔狭窄约60%,中段可见心肌桥,收缩期管腔狭窄约80%,前向血流TIMI3级;LCX远段可见约50%狭窄,前向血流TIMI3级;③RCA开口起源正常,近段狭窄约50%,前向血流TIMI3级。暂无支架置入指征,继续目前双联抗血小板聚集、降脂稳定斑块、降低心肌氧耗等对症治疗。
患者仍血压低,心脏彩超提示大量心包积液,为进一步解除心脏压塞、改善心功能,8-26行超声引导下心包积液置管引流术,共引流心包积液约400ml,后血压较前有所好转上升95-110/60-70mmHg,并继续对症治疗。患者于2020-9-4症状缓解出院,NIHSS评分0分。洼田饮水试验Ⅰ级。
出院诊断:
1.急性脑梗死 心源性栓塞型?2.冠状动脉粥样硬化性心脏病 急性前壁ST段抬高型心肌梗死 PTCA术后 心包积液 心包穿刺术后 肺水肿 胸腔积液 心源性休克 心功能Ⅳ级(Killp分级)。
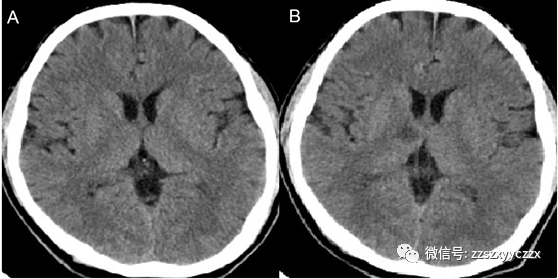
图1:A.2020-08-17颅脑CT平扫未见明显异常。B.2020-08-18复查头颅CT示右侧丘脑低密度,考虑脑梗死。
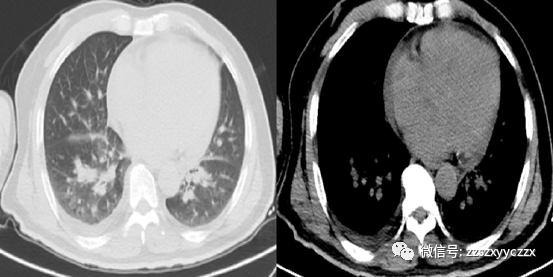
图2.胸部CT:1.双肺小叶间隔增厚,右侧胸腔积液,心脏增大,心包积液,考虑肺水肿?
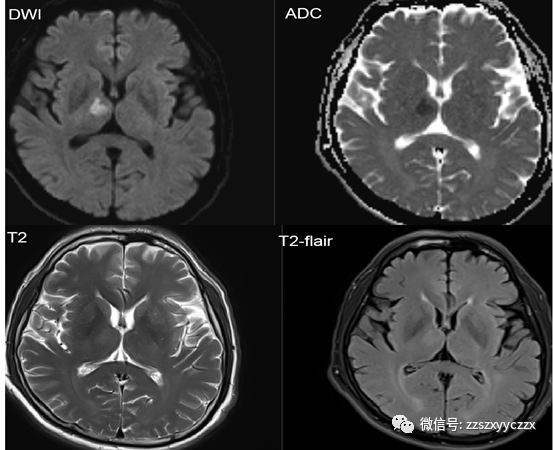
图3.头MR:1.右侧丘脑急性脑梗死;2.左侧额叶异常信号,考虑亚急性期脑梗死。
讨论:
急性脑梗死( acute cerebra infarction,ACI) 和急性冠脉综合征( acute coronary syndrome,ACS)互为并发症,相同的危险因素可引起血管基础上的病理生理进展,导致了两者常常同时或者相继发病。两者常常同时或者相继发生。
根据发生时间,可将其分为急性心肌梗死后卒中和缺血性卒中后AMI两种情况。急性心肌梗死后大多为无明显症状的腔隙性脑梗死,且大部分不易发现,其实际发生率可能更高,新发脑梗死后急性心肌梗死的发生率为2.3%~7.7%,死亡率达41.6%~56.4%。Liao等纳入9180例急性脑梗死患者,住院期间发生急性心肌梗死221例(2.3%)。
急性心肌梗死后缺血性卒中的发生率为1.2%~4.59%,且多数发生在AMI后数天至数周内,其风险约在3~6个月内恢复至基线水平,其中经皮冠状动脉介入治疗术( percutaneous coronary Intervention,PCI)后发生率为1.3%~3.1%,住院期间病死率达25%~30%,在AMI合并AIS发展过程中,最为常见的原因便是由于老年人的身体机能与免疫力下降,从而患有高血压、糖尿病等疾病,继而引发出现动脉粥样硬化的现象,导致患者产生急性心肌梗死并急性脑梗死;其次,急性心肌梗死发生后,患者的心肌收缩能力与血流速度均有所下降,使得患者的脑部供血不足,从而导致急性脑梗死的产生;再次,若患者的急性心肌梗死发生后,其室壁内出现了血栓,当血栓脱落后也很容易引起急性脑梗死的并发症;最后,由于急性心肌梗死患者出现快速心室律、心律不齐以及心律失常等现象,使得血栓发生脱落,造成脑供血不足的现象,也会引发患者出现急性脑梗死。
药物溶栓尽快开通责任血管可增加细胞的血液供应,可挽救濒死心肌、脑细胞和减小梗死面积,减少心律失常和室壁瘤的发生,进而保证脑血流的供应,减少脑卒中的发生。但是对于存在房颤附壁血栓,在溶栓或有创治疗过程中易导致栓子脱落,因此是否溶栓或者进行有创治疗仍存在争议。
根据2010年中国急性缺血性脑卒中诊治指南中急性脑梗死静脉溶牷适应证及禁忌证,对于因心肌梗死行PCI术超过7天后并发急性脑梗死的患者,只要症状出现至静脉干预在3h内,如无其他禁忌证均可静脉溶栓治疗,且首选重组组织型纤维酶原激活物:如果发病超过3h但在6h内,经过严格筛选可采用静脉尿激酶溶栓,根据急性心肌梗死静脉溶栓适应证及禁忌证,对于脑梗死后急性心肌梗死的患者,只要脑卒中发生超过6个月,经脑CT证实无颅内出血且低密度<1/3大脑主动脉供血区、意识清楚、发病<12h的急心肌梗死患者,如无明显静脉溶栓禁忌,均可积极行溶栓治疗:对于 STEMI发生已达12h,但胸痛、ST段拍高未见明显缓解,24h内仍可考虑溶栓。
2018年美国心脏协会和美国卒中协会建议急性脑梗死合并急性心肌梗死时,经皮冠状动脉介入(percutaneous coronary intervention,PCI)、静脉溶栓治疗是合理的(c级证据,Ⅱa推荐),而阿替普酶的不同剂量要求和应用时机往往影响了静脉溶栓的最终决策。
本病例患者急性脑梗死入院,且处于3h阿替普酶静脉溶栓“时间窗”内,无溶栓绝对禁忌症,征得患方知情同意后给予阿替普酶针静脉溶栓治疗。根据《中国急性缺血性卒中早期血管内介入诊疗指南2018》,患者急性前循环卒中发病在6h内,NIHSS评分8分,提示可能存在大血管闭塞可能,无介入治疗禁忌证,同时患者入院前2周可疑出现急性冠脉冠脉综合征,就诊时相关检查结果提示急性心肌梗死并胸腔积液、心包积液,无PCI禁忌,立即联系介入科和心内科协作行“冠脉PTCA及脑血管介入手术”。术后考虑患者梗死面积较小,出血转化风险较低,续贯给予双联抗血小板聚集等对症治疗后患者症状逐渐好转至神经缺损症状完全消失出院。
同时出现脑梗死和心肌梗死,称为心脑梗死(Cardio-cerebral infarction,CCI),临床上很少遇到。由于狭窄的时间窗和复杂的病理生理学机制,CCI很难立即诊断和治疗。
目前国内外只有少数针对急性冠脉综合征合并急性脑梗死患者危险因素的回顺性研究,且其研究结果存在很大争议,尚未发现大规模的临床试验探讨其治疗方案,临床医生在接诊这部分患者时急需可靠的参考依据。治疗方案包括超早期静脉溶栓、血管内治疗、经皮冠状动脉介入、抗血小板聚集等治疗,但需遵循个体化原则和多学科协作,且需要进一步大样本的临床研究以确定最佳的治疗方案。
急性心肌梗死和脑梗死两者具有共同的病理生理基础,常常互为并发症,严重影响患者的预后,增加死亡率。在对AIS并AMI的临床治疗中,主要治疗原则需两者兼顾,治疗AIS的同时,需正确处理AMI,包括止痛、防治心律失常、心力衰竭、保护心功能等。2018年美国心脏协会和美国卒中协会建议急性脑梗死合并急性心肌梗死时,经PCI、静脉溶栓治疗是合理的(c级证据,Ⅱa推荐)。
目前还没有针对CCI的共识指南,对于静脉溶栓的剂量、最佳给药持续时间、抗血小板药物的使用以及联合经皮冠脉和脑血管内治疗都缺乏统一的标准。鉴于目前循证证据的缺乏,只能采取个性化治疗的方法,逐渐摸索最佳方案。
作者:神内四张勇贾新州
来源:郑州市中心医院卒中中心
转载已获授权,其他账号转载请联系原账号
查看更多