查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





脑出血是指非外伤性脑实质内出血,发病率为每年(60~80)/10万,在我国约占全部脑卒中的20%~30%。虽然脑出血发病率低于脑梗死,但其致死率却高于后者,急性期病死率为30%~40%。


5大部位脑出血局限性定位表现!
1
基底核区出血
壳核出血:
病灶对侧偏瘫;
偏身感觉缺失;
同向性偏盲;
双眼球向病灶对侧同向凝视不能;
优势半球受累可有失语。
丘脑出血:
常有对侧偏瘫;
偏身感觉障碍:深浅感觉均受累、深感觉障碍更明显;
有特征性眼征,如上视不能或凝视鼻尖、眼球偏斜或分离性斜视、眼球会聚障碍和无反应性小瞳孔等;
少量丘脑出血致丘脑中间腹侧核受累可出现运动性震颤和帕金森综合征样表现;
累及丘脑底核或纹状体可呈偏身舞蹈—投掷样运动;
优势侧丘脑出血可出现丘脑性失语、精神障碍、认知障碍和人格改变等。
尾状核头出血:
头痛、呕吐、颈强直、精神症状,神经系统功能缺损症状并不多见,故临床酷以蛛网膜下腔出血。
2
脑叶出血
额叶出血可有偏瘫、尿便障碍、Broca失语、摸索和强握反射等;
颞叶出血可有Wernicke失语、精神症状、对侧上象限盲、癫痫;
枕叶出血可有视野缺损;
顶叶出血可有偏身感觉障碍、轻偏瘫、对侧下象限偏盲,非优势半球受累可有构象障碍。
3
脑干出血
脑桥出血:
大量出血(血肿>5 ml)累及双侧被盖部和基底部,常破入第四脑室,患者迅即出现昏迷、双侧针尖样瞳孔、呕吐咖啡样胃内容物、中枢性高热。中枢性呼吸障碍、眼球浮动、四肢瘫痪和去大脑强直发作等。
少量出血可无意识障碍,表现为交叉性瘫痪和共济失调性偏瘫,两眼向病灶侧凝视麻痹或核间性眼肌麻痹。
中脑出血:头痛、呕吐和意识障碍。
轻症表现为一侧成双侧动眼神经不全麻痹、眼球不同轴、同侧肢体共济失调,也可表现为Weber或Benedikt综合征。
重症表现为深昏迷,四肢迟缓性瘫痪,可迅速死亡。
延髓出血:
突然意识障碍,影响生命体征,如呼吸、心率、血压改变,而死亡,轻症患者可表现为不典型的Wallenberg综合征。
4
小脑出血
有头痛、呕吐、眩晕,共济失调明显,起病突然,可伴有枕部疼痛。
出血量较少者,主要表现为小脑受损症状。如患侧共济失调、眼震和小脑语言等,多无瘫痪;
出血量较多者,尤其是小脑蚓部出血,病情迅速进展,发病时或病后12~24小时内出现昏迷及脑干受压征象,双侧瞳孔缩小至针尖样、呼吸不规则等,暴发型则常突然昏迷,在数小时内迅速死亡。
5
脑室出血
头痛、呕吐,严重者出现意识障碍如深昏迷、脑膜刺激征、针尖样瞳孔、眼球分离斜视或浮动、四肢弛缓性瘫痪及去脑强直发作、高热、呼吸不规则、脉搏和血压不稳定等症状,临床上易误诊为蛛网膜下腔出血。
内容详见:
脑出血头颅CT及诊断要点详见
↓ ↓ ↓
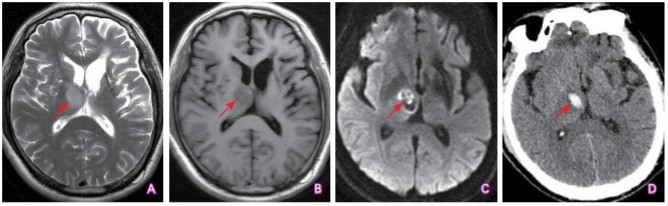
(点击查看大图)
A:T2WI序列上右侧丘脑可见类圆形长T2信号改变(箭头所示);B:T1WI序列可见病变呈稍低信号改变(箭头所示);C:DWI序列可见病变呈高低混杂信号改变(箭头所示);D:CT显示病灶呈高密度表现(箭头所示)。
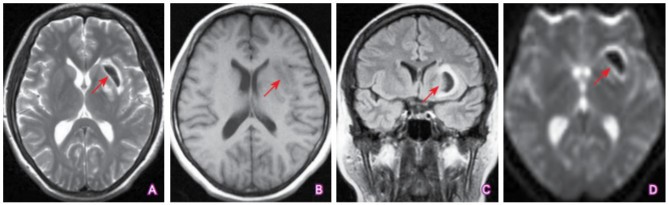
(点击查看大图)
A:T2WI序列显示左侧基底节外囊区卵圆形低信号改变(箭头所示);B:T1WI序列上该病变呈稍低信号改变(箭头所示);C:T2 FLAIR序列显示该病变呈低信号改变(箭头所示);D:DWI序列上该病灶呈明显的低信号改变(箭头所示)。
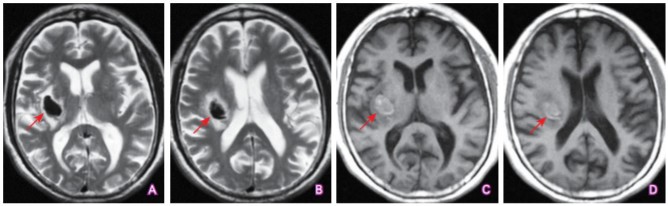
(点击查看大图)
A~B:T2WI序列上右侧基底节区可见卵圆形低信号改变(箭头所示);C~D:T1WI序列上该病灶呈稍高信号改变(箭头所示)。
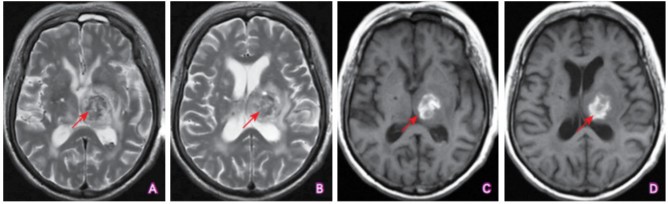
(点击查看大图)
A~B:T2WI序列左侧丘脑可见高低混杂信号改变,提示病变区部分红细胞完整性破坏,其内高铁血红蛋白释放到血肿中,同时血肿内水分含量增多(箭头所示);C~D:T1WI序列上相应病灶呈高信号改变(箭头所示)。
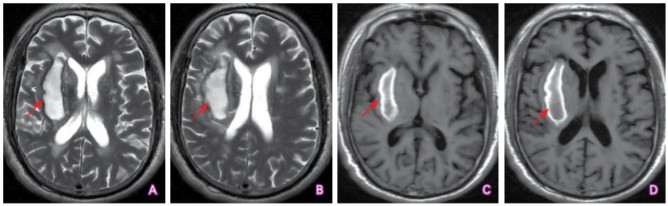
(点击查看大图)
A~B:T2WI序列可见右侧基底节区卵圆形高信号改变,提示血肿区红细胞破坏及水分含量明显升高,病灶边缘可见低信号带环绕,提示含铁血黄素沉积(箭头所示);C~D:T1WI序列可见病灶边缘呈高信号改变,病灶中心呈近似等信号改变,提示病变边缘部高铁血红蛋白水平升高,而病灶中心部血肿逐渐吸收囊变(箭头所示)。
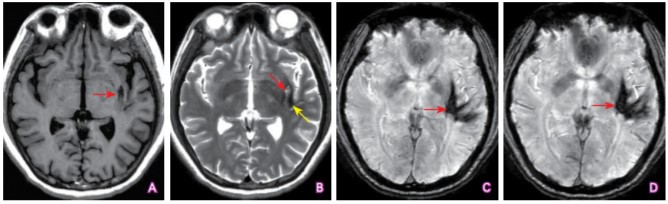
(点击查看大图)
A:T1WI序列上左侧基底节区可见卵圆形低信号改变,边界较清晰(箭头所示);B:T2WI序列上病变中心呈高信号,提示液化囊壁(红箭头),病灶边缘可见低信号带(黄箭头),提示含铁血黄素沉积;C~D:SWI序列上病变呈片状低信号改变,显示病变范围更大(箭头所示)。
具有下述特点的患者:
1)年龄<70岁,自发性脑叶出血,或
2)年龄<45岁,深部/后颅窝自发性脑出血,或
3)年龄在45~70岁之间,深部/后颅窝脑出血,无高血压病史。
建议急行CT血管成像(CTA),必要时考虑加行静脉血管成像(CTV),以排除大血管病因或脑静脉血栓形成。
卧床休息2~4周;
有意识障碍、消化道出血者禁食24~48 h,必要时排空胃内容物;
注意水、电解质平衡;
预防吸入性肺炎,积极控制感染;
明显头痛、过度烦躁不安者,可用镇静剂。
不建议应用激素治疗减轻脑水肿。
降血压应首先以进行脱水降颅压治疗为基础。
>血压200/110 mmHg降压治疗,维持在略高于发病前水平;
血压<180/105 mmHg可不使用降压药;
收缩压在180~200 mmHg或舒张压100~110 mmHg之间时需要密切监测血压:即使用降压药治疗,也需要避免应用强降压药,防止因血压下降过快引起脑低灌注;
收缩压<90 mmHg有急性循环功能不全征象,应及时补充血容量,适当给予升血压药治疗,维持足够的脑灌注。
止血药物如氨基己酸、氨甲苯酸、巴曲酶等对高血压动脉硬化性出血的作用不大。
如果有凝血功能障碍,可针对性给予止血药物治疗,例如肝素治疗并发的脑出血可用鱼精蛋白中和,华法林治疗并发的脑出血可用维生素K1拮抗。
其他治疗
主诉:意识障碍1月余。
现病史:患者家属代诉患者于3月29日无明显诱因出现恶心、呕吐,进食喝水时明显。呕吐物为胃内容物,无特殊气味,未见出血及咖啡色液体,伴乏力明显,无发热、畏寒,无头晕、头痛,无胸闷、胸痛等不适,未行特殊处理。1小时后出现意识障碍,呼之不应,伴口吐白沫、四肢厥冷,无双眼上翻、强直抽搐、大小便失禁等。急诊入当地医院,测血压70/50 mmHg以“休克查因”收入ICU治疗。
该病例如何诊断与治疗?

Q:脑出血患者血管活性药的使用时机是什么?
复旦大学附属中山医院神经内科
丁晶教授

这边说的血管活性药物,是指抗血小板等药物。首先,并不是所有脑出血都是血管活性药的禁忌证。如果患者是明确的高血压性脑出血,因血压控制不好导致基底节出血,患者又合并有严重的颅内动脉狭窄,后续的动脉阻塞导致缺血性脑血管病的风险很高,需要进行抗血小板治疗。此时,只要将患者的血压管控好,出血吸收稳定后,就可以使用抗血小板药物。
有些脑出血可能是老年人淀粉样血管变性脑叶出血,这种患者不适合使用阿司匹林,其脑出血可能就是因为服用了阿司匹林或抗凝药而导致,这些患者不能使用抗凝药和阿司匹林。
有些患者是换瓣术后,一直服用华法林,因国际标准化比值(INR)没有控制好导致出血。此时应等到出血完全吸收,在两个月后亚急性期评估其使用抗血小板或者抗凝药的可行性。
因此,脑出血有很多原因,如果能够找到原因并控制,降低脑出血复发率,而患者又合并明显的颅内动脉狭窄或者颅外动脉狭窄,必须使用抗缺血药物,控制好脑出血风险因素后是可以使用的。但如果患者没有很明显的大动脉狭窄,脑出血可能与抗血小板药物有关,或者病因学不适合,我们应暂停或者调整用药。
除了上述的抗血小板、抗凝药,有些血管活性药物如扩血管药物钙通道阻滞剂,由于脑出血本身可能导致血管痉挛,这类药物是可以一直使用的。
此外,在使用他汀类药物时,有时血脂降得太低,有可能会导致出血风险的增加,但不是出血。在脑出血患者中,特别是合并大动脉粥样硬化冠心病患者,不建议停用他汀类药物。

开放时间:2022年12月1日
脑出血影像学识别要点、评估、管理全攻略,附赠指南!
开放时间:2022年12月3日
这些卒中后并发症的防治,了解吗?一键进入!
卒中后失语、癫痫、情绪、认知障碍的规范化管理,一文说清,附赠指南!
开放时间:2022年12月4日
最新指南 | 2022 AAN实践指南:症状性颅内大动脉粥样硬化性卒中预防
重磅!JAMA Neurology发表缪中荣教授团队全球首项颅内药物涂层支架临床试验结果
神经影像问答:脑干梗死后华勒氏变性(WD)有什么影像特点和临床表现?
徐运:缺血性卒中个体化抗血小板治疗及评估丨CSA&TISC2022
急性脑出血体检与实验室评估丨2022 AHA/ASA自发性脑出血患者管理指南
查看更多