查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:吉林大学第一医院 王 莹 张斯文 单洪丽 王欣
原发性醛固酮增多症(primaryaldosteronism,PA)简称原醛症,是由于肾上腺皮质原发病变,使体内醛固酮分泌增多和肾素分泌受抑制的综合征,属于低肾素活性高血压中的一种。最多见的病因是醛固酮瘤(aldosteroneproducing adenoma,APA)和特发性肾上腺皮质增生(idiopathichyperaldosteronism,IHA),合计占95%,临床以高血压、低血钾、肌无力、夜尿增多为主要特征。
醛固酮增多是导致心肌肥厚、心力衰竭和肾功能受损的重要危险因素,与原发性高血压患者相比,原醛症患者心脏、肾脏等高血压靶器官损害更为严重,早期诊断原醛症可降低心血管疾病发生的风险。
女性,42岁,6年前无明显诱因出现血压升高伴乏力,表现为血压持续性升高,无骤升骤降表现,最高可达190/110mmHg,间断伴有乏力,曾先后口服苯磺酸氨氯地平片、硝苯地平控释片,血压可控于140~150/100~110mmHg,但乏力症状未见明显好转。
自述2年前因乏力、感冒入当地医院,诊断为电解质紊乱-低钾血症,最低为2.60mmol/L,出院后间断口服补钾3个月。1年前就诊于我院内分泌科门诊,完善相关检查提示血钾降低,遂以“高血压、低钾血症”入院。
病程中有夜尿增多,4~7次/晚;既往糖尿病6年,有高血压家族史。入院时查体:体温36.5℃,呼吸17次/分,血压171/116mmHg,脉搏85次/分;一般状态尚可,浅表淋巴结未触及肿大,双侧甲状腺I度肿大,质软,无压痛;身高160cm,体重60kg,BMI 23.4kg/m2,四肢肌力正常,心肺腹及神经系统查体未见明显异常。
初步诊断:高血压、电解质紊乱—低钾血症、糖尿病
*入院后实验室检查
肝功能及电解质:

血电解质:
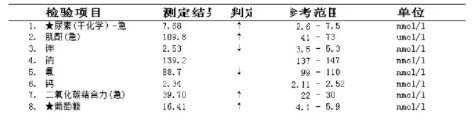
尿钾:

糖尿病相关指标检测:
空腹血糖6.81mmol/L(3.9~6.1mmol/L)、餐后2h血糖15.43mmol/L(3.9~7.8mmol/L)、糖化血红蛋白5.20%(4.0~6.0%)。
甲状腺激素指标检测:
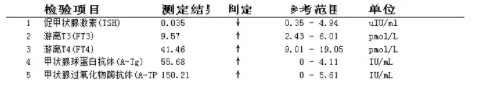
血气分析指标检测:

原醛症的筛查实验:体位试验

其他相关检测:
肝肾功能无明显异常,促肾上腺皮质激素(ACTH)、皮质醇水平正常,可除外Cushing综合征,24小时尿游离皮质醇升高。
皮质醇昼夜节律

影像学检查
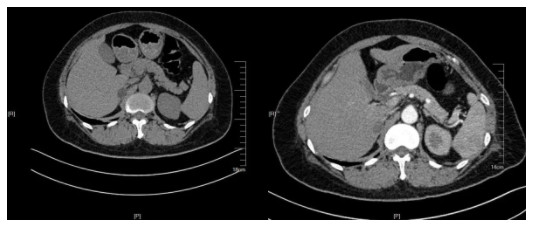
肾上腺增强CT:双侧肾上腺大致对称,右侧肾上腺见结节状低密度影,大小约2.2*1.4cm,二期增强CT值分别为25HU、21HU,左侧肾上腺形态良好,内外侧肢粗细均匀,走形未见异常密度影。
检查结论:右侧肾上腺低密度结节影,考虑腺瘤。
确诊实验阳性:一般选用卡托普利抑制试验,安全性更好,服用卡托普利2小时后醛固酮为61ng/dL。
术前准备及治疗
给予螺内酯,拮抗醛固酮激素,纠正低钾血症
转泌尿外科,行后腹腔镜右肾上腺占位切除术
术后停螺内酯及口服补钾,监测血压110-120mmHg,血钾3.75mmol/L
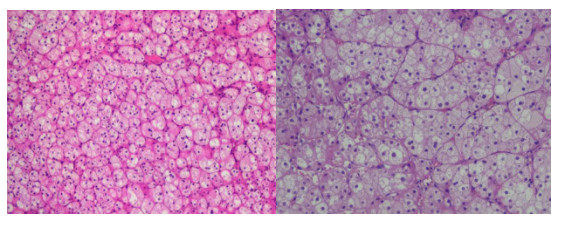
病理回报
灰黄色脂肪组织一块,切面见金黄色结节,大小2.2*1.4*1cm,肿物切面金黄色,质中,表面光滑,有完整包膜,诊断:(右)肾上腺皮质腺瘤
案例分析
临床案例分析
该女性患者,42岁,高血压6年;血压呈轻中度持续性升高,口服降压药物疗效不佳;高血压家族史(+),糖尿病史(+),低钾血症,伴尿钾增多;从患者检查结果可知,患者肝肾功能大致正常;血钾<3.0mmol/L,尿钾>20mmol/24h提示为肾性缺钾性低钾血症。血气分析提示代谢性碱中毒,游离钙降低。
查体:双侧甲状腺I度肿大,质软,无压痛,甲状腺激素检测提示甲状腺功能亢进。体位试验:卧立位均表现为低肾素含量、醛固酮水平明显升高,立位醛固酮/肾素比值为48.95,卡托普利确诊实验阳性,提示原醛症的存在。
肾上腺CT平扫:右侧肾上腺结节影,考虑腺瘤。根据2020年原发性醛固酮增多症诊断治疗的专家共识,最终诊断为原发性醛固酮增多症-醛固酮瘤(右)。术后病理回报证实为右侧肾上腺皮质腺瘤。本案例建议进行分子生物学的检测进行确诊,可检测的基因有KCNJ5基因、CYP11B嵌合基因等。
检验案例分析
原发性醛固酮增多症是内分泌常见高血压疾病,临床医生仅对2.1%的难治性高血压或2.7%高血压合并低血钾的患者进行原醛症相关检测,由于缺乏检测,导致中国超过1500万原醛症患者未被诊断,导致肾脏病发病率升高,生活质量下降。因此美国内分泌学会科学声明,临床医生应考虑在大多数高血压病人中筛查原醛症。
目前,原醛症功能诊断依赖于可靠的醛固酮、肾素检测及醛固酮卧体位试验,该案例患者卧立位检测均表现为低肾素含量、醛固酮水平明显升高,立位醛固酮/肾素比值为48.95,双激素分泌异常,符合原发性醛固酮增多症可能性大。
确诊实验包括生理盐水试验、卡托普利试验、氢化可的松抑制实验或口服高钠试验,我们只需要选择实验室最有经验和信心的确证试验,对于ARR阳性患者,推荐进行≥1中确诊试验以明确诊断,但对于合并自发性低钾血症、血浆肾素水平可检测水平且醛固酮>20无须确诊实验条件。
原醛症过去一直以醛固酮瘤(APA)比例多,现在特发性肾上腺皮质增生(IHA)比例逐年增多,醛固酮瘤患者行单侧切除术后,几乎所有患者的低血钾症均被纠正,90%的患者高血压有所改善以及接近40%患者的高血压被治愈。
对于双侧特发性肾上腺皮质增生患者来说,单侧肾上腺切除术不能治愈PA,双侧肾上腺切除术并不“划算”,所以准确区分PA亚型是关键。通过卧立位实验,可予以提示区分鉴别。原醛症是肾素非依赖性的醛固酮生成增多,醛固酮增多是因,而肾素抑制是果。
体位试验从卧位到立位,回心血量减少,RAS激活,血管紧张素II增加,醛固酮增多,而APA患者因为本身醛固酮过度分泌,对RAS系统有强烈的抑制作用,立位醛固酮水平无明显升高或反而下降;而IHA患者醛固酮基础值轻度增高,立位后由于醛固酮升高,对血管紧张素II的敏感性增强,则立位后血醛固酮进一步升高。结合肾上腺CT明确区分亚型。
案例中患者出现低钾血症,什么原因可以出现低钾血症,怎样抽丝剥茧探讨低钾血症的病因?
一、低钾血症的病因排查

图1 低钾病因排查
结合患者病史可初步确定为缺钾性低钾血症,肝肾功能大致正常,排除胃肠丢失,完善电解质及尿钾检验结果辅助确定为肾性缺钾性低钾血症:血钾<3.5mmol/L,尿钾>25mmol/24h;或者血钾<3.0mmol/L,尿钾>20mmol/24h。

图2 肾性缺钾性低钾血症的思维导图
二、高血压低血钾鉴别诊断
该患者有糖尿病和甲状腺毒症,也是可以引起低钾血症的原因,高血糖渗透性利尿,脱水和低血容量,导致钾离子丢失。
从糖尿病相关指标检测检验结果看,患者近期血糖控制欠佳,但无大量应用胰岛素情况,且病程中在血糖控制良好时多次复查血钾均低于正常。暂不考虑胰岛素降糖过程中致钾离子转移至细胞内,造成低钾血症。
甲状腺激素指标检测结果提示甲状腺毒症的存在,临床以低钾性周期性麻痹为特征,该患者双下肢无水肿,通过原醛症筛查实验排除。
患者肾上腺增强CT显示右侧肾上腺内结节影,但无满月脸、水牛背等皮质醇增多的临床表现,且血皮质醇及24小时尿皮质醇定量正常,故不考虑Cushing综合征。
患者肾功能、尿常规、24小时尿蛋白定量均正常,排除肾实质性高血压。
经过层层深入剖析,最终诊断为原发性醛固酮增多症-醛固酮瘤。
案例总结
高血压是心脑血管疾病的危险因素,是最常见的心血管病,也是脑卒中和冠心病发病的最重要危险因素。原醛症是引起高血压的一个主要病因,应简化检测流程,建议所有高血压患者进行至少一次的PA筛查实验。
对于高血压就诊患者平时工作中,认真细致,一点一滴收集患者资料,抽丝剥茧分析检验背后的可能病因,常规检查的基础上发挥内分泌检验的特殊性,从病例中看到检验医师的作用,调研患者症状和其他检查,综合分析,排查各种可能异常的激素检测结果,为临床医生提供有价值的线索,,将临床思路和检验结果相结合,双管齐下,最终为这个特殊病例发现拨云见日般的明确诊断。
专家点评
导致高血压的病因繁多,大体上分为原发性高血压和继发性高血压,后者常见于睡眠呼吸暂停、肾脏疾病、原醛症和嗜铬细胞瘤等,准确辩证才能合理施治。原醛症作为一种继发性高血压,在新诊断高血压中原醛症的发生率超过4%,诊断分筛查试验、确诊试验和分型试验,近年来随着醛固酮/肾素比值(ARR)在原醛症筛查中的应用,越来越多的原醛症被检出。
值得注意的是,实验室对醛固酮和肾素的检测,可能受到样本采集时机、采集时的体位、用药史的影响,因此,为提供准确的实验室结果,检验医师应就采集前患者的准备和注意事项,向临床医护提供必要的咨询和指导,以便原醛症的及时合理诊治。
来源:检验医学
查看更多