查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





患儿女性,7岁。主因“发热伴反复抽搐1周”入院。患儿在接触甲型流感同学后出现发热、乏力,并发生两次局灶性强直痉挛发作,分别持续5分钟和20分钟,发作间期意识可恢复正常。于门诊行初步检查(包括头颅影像、脑电图、心脏检查及炎症指标)未见明确异常,甲流检测阳性,诊断为“甲型流感”,予对症治疗后返家。
病程第二周,患儿体温已恢复正常,但抽搐频率增加,并出现一次持续40分钟的惊厥持续状态,遂再次入院,收治于感染科。入院初期,除反复抽搐外,生命体征平稳,神经系统查体未见局灶性阳性体征。
在病程第二至三周,患儿在持续抽搐的基础上,逐渐出现精神行为异常,包括烦躁、自伤及攻击行为,并伴有意识障碍、认知功能下降、睡眠紊乱及不自主运动。因抽搐对常规抗癫痫药物反应不佳,且出现危及自身安全的行为异常,患儿于病程第三至四周转入重症监护室(ICU)治疗。
1. 初期病因排查(感染科期间)
入院后常规检查提示白细胞轻度升高,其他炎症指标(如CRP)、血糖、电解质、血氨均正常。复查头颅磁共振(MRI)及脑电图(EEG)仍未见异常。脑脊液检查:压力、常规、生化及常见病原学(细菌、病毒等)检测均为阴性。鉴于急性起病、发热前驱史及脑脊液“无菌性”改变,临床初步考虑为“病毒性脑炎”。
2. 病情变化(ICU期间)
鉴于患儿在体温正常后神经系统症状仍持续恶化,出现特征性的精神行为与认知障碍,不符合典型病毒性脑炎的病程转归,遂进行更深入的鉴别诊断与检查:
再次复查:血液炎症指标、病原学检测仍阴性;头颅MRI仍无异常;但脑电图呈现弥漫性慢波,提示全脑功能广泛受抑制。
关键性检查:再次行脑脊液检查,送检自身免疫性脑炎抗体。结果回报:脑脊液与血清中均检测到抗N-甲基-D-天冬氨酸受体(NMDA受体)抗体阳性(滴度1:10)。
3. 最终诊断与治疗
结合患儿急性起病、主要临床表现为抽搐、精神行为异常、认知障碍、睡眠紊乱及不自主运动,以及抗NMDA受体抗体阳性,并排除了其他感染、代谢、遗传等病因,最终确诊为抗NMDA受体脑炎(自身免疫性脑炎)。
 确诊后,立即启动免疫治疗,包括静脉注射丙种球蛋白、糖皮质激素冲击疗法,必要时联合血浆置换等。经积极免疫抑制及对症支持治疗,患儿病情逐步稳定,意识与行为异常改善,抽搐得到控制。于病程第八周好转出院。长期随访至80周,患儿神经功能恢复良好,无严重后遗症。
确诊后,立即启动免疫治疗,包括静脉注射丙种球蛋白、糖皮质激素冲击疗法,必要时联合血浆置换等。经积极免疫抑制及对症支持治疗,患儿病情逐步稳定,意识与行为异常改善,抽搐得到控制。于病程第八周好转出院。长期随访至80周,患儿神经功能恢复良好,无严重后遗症。
最终诊断:抗N-甲基-D-天冬氨酸受体(NMDA受体)脑炎
鉴别诊断要点:
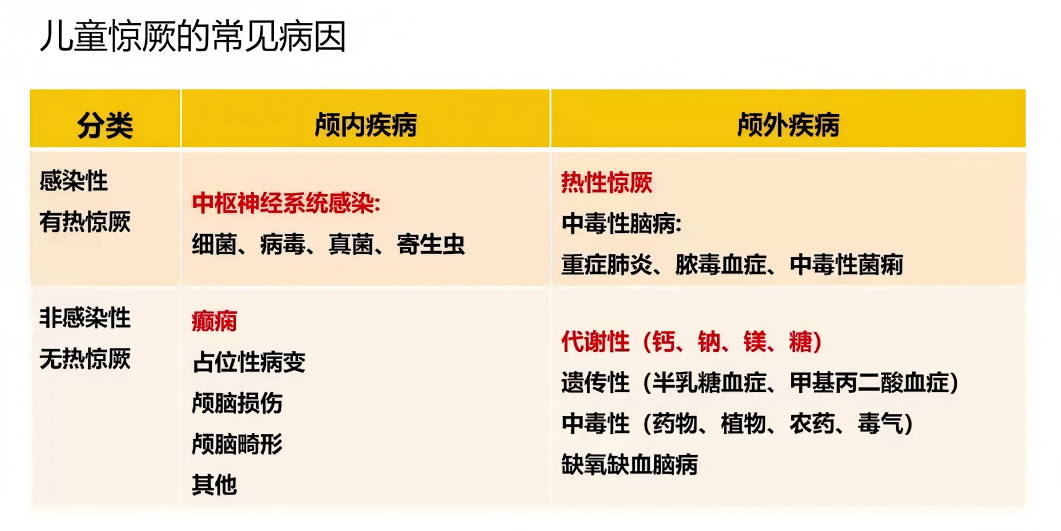
本病例的核心在于从“发热伴惊厥”这一常见症状中,识别出非典型病程,从而导向正确的诊断。
病毒性脑炎(尤其是单纯疱疹病毒脑炎):支持点包括急性起病、前驱感染、抽搐及意识障碍。但典型病毒性脑炎在急性期常有脑脊液细胞数/蛋白升高或特征性影像学改变(如颞叶异常),且症状随感染控制而趋于稳定或好转。本例患儿脑脊液始终完全正常,影像学无异常,且在体温正常后出现新的精神行为症状,均不支持。
急性坏死性脑病:多为重症,病程急剧,特征性表现为双侧丘脑对称性病变的影像学改变,常伴多脏器功能受累。本例患儿影像学多次检查正常,病情进展速度相对缓和,可排除。
感染中毒性脑病:多见于婴幼儿,常在原发感染极期出现脑病症状,影像学可显示基底节区水肿。本例患儿年龄偏大,原发感染(甲流)已控制,影像学无基底节异常,不支持。
热性惊厥:具有明确的年龄依赖性(6月-5岁),发作与高热密切相关,多在体温上升期、24小时内发生,发作时间短,且体温正常后不应再有反复惊厥。本例患儿7岁,在体温正常后仍频繁抽搐,故可排除。
其他非感染性疾病:如遗传代谢病、线粒体脑病、Dravet综合征等,通常有相应的发育史、代谢异常或基因检测结果支持。本例经系统排查无相关证据。
编辑:杨瑞园(中国医学论坛报)
查看更多
专家点评
抗NMDA受体脑炎是儿童中最常见的自身免疫性脑炎类型之一。其典型病程常表现为“双相”或“多相”过程:前期可有病毒感染样前驱症状,随后出现以精神行为异常、癫痫发作、意识障碍、记忆减退、睡眠紊乱及口面部或不自主运动为核心的综合症候群。症状常在感染后数日至数周内出现,并进行性加重。
本病例诠释了“临床特征引导诊断”的原则。当初步诊断与患儿的实际病程演变出现矛盾时,是修正诊断的关键契机。此时,不应拘泥于初始印象,而应回到临床,寻找能解释全部临床表现的新方向。
脑脊液抗NMDA受体抗体检测是确诊的金标准,但其应用应建立在高度临床疑似的基礎上。本例中,常规检查的“阴性”结果,反而成为了排除其他疾病、凸显本病特点的佐证。脑电图的弥漫性慢波,反映了全脑功能广泛受累,是支持脑炎诊断的非特异性但重要的客观证据。
抗NMDA受体脑炎是“可治性”的重症脑炎。早期、足量的免疫抑制治疗是改善预后的关键。本例患儿经及时诊断与规范免疫治疗后获得良好恢复,体现了该病虽重但治疗有效的特点。确诊后需进行肿瘤筛查,尤其在青少年及成人女性中。