查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





儿童恶性肿瘤,无论是好发癌肿或是肿瘤的生物学特性、治疗效果等均与成人恶性肿瘤有所不同,为加强大众对儿童恶性肿瘤的关注和认知,提高医生对儿童恶性肿瘤的诊治能力,今日肿瘤特邀儿童肿瘤学专家们,推出《儿童恶性肿瘤诊治专题》。
今日我们邀请到的是首都医科大学附属北京同仁医院黄东生教授,介绍儿童视网膜母细胞瘤诊治现状及研究进展。

视网膜母细胞瘤(retinoblastoma, RB)是儿童最常见的眼内恶性肿瘤,也是原位基因遗传性肿瘤(prototypic genetic cancer),具有遗传倾向,与第13号染色体长臂(13q14)的RB1基因突变有关,多见于婴幼儿,可单眼或双眼发病,约占儿童全部恶性肿瘤的2%~4%,其发病率为1/18000-1/30000,全世界发病人数为每年9000例,在亚洲和非洲发病率较高。早期诊断RB,生存率几乎可达到100%。
RB在临床上主要以“白瞳症”为首发临床表现,单眼或双眼发病,多以影像学特征作为临床诊断的证据,除与其他肿瘤相同的化疗、放疗外,眼内介入治疗、玻璃体切除、眼内激光及冷冻、眼球手术等是治疗的主要手段。
遗传学特点
RB为常染色体显性遗传,遗传率占RB患儿的35%~45%。RB1基因编码视网膜母细胞瘤蛋白(pRB),pRB是主要的肿瘤抑制蛋白,在细胞增殖通路中是重要的监视蛋白,其监视作用缺失或者失活将导致细胞增殖调控功能下降。
RB细胞来源于视网膜前体的易感椎体感光细胞,当RB1基因等位基因位点突变或缺失时,RB细胞仍可保留在内核层,最初形成良性前体“视网膜瘤”,随着基因突变的增加和聚集,以及细胞增殖失控,最终形成RB。
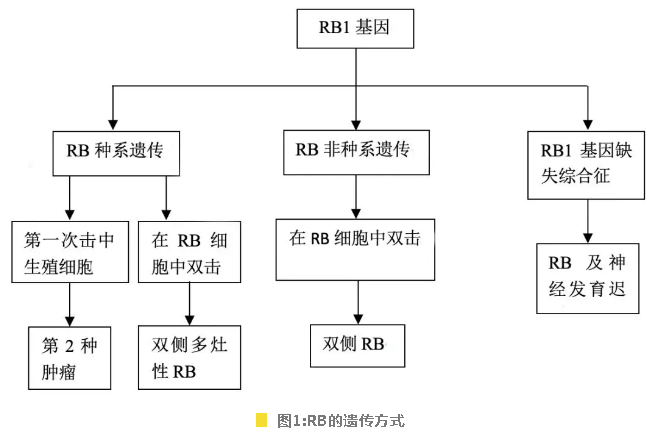
RB有两种主要的遗传方式:种系遗传和非种系遗传。种系遗传占具有遗传因素RB的45%,其中80%为双眼发病,15%为单眼发病,5%为三侧性发病(双侧RB伴有松果体或神经外胚层肿瘤)。一个体细胞RB1基因单倍体突变,当二次突变时,将影响原始视网膜细胞剩余单倍体的突变(又称“双击模型”)。
在所有RB患儿中,仅有5%为种系遗传,其他患儿多为非种系遗传模式(图1)。目前临床上,采用PCR、一代测序、高通量测序、探针技术等,可以检测RB1基因突变,这为制定治疗方案、评估预后以及计划生育咨询等提供了依据。
诊断分期
RB的诊断多依据临床诊断,如眼超声检查、眼底照相、Retcam机眼底检查以及光学相干断层扫描技术(OCT)检查初步判断是否存在眼内占位,结合眼眶CT/MRI扫描检查确诊。CT检查可协助诊断球外RB,而眼眶MRI检查有助于明确是否存在视神经侵犯等。
目前RB最常用的诊断标准为2003年国际RB分期系统(international classification of retinoblastoma, ICRB),它定义了RB的危险分组(A-E)和分期(0-IV期)两个诊断指南,主要根据RB肿瘤大小、位置、侵犯范围及是否有玻璃体或/和网膜下种植制定(图2)。


2018年美国癌症联合会(American Joint Committee on Cancer, AJCC)对RB的TNM分期进行了重新定义(图3)。

治疗
RB治疗目的首先是保存生命、其次是保存眼球及视力。治疗方案的选择主要根据临床分期、分组制定综合的诊疗方案,并进行规律的随访预防复发。目前国内外采用RB的主要治疗包括:局部化疗、全身化疗、手术摘除及放疗等。RB对化疗敏感,常用药物包括依托泊苷、长春新碱、卡铂、马法兰、环磷酰胺等。
眼内期RB的治疗
一般采用激光、冷冻、眶周化疗、眼动脉介入化疗、静脉化疗、球内化疗以及眼球摘除、放疗治疗等。目前眼内治疗首选的治疗局部化疗,主要包括:①眶周化疗(Periocular Chemotherapy, POC);②眼动脉介入化疗(Intra-Arterial Chemotherapy,IAC);③玻璃体内化疗(Intravitreal Chemotherapy, IVtiC),又称“球内注射”;④ 静脉化疗(Intravenous Chemotherapy, IVC):是目前应用最广泛的治疗方案之一,一般应用3~4种化疗药物联合化疗(长春新碱、依托泊苷、卡铂等)。
眼球摘除(enucleation)
眼球摘除是最早的RB治疗手段,目前,对于进展期RB仍然是主要的治疗手段之一。单侧无视力RB患儿采取眼球摘除是最佳的治疗方式,可保证患儿的长期生存。眼球摘除时应注意避免潜在的转移及复发风险,对于高风险因素的眼球摘除患儿(葡萄膜、前房、脉络膜、视神经侵犯)应进行辅助化疗以预防复发、眶内转移及播散(表3)。
放疗(radiotherapy)
RB对放疗非常敏感,在上个世纪90年年代诱导化疗开展前,放疗是治疗RB的主要手段之一。目前放疗因为副作用大、诱发第二种肿瘤几率高于化疗等原因,仅作为综合治疗手段中的一种,多用于二线治疗眼外期或进展的RB患儿。
干细胞移植治疗
主要用于远处组织器官播散的患儿,RB主要的转移部位是中枢神经系统(center nervous system, CNS)、骨和骨髓。目前提倡的治疗方案为全身化疗缓解后,采用高剂量化疗结合自体外周血造血干细胞移植治疗。
本中心前期应用高剂量化疗,结合自体外周血造血干细胞移植治疗5例眼外期及复发RB患儿,均达到了临床缓解,其中1例伴有广泛软脑膜种植的双眼RB患儿移植后达到完全缓解。因此,对于晚期病例,高剂量化疗结合自体外周血造血干细胞移植治疗是有效的治疗手段。
MBPB概念及临床特点
近年来,我们关注到异时性视网膜母细胞瘤(metachronous bilateral tumours,MBPB)。
异时性发病的诊断概念已用于成对器官肿瘤的诊断,如乳腺癌、肺癌等,但MBPB的临床特点并未受到关注。目前国内外尚无MBPB诊断的统一标准,普遍认为RB在单眼发病1-18个月后,对侧眼也发展为RB可被认为是MBPB。双眼发病的间隔时间称为潜伏期,关于潜伏期的具体时间,由于发病率比较低,缺乏大数据的统计,目前国际上没有统一的概念。
我们临床实践发现,MBPB的患儿家族遗传倾向的机率高于其他类型RB患儿,因此,对于小婴儿发病、具有家族史患儿应及时关注发生MBPB的可能性。
总结:
RB的治疗及管理要根据疾病表现的临床特点,选择合适的治疗方案,以达到最佳的治疗效果。RB是高生存率的恶性肿瘤,目前关于RB的研究方向集中在如何提高生活质量、进行基因诊断及治疗等。
作者 | 黄东生 张谊(首都医科大学附属北京同仁医院)
编辑 | 刘婷(中国医学论坛报)
查看更多